04. Fascias, venas, linfáticos, vasos eferentes y nervios cutáneos del miembro inferior
Tejido subcutáneo y fascias
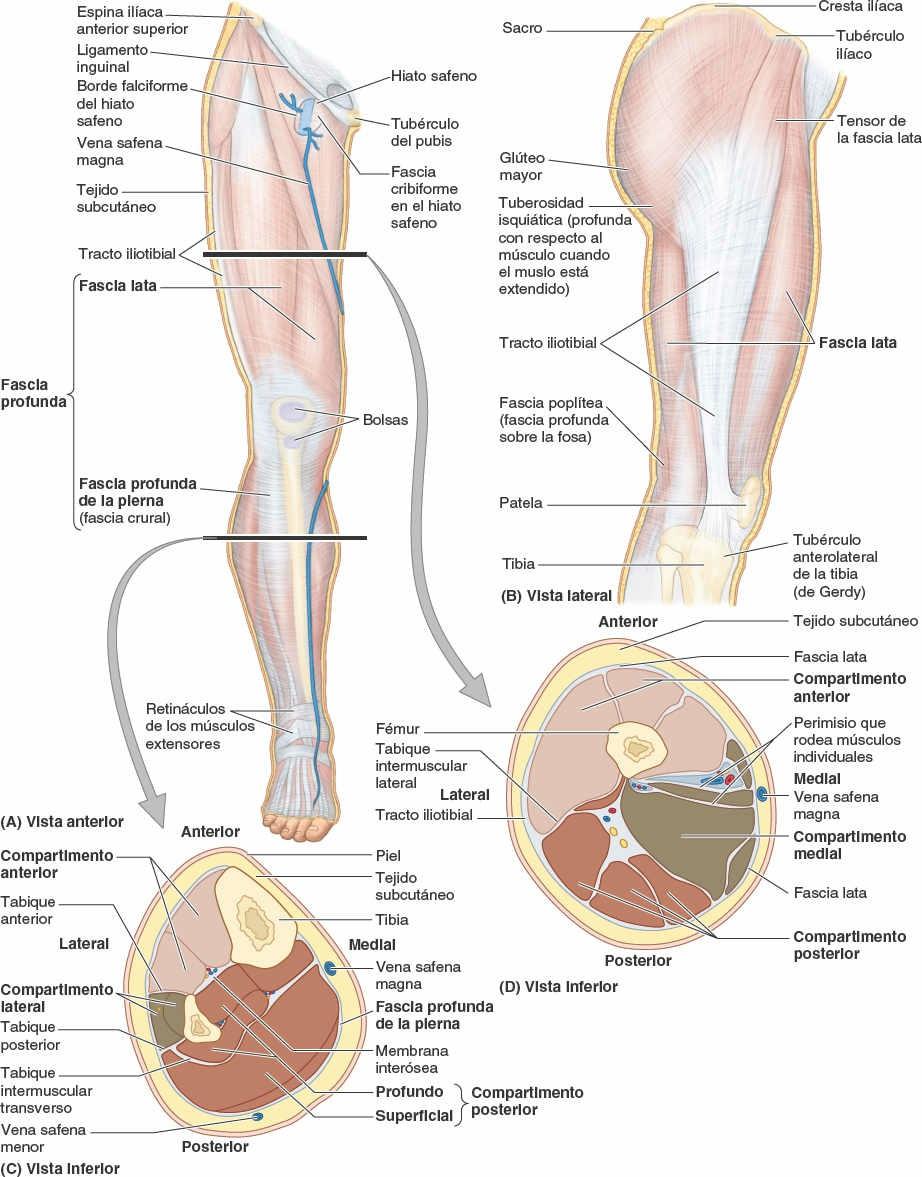
El tejido subcutáneo (fascia superficial) se sitúa en profundidad con respecto a la piel (fig. 7-14) y está formado por tejido conectivo laxo que contiene una cantidad variable de grasa, nervios cutáneos, venas superficiales (venas safenas magna y menor y sus tributarias), vasos linfáticos y nódulos linfáticos.
El tejido subcutáneo de la cadera y el muslo se continúa con el de la parte inferior de la pared anterolateral del abdomen y el de la nalga. En la rodilla, el tejido subcutáneo pierde su grasa y se mezcla con la fascia profunda, si bien la grasa está de nuevo presente en el tejido subcutáneo de la pierna.
La fascia profunda del miembro inferior es especialmente fuerte y envuelve el miembro a modo de media elástica (fig. 7-14 A y B). Esta fascia limita la expansión hacia fuera de los músculos que se contraen, haciendo que la contracción muscular sea más eficaz en la compresión de las venas para impulsar la sangre hacia el corazón.
Fascia lata
La fascia profunda del muslo se denomina fascia lata (del latín lata, ancha). Superiormente, la fascia lata se une y se continúa con:
- El ligamento inguinal, el arco del pubis, el cuerpo del pubis y el tubérculo del pubis anteriormente.
- La capa membranosa de tejido subcutáneo (fascia de Scarpa) de la parte inferior de la pared abdominal, que también se une a la fascia lata a una distancia aproximada de un través de dedo inferior al ligamento inguinal.
- La cresta ilíaca, lateralmente y posteriormente.
- El sacro, el cóccix, el ligamento sacrotuberoso y la tuberosidad isquiática/rama isquiopubiana, posteriormente y medialmente.
Inferiormente, la fascia lata se une y se continúa con:
- Las partes expuestas de los huesos alrededor de la rodilla.
- La fascia profunda de la pierna, por debajo de la rodilla.
La fascia lata es fundamental, ya que envuelve los grandes músculos del muslo, sobre todo lateralmente, cuando se engruesa y se refuerza con fibras longitudinales adicionales para formar el tracto iliotibial (fig. 7-14 B). Esta banda ancha de fibras es también la aponeurosis de los músculos tensor de la fascia lata y glúteo mayor. El tracto iliotibial se extiende desde el tubérculo ilíaco hasta el tubérculo anterolateral de la tibia (tubérculo de Gerdy).
Los músculos del muslo están separados en tres compartimentos: anterior, medial y posterior. Las paredes de estos compartimentos están formadas por la fascia lata y tres tabiques intermusculares fasciales, que se originan en la cara profunda de la fascia lata y se insertan en la línea áspera del fémur (fig. 7-14 D). El tabique intermuscular lateral es especialmente fuerte; los otros dos tabiques son relativamente débiles. El tabique intermuscular lateral se extiende profundamente desde el tracto iliotibial hacia el labio lateral de la línea áspera y la línea supracondílea lateral del fémur. Este tabique proporciona un plano entre nervios a los cirujanos que necesitan una amplia exposición del fémur.
El hiato safeno es una abertura en la fascia lata (fig. 7-14 A), inferior a la porción medial del ligamento inguinal, unos 4 cm inferolateral al tubérculo del pubis. El hiato safeno suele medir unos 3,75 cm de longitud y 2,5 cm de ancho, y su eje longitudinal es vertical. Su borde medial es liso, pero los bordes superior, lateral e inferior forman un borde agudo, semilunar, el borde falciforme. Este borde se une al borde medial mediante tejido fibroadiposo, la fascia cribiforme, que es una capa membranosa localizada de tejido subcutáneo que se extiende sobre el hiato safeno, cerrándolo. El tejido conectivo está perforado por numerosos orificios, por los que pasan vasos linfáticos eferentes de los nódulos linfáticos inguinales superficiales, y por la vena safena magna y sus tributarias. Tras pasar por el hiato safeno y la fascia cribiforme, la vena safena magna desemboca en la vena femoral (fig. 7-14 A). Los vasos linfáticos desembocan en los nódulos linfáticos inguinales profundos.
Fascia profunda de la pierna
La fascia profunda de la pierna, o fascia crural, se une a los bordes anterior y medial de la tibia, donde se continúa con el periostio. Es una fascia gruesa en la parte proximal de la cara anterior de la pierna, donde forma parte de las inserciones proximales de los músculos subyacentes. Aunque en la parte distal es más delgada, la fascia profunda de la pierna forma bandas gruesas localizadas superior y anteriormente a la articulación talocrural, los retináculos de los músculos extensores (fig. 7-14 A).
Los tabiques intermusculares anterior y posterior parten desde la cara profunda de la parte lateral de la fascia profunda de la pierna y se unen a los bordes correspondientes de la fíbula. La membrana interósea y los tabiques intermusculares dividen la pierna en tres compartimentos: anterior (flexor dorsal), lateral (fibular) y posterior (flexor plantar) (fig. 7-14 C). El tabique intermuscular transverso subdivide el compartimento posterior, separando los músculos flexores plantares superficiales y profundos.
Drenaje venoso del miembro inferior
El miembro inferior posee venas superficiales y profundas; las venas superficiales se encuentran en el tejido subcutáneo y son independientes de las arterias; las venas profundas se encuentran por debajo de la fascia profunda y acompañan a las arterias principales. Tanto las venas superficiales como las profundas tienen válvulas, si bien son más numerosas en las últimas.
Venas superficiales del miembro inferior
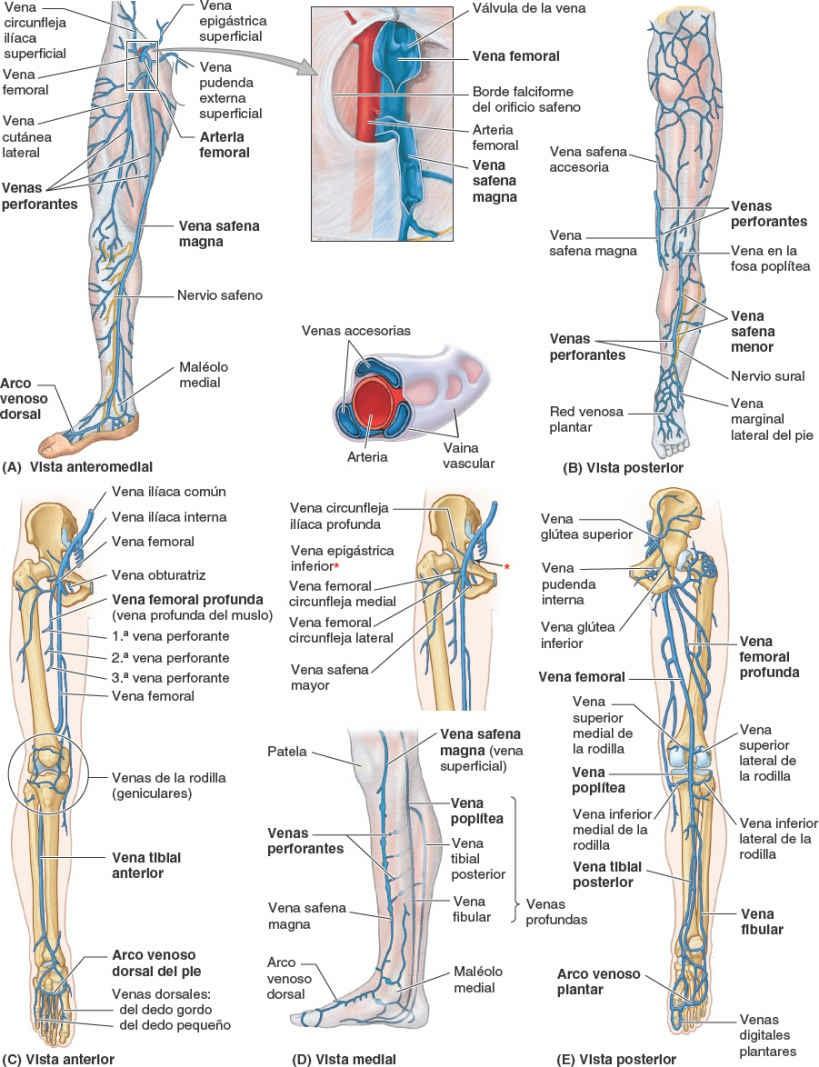
Las dos venas superficiales principales del miembro inferior son las venas safenas magna y menor (fig. 7-14 A y B). La mayoría de las venas tributarias no tienen nombre.
La vena safena magna se forma por la unión de la vena dorsal del dedo gordo y el arco venoso dorsal del pie (figs. 7-15 A y 7-16 A). Esta vena:
- Asciende anterior al maléolo medial.
- Pasa posterior al cóndilo medial del fémur (a una distancia aproximada del ancho de una mano posterior al borde medial de la patela).
- Se anastomosa libremente con la vena safena menor.
- Atraviesa el hiato safeno en la fascia lata.
- Desemboca en la vena femoral.
La vena safena magna tiene 10 a 12 válvulas, que son más numerosas en la pierna que en el muslo (fig. 7-15 A y D). Estas válvulas suelen localizarse inmediatamente inferiores con respecto a las venas perforantes, que también presentan válvulas.
Las valvas venosas son cúspides (válvulas) de endotelio con senos valvulares en forma de copa que se llenan desde arriba. Cuando están llenos, las cúspides de las válvulas ocluyen la luz de la vena, con lo que se impide el reflujo de sangre distalmente y el flujo es unidireccional. El mecanismo valvular también rompe la columna de sangre en la vena safena en segmentos más cortos, reduciendo la presión retrógrada. Ambos efectos facilitan que el bombeo musculovenoso supere la fuerza de gravedad para retornar la sangre al corazón.
A medida que asciende por la pierna y el muslo, la vena safena magna recibe numerosas venas tributarias y se comunica en diversos puntos con la vena safena menor. Las tributarias de las caras medial y posterior del muslo se unen con frecuencia formando una vena safena accesoria (fig. 7-15 B). Cuando existe, esta vena se convierte en la principal comunicación entre ambas venas safenas, mayor y menor.
Además, a partir de redes venosas de la parte inferior del muslo se originan vasos de tamaño considerable, las venas cutáneas lateral y anterior, que desembocan en la vena safena magna superiormente, justo antes de que esta desemboque en la vena femoral. Cerca de su terminación, la vena safena magna también recibe las venas circunfleja ilíaca superficial, epigástrica superficial y pudendas externas (fig. 7-15 A).
La vena safena menor se origina en la parte lateral del pie, de la unión de la vena dorsal del dedo pequeño con el arco venoso dorsal (fig. 7-15 B y C). Esta vena:
- Asciende por detrás del maléolo lateral, como continuación de la vena marginal lateral.
- Pasa a lo largo del borde lateral del tendón calcáneo.
- Se inclina sobre la línea media de la fíbula y perfora la fascia profunda.
- Asciende entre las cabezas del músculo gastrocnemio.
- Desemboca en la vena poplítea, en la fosa poplítea.
Aunque las venas safenas reciben muchas venas tributarias, sus diámetros permanecen notablemente uniformes en su ascenso por el miembro inferior. Esto es así porque la sangre que reciben las venas safenas se desvía continuamente desde estas venas superficiales en el tejido subcutáneo hacia las venas profundas, internas con respecto a la fascia profunda, a través de muchas venas perforantes.
Las venas perforantes atraviesan la fascia profunda próximas a su origen en las venas superficiales, y contienen valvas que permiten que la sangre fluya sólo desde las venas superficiales hacia las profundas (fig. 7-15 A y D). Las venas perforantes pasan a través de la fascia profunda en ángulo oblicuo, de modo que cuando los músculos se contraen y la presión aumenta en el interior de la fascia profunda, las venas perforantes se comprimen. La compresión de estas venas también impide el paso de la sangre desde las venas profundas a las superficiales. Este patrón de flujo sanguíneo venoso, de superficial a profundo, es importante para un retorno venoso adecuado desde el miembro inferior, ya que permite que las contracciones musculares impulsen la sangre hacia el corazón en contra de la fuerza de gravedad (bomba musculovenosa; fig. 1-26).
Venas profundas del miembro inferior
Las venas profundas acompañan a todas las arterias principales y sus ramas. En lugar de encontrarse como una única vena, en los miembros (aunque a veces se dibujan como una y suele aludirse a ellas como únicas) las venas satélites suelen ser venas pares, frecuentemente conectadas entre sí, que flanquean a la arteria a que acompañan (fig. 7-15 C y E). Se encuentran en el interior de una vaina vascular con la arteria, cuyas pulsaciones también ayudan a comprimir y movilizar la sangre de las venas.
Aunque el arco venoso dorsal drena principalmente a través de las venas safenas, venas perforantes penetran en la fascia profunda, formando y llenando continuamente una vena tibial anterior, en la parte anterior de la pierna. Las venas plantares medial y lateral de la cara plantar del pie forman las venas tibial posterior y fibular posteriores a los maléolos medial y lateral (fig. 7-15 C a E). Las tres venas profundas de la pierna desembocan en la vena poplítea, posterior a la rodilla, que pasa a ser vena femoral en el muslo. Las venas que acompañan a las arterias perforantes de la arteria femoral profunda drenan sangre desde los músculos del muslo y desembocan en la vena femoral profunda, que se une a la porción terminal de la vena femoral (fig. 7-15 C y E). La vena femoral discurre en profundidad con respecto al ligamento inguinal, pasando a ser vena ilíaca externa.
Debido al efecto de la gravedad, el flujo sanguíneo es más lento cuando una persona está en pie y relajada. Durante el esfuerzo, la sangre que llega a las venas profundas desde las venas superficiales es impulsada por la contracción muscular hacia la vena femoral y, a continuación, hacia las venas ilíacas externas. El flujo en dirección contraria se evita si las válvulas funcionan. Las venas profundas son más variables y se anastomosan con mayor frecuencia que las arterias a las cuales acompañan. Si es necesario, puede realizarse la ligadura tanto de las venas superficiales como de las profundas.
Drenaje linfático del miembro inferior
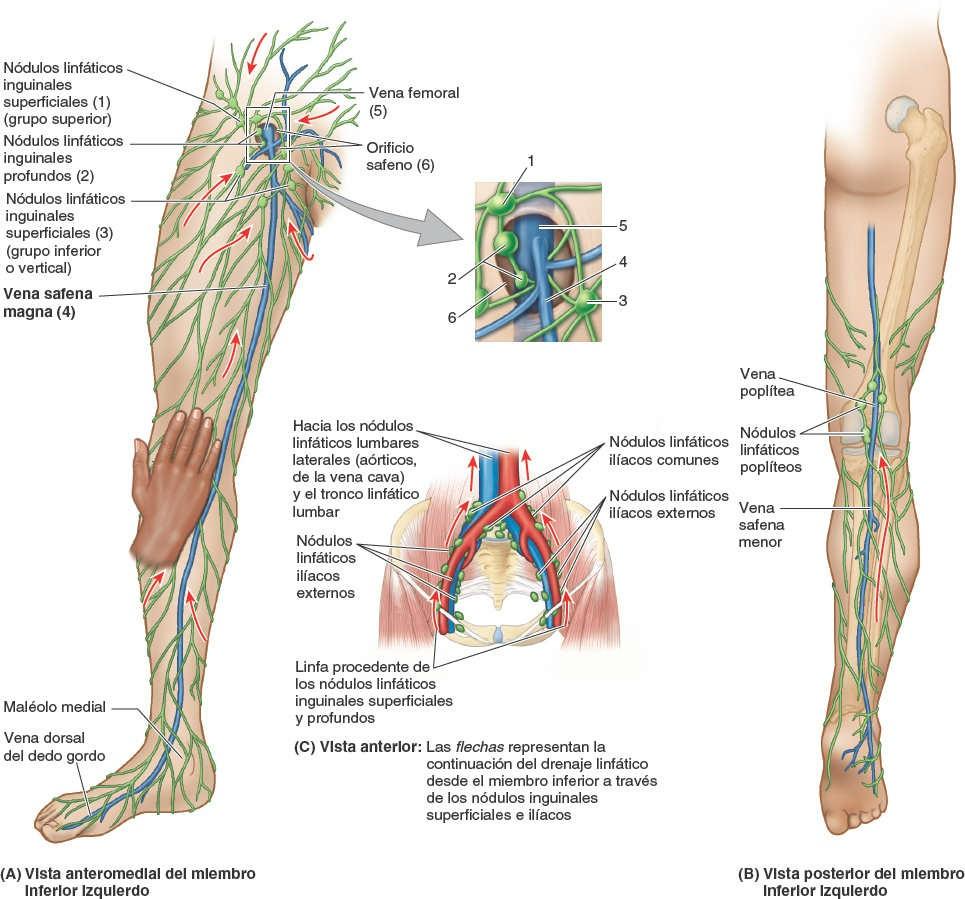
El miembro inferior posee vasos linfáticos superficiales y profundos. Los vasos linfáticos superficiales convergen sobre las venas safenas y sus tributarias, y las acompañan (fig. 7-16 A). Los vasos linfáticos que acompañan a la vena safena magna terminan en el grupo vertical de nódulos linfáticos inguinales superficiales. Desde estos nódulos, la mayor parte de la linfa pasa hacia los nódulos linfáticos ilíacos externos, localizados a lo largo de la vena ilíaca externa. Algunos también se dirigen hacia los nódulos linfáticos inguinales profundos, localizados por debajo de la fascia profunda, en la cara medial de la vena femoral. Los vasos linfáticos que acompañan a la vena safena menor desembocan en los nódulos linfáticos poplíteos, que rodean a la vena poplítea en el tejido adiposo de la fosa poplítea (fig. 7-16 B).
Los vasos linfáticos profundos de la pierna acompañan a las venas profundas, y también desembocan en los nódulos linfáticos poplíteos. La mayor parte de la linfa de estos nódulos asciende a través de vasos linfáticos profundos hacia los nódulos linfáticos inguinales profundos. La linfa de estos nódulos se dirige hacia los nódulos ilíacos externos y comunes, y a continuación llega a los troncos linfáticos lumbares (fig. 7-16 C).
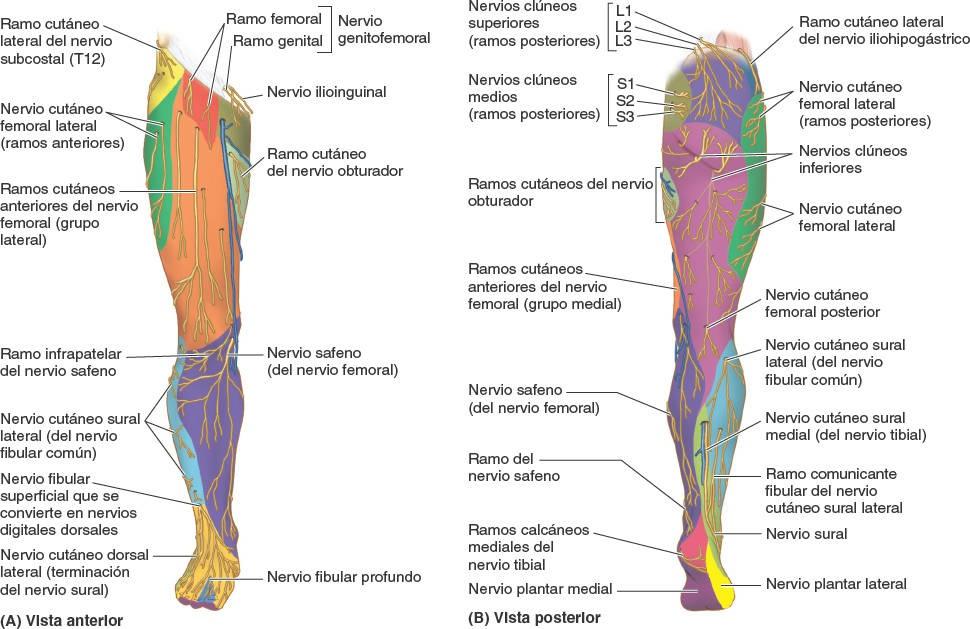
Inervación cutánea del miembro inferior
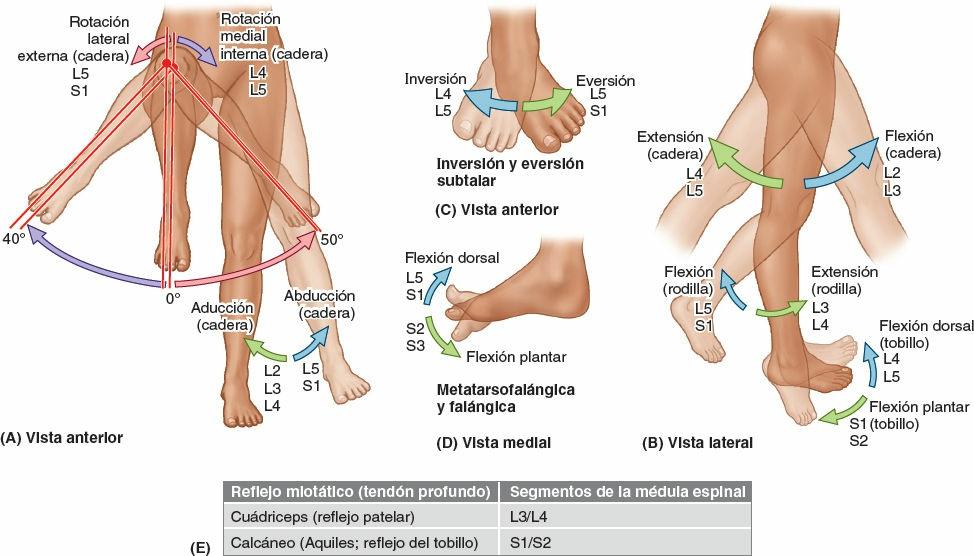
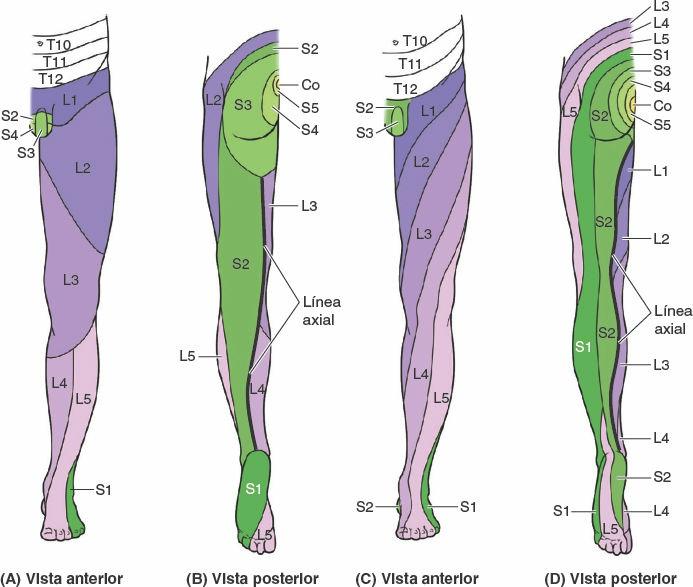
Los nervios cutáneos localizados en el tejido subcutáneo inervan la piel del miembro inferior (fig. 7-17; tabla 7-1). Estos nervios, excepto algunos no segmentarios de la parte proximal que se originan a partir de los nervios espinales T12 o L1, son ramos de los plexos lumbar y sacro. Las áreas de piel inervadas por los nervios espinales individuales, incluidos los que contribuyen a los plexos, se denominan dermatomas.
El patrón de inervación cutánea por dermatomas (segmentario) se mantiene toda la vida, aunque se deforma por el crecimiento longitudinal y la torsión del miembro que se produce durante el desarrollo (figs. 7-2 y 7-18).
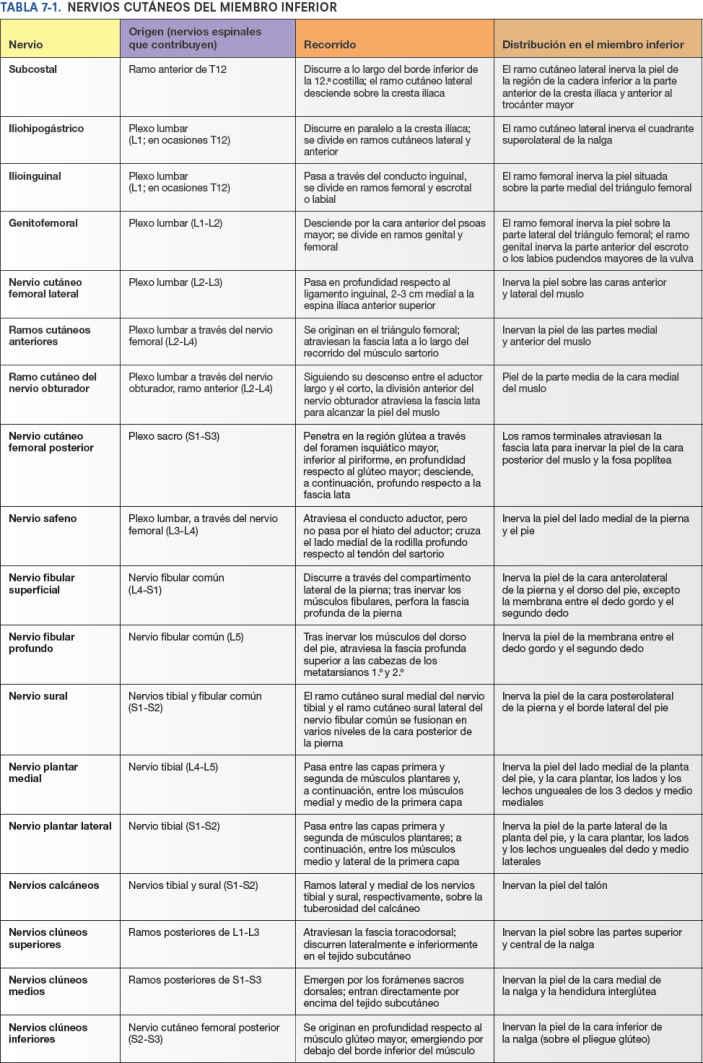
Aunque en los mapas de dermatomas están simplificados en zonas definidas, los dermatomas adyacentes se superponen, excepto en la línea axial, que es la línea que une dermatomas inervados por niveles espinales discontinuos. Los nervios cutáneos del miembro inferior se ilustran en la figura 7-17, y en la tabla 7-1 se describe su origen (incluidos los nervios espinales que contribuyen), recorrido y distribución.
Inervación motora del miembro inferior
Las fibras motoras somáticas (eferentes somáticas generales) que viajan en los mismos nervios periféricos mixtos que conducen fibras sensitivas a los nervios cutáneos transmiten impulsos a los músculos del miembro inferior. La masa muscular embrionaria unilateral inervada por un solo segmento de médula espinal o nervio espinal constituye un miotoma. Los músculos del miembro inferior suelen recibir fibras motoras de varios segmentos o nervios espinales. Así pues, la mayoría de los músculos están compuestos por más de un miotoma, y con mayor frecuencia intervienen múltiples segmentos de la médula espinal en la producción del movimiento del miembro inferior (fig. 7-19).