09. Pie
La relevancia clínica del pie se pone de manifiesto por la gran cantidad de tiempo que los médicos de atención primaria dedican a sus problemas. La podología es la especialidad dedicada al estudio y los cuidados del pie.
El tobillo o región talocrural está formado por la porción más estrecha de la pierna distal y la región maleolar, se localiza proximalmente al dorso del pie y al talón, y contiene la articulación talocrural. El pie, situado distalmente al tobillo, proporciona una plataforma de apoyo para el cuerpo cuando se está en bipedestación y desempeña una función importante en la locomoción.
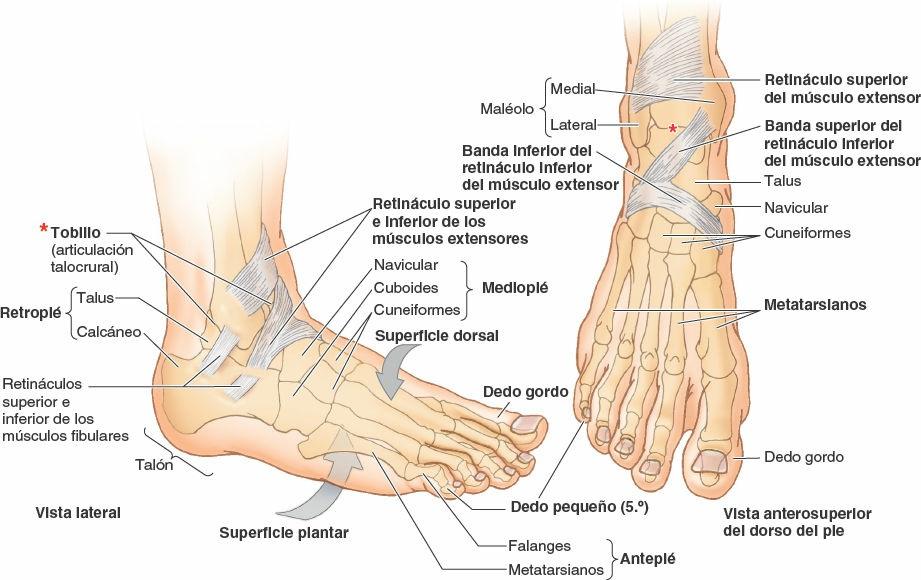
El esqueleto del pie consta de 7 huesos del tarso, 5 metatarsianos y 14 falanges (fig. 7-68). El pie y sus huesos se pueden distribuir en las siguientes regiones anatómicas y funcionales (fig. 7-12 C):
- Retropié: talus y calcáneo.
- Mediopié: navicular, cuboides y cuneiformes.
- Antepié: metatarsianos y falanges.
La parte/región del pie que está en contacto con el suelo es la planta o región plantar. La parte situada superiormente es el dorso del pie o región dorsal del pie. La parte de la planta situada por debajo del calcáneo es el talón o región del talón, y la parte de la planta situada por debajo de las cabezas de los dos metatarsianos mediales es la bola del pie. El dedo gordo del pie (en latín, hallux) se denomina también primer dedo del pie, y el dedo pequeño del pie se conoce también como 5º dedo del pie.
Piel y fascias del pie
Existen grandes variaciones en el grosor (la resistencia) y la textura de la piel, del tejido subcutáneo (fascia superficial) y de la fascia profunda, en relación con el transporte y la distribución del peso, el contacto con el pie (prensión, abrasión) y la necesidad de contención o compartimentación.
Piel y tejido subcutáneo
La piel del dorso del pie es mucho más delgada y menos sensible que la de la mayor parte de la planta. El tejido subcutáneo situado por debajo de la piel dorsal es laxo; en consecuencia, los edemas (hinchazón) son más importantes en esta localización, en especial anteriormente y alrededor del maléolo medial. La piel que recubre la mayor parte de las áreas de la planta sometidas a carga de peso (el talón, el borde lateral y la bola del pie) es gruesa. El tejido subcutáneo de la planta es más fibroso que el de las otras áreas del pie.
Unos tabiques fibrosos, retináculos de la piel (ligamentos cutáneos altamente desarrollados), dividen este tejido en áreas rellenas de tejido adiposo y lo convierten en una almohadilla absorbente de impactos, especialmente en la región del talón. Los retináculos también anclan la piel a la fascia profunda subyacente (aponeurosis plantar) para mejorar el «agarre» de la planta. La piel de la planta carece de pelos, pero está dotada de numerosas glándulas sudoríparas; toda ella es sensible («cosquillas»), especialmente en el área que recubre el arco del pie, donde es más delgada.
Fascia profunda del pie
La fascia profunda del dorso del pie es delgada allí donde se continúa proximalmente con el retináculo inferior de los músculos extensores (fig. 7-69 A). Sobre las caras lateral y posterior del pie, la fascia profunda se continúa con la fascia plantar, que es la fascia profunda de la planta del pie (fig. 7-69 B y C). La fascia plantar consta de una porción central más gruesa y unas porciones medial y lateral más delgadas.
La porción gruesa central de la fascia plantar forma la resistente aponeurosis plantar, una serie de haces longitudinales de tejido conectivo fibroso denso que recubren los músculos centrales de la planta del pie. Recuerda a la aponeurosis palmar de la mano, pero es más resistente, gruesa y alargada. La fascia plantar mantiene unidas las diversas partes del pie, protege la planta contra lesiones y ayuda a mantener los arcos longitudinales del pie.
La aponeurosis plantar se origina posteriormente en el calcáneo y actúa como ligamento superficial. Distalmente, los haces longitudinales de fibras de colágeno de la aponeurosis se dividen en cinco bandas que se continúan con las vainas fibrosas de los dedos, que rodean a los tendones de los flexores cuando se dirigen hacia los dedos. En el extremo anterior de la planta del pie, inferiormente a las cabezas de los metatarsianos, la aponeurosis se refuerza mediante fibras transversales que forman el ligamento metatarsiano transverso superficial.
En el mediopié y el antepié, unos tabiques intermusculares verticales se extienden en profundidad (superiormente) desde los márgenes de la aponeurosis plantar hacia los metatarsianos 1º y 5º, para formar los tres compartimentos de la planta del pie (fig. 7-69 C):
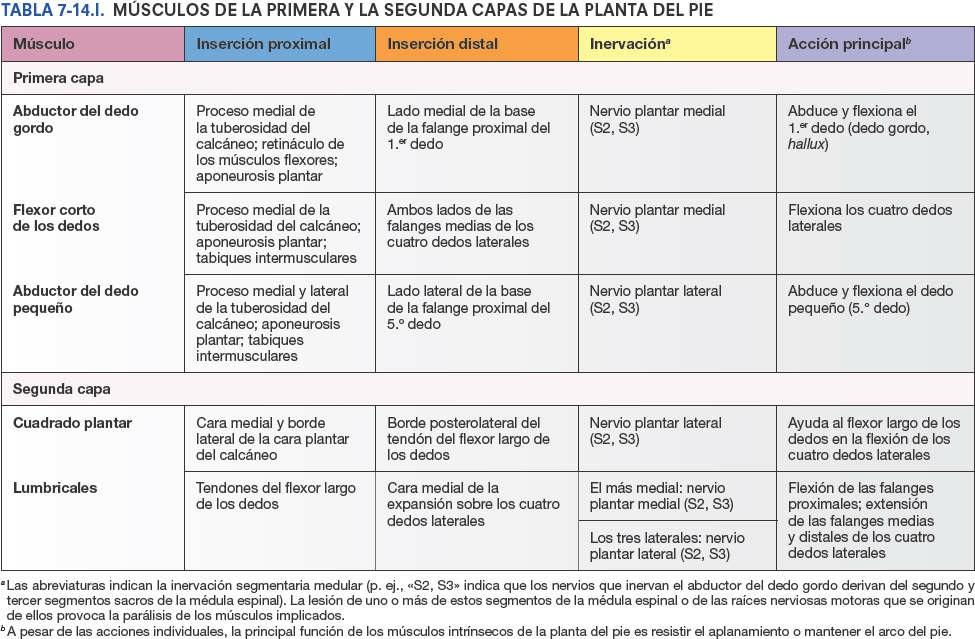
- El compartimento medial de la planta del pie está recubierto superficialmente por la delgada fascia plantar medial. Contiene el abductor del dedo gordo, el flexor corto del dedo gordo, el tendón del flexor largo del dedo gordo, y el nervio y los vasos plantares mediales.
- El compartimento central de la planta del pie está recubierto superficialmente por la densa aponeurosis plantar. Contiene el flexor corto de los dedos, los tendones del flexor largo del dedo gordo y el flexor largo de los dedos más los músculos asociados a este último, el cuadrado plantar y los lumbricales, y el aductor del dedo gordo. También se localizan aquí el nervio y los vasos laterales plantares.
- El compartimento lateral de la planta del pie está recubierto superficialmente por la delgada fascia plantar lateral y contiene el abductor y el flexor corto del dedo pequeño.
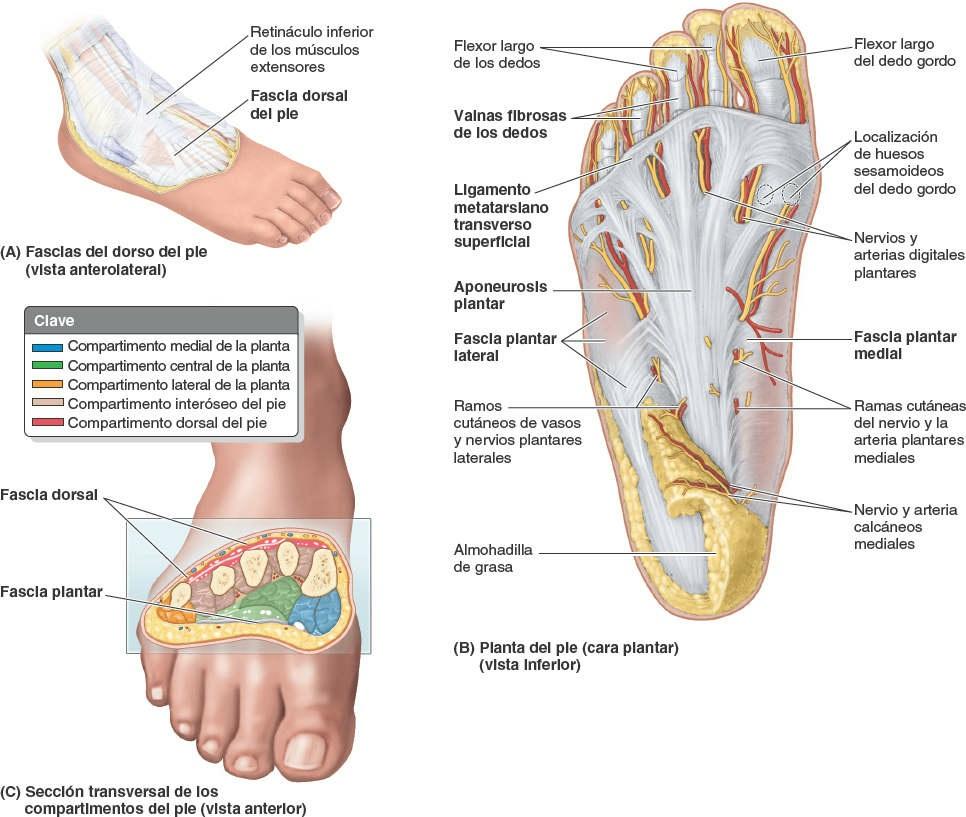
Sólo en el antepié hay un cuarto compartimento, denominado compartimento interóseo del pie, que está rodeado por las fascias interóseas plantar y dorsal. Contiene los metatarsianos, los músculos interóseos dorsales y plantares, y los vasos plantares profundos y metatarsianos. Mientras que la localización de los interóseos plantares y de los vasos metatarsianos plantares es claramente plantar, la del resto de las estructuras del compartimento es intermedia entre las caras plantar y dorsal del pie.
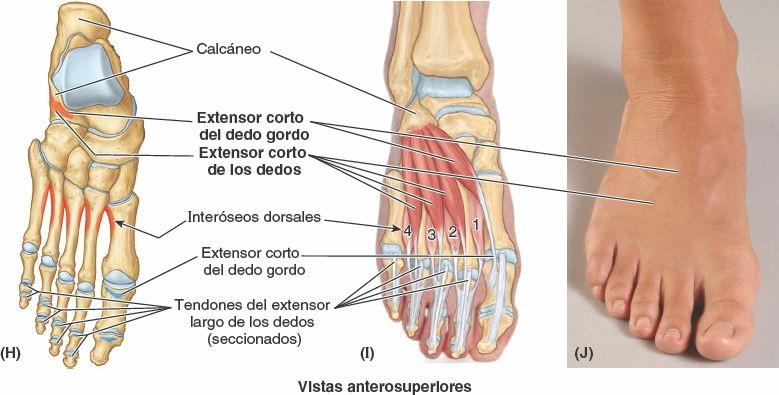
Entre la fascia dorsal del pie y los huesos del tarso y la fascia interósea dorsal del mediopié y el antepié hay un quinto compartimento, denominado compartimento dorsal del pie. Contiene los músculos (extensor corto del dedo gordo y extensor corto de los dedos) y las estructuras vasculonerviosas del dorso del pie.
Músculos del pie
De los 20 músculos individuales del pie, 14 se localizan en la cara plantar, 2 en la dorsal y 4 tienen una posición intermedia. Desde la cara plantar, los músculos plantares se disponen en cuatro capas situadas en cuatro compartimentos. Los músculos del pie se ilustran en las figuras 7-70 A a J y 7-71, y sus inserciones, inervaciones, y acciones se describen en la tabla 7-14.
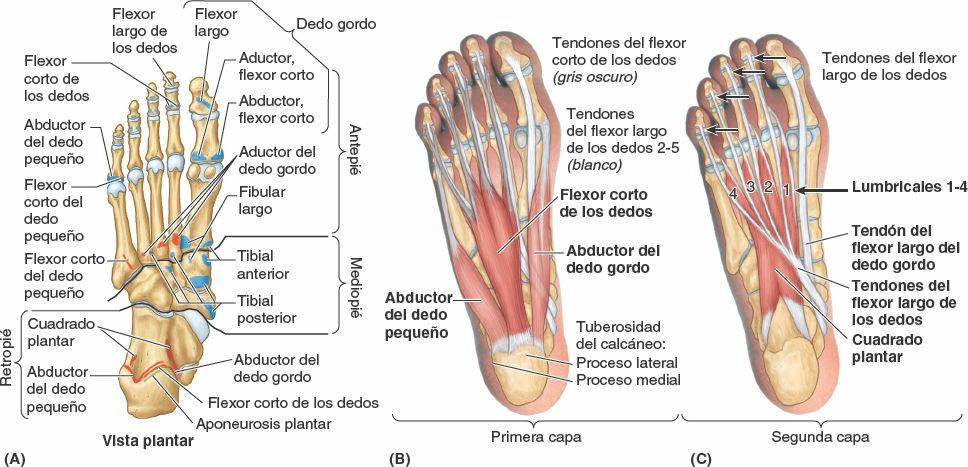
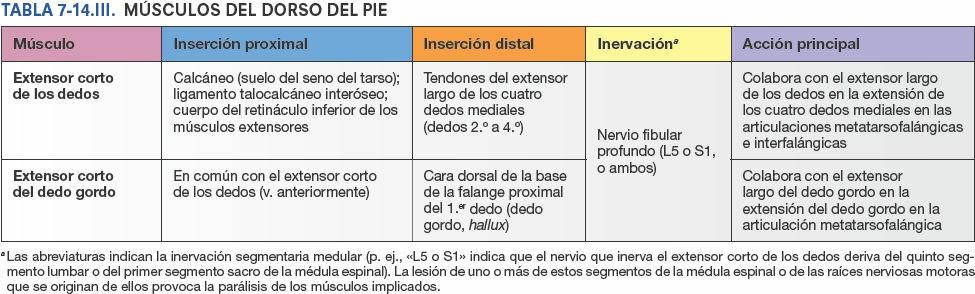
A pesar de su disposición compartimentada y en capas, los músculos plantares funcionan principalmente como un grupo que sostiene los arcos del pie durante la fase de apoyo en la bipedestación (fig. 7-21 B a E; tabla 7-2). Básicamente se oponen a las fuerzas que tienden a reducir el arco longitudinal cuando el talón (extremo posterior del arco) recibe peso y luego lo transmite a la bola del pie y el dedo gordo (extremo anterior del arco).
Los músculos son más activos en la última etapa del movimiento para estabilizar el pie de cara a la propulsión (despegue), momento en que las fuerzas también tienden a aplanar el arco transverso del pie. A la vez, también son capaces de ajustar las acciones de los músculos largos mediante movimientos de supinación y pronación que permiten que la plataforma del pie se adapte a terrenos irregulares.
Los músculos del pie tienen escasa relevancia individualmente, ya que la mayoría de las personas no necesitan controlar con precisión los movimientos de los dedos del pie. Más que en la producción efectiva de movimientos, son activos sobre todo en la fijación del pie frente al aumento de la presión aplicada contra el suelo por los diferentes puntos de la planta o de los dedos para mantener el equilibrio.
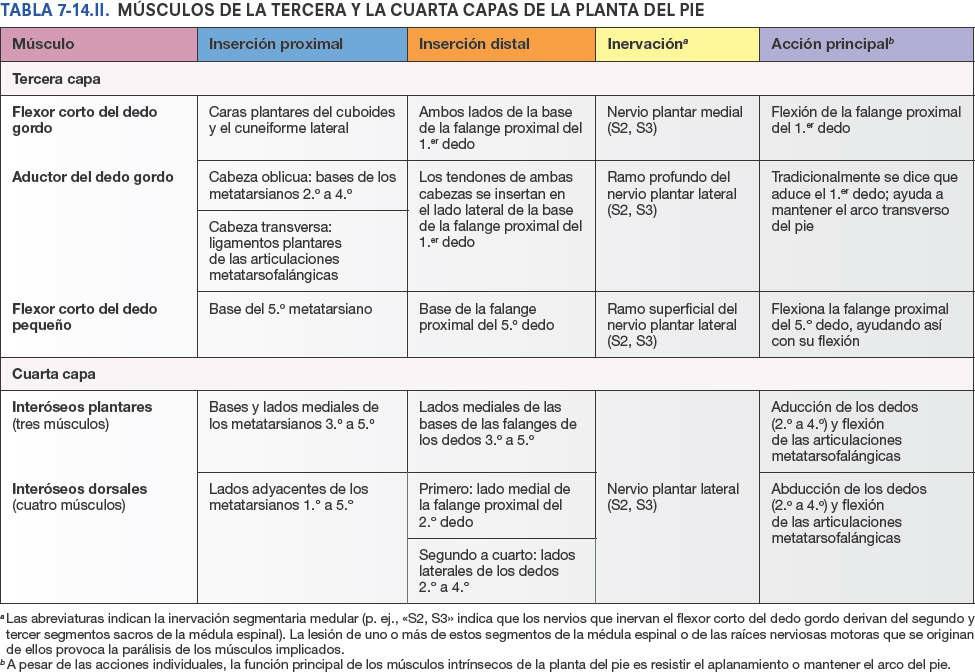
Aunque el aductor del dedo gordo recuerda a un músculo similar de la palma de la mano que aduce el pulgar, a pesar de su nombre probablemente es más activo durante la fase de despegue de la bipedestación, ya que tira de los cuatro metatarsianos laterales hacia el dedo gordo, fija el arco transverso del pie y opone resistencia a las fuerzas que separarían las cabezas de los metatarsianos cuando se aplica peso y fuerza contra el pie desnudo (tabla 7-2).
En la tabla 7-14 se indica que:
- Los interóseos plantares aducen y se originan de un único metatarsiano como músculos unipenniformes.
- Los interóseos dorsales abducen y se originan de dos metatarsianos como músculos bipenniformes.
Entre las capas de la planta del pie hay dos planos vasculonerviosos (figs. 7-71 y 7-72 B): 1) uno superficial entre las capas musculares primera y segunda, y 2) uno profundo entre las capas musculares tercera y cuarta. Posteriormente al maléolo medial, el nervio tibial se divide en los nervios plantares medial y lateral (figs. 7-61 B, 7-71 y 7-72; tabla 7-15). Estos nervios inervan los músculos intrínsecos de la cara plantar del pie.
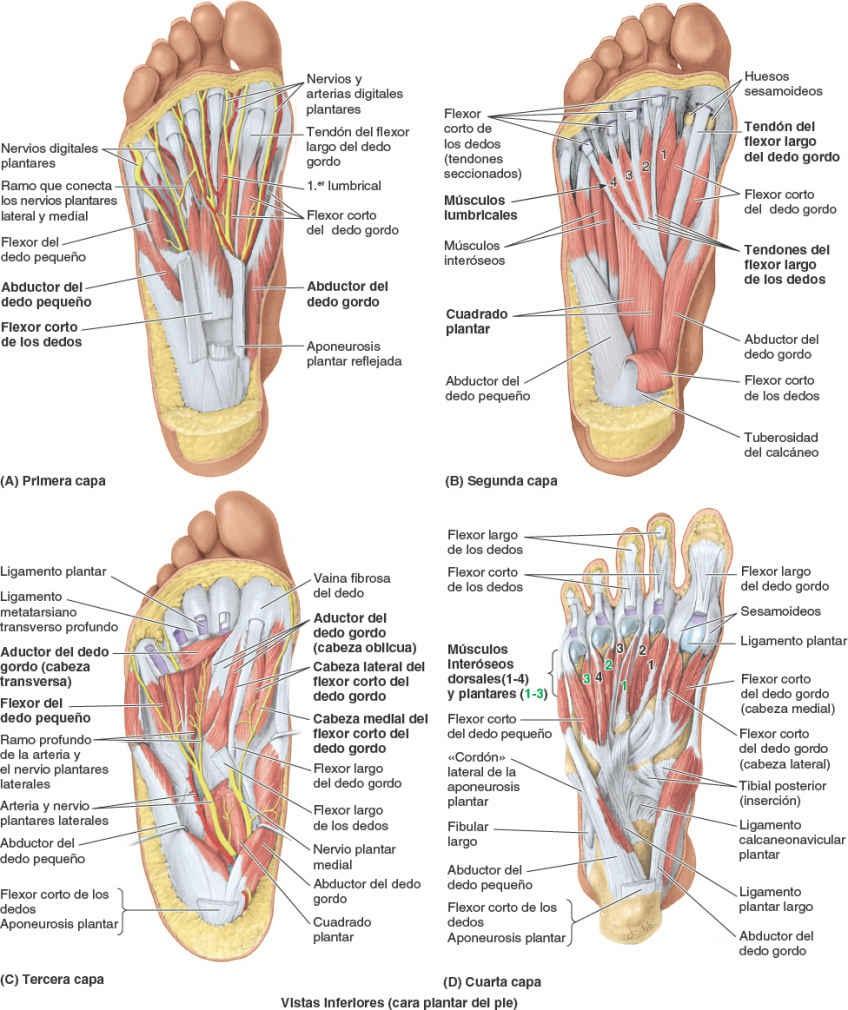
El nervio plantar medial se encuentra en el interior del compartimento medial de la planta, entre las capas musculares primera y segunda. Inicialmente, la arteria y el nervio plantares laterales discurren lateralmente entre los músculos plantares de las capas primera y segunda (figs. 7-71 C y 7-72 B). Luego, sus ramificaciones profundas se dirigen medialmente entre los músculos de las capas tercera y cuarta (fig. 7-72 B).
El extensor corto de los dedos y el extensor corto del dedo gordo (figs. 7-56 A y B, y 7-57 A) son dos músculos estrechamente conectados que se sitúan en el dorso del pie (de hecho, el segundo es parte del primero). Estos músculos delgados y amplios forman una masa carnosa en la parte lateral del dorso del pie, por delante del maléolo lateral. Su pequeño vientre carnoso puede identificarse cuando se extienden los dedos.
Estructuras vasculonerviosas y relaciones en el pie
Nervios del pie
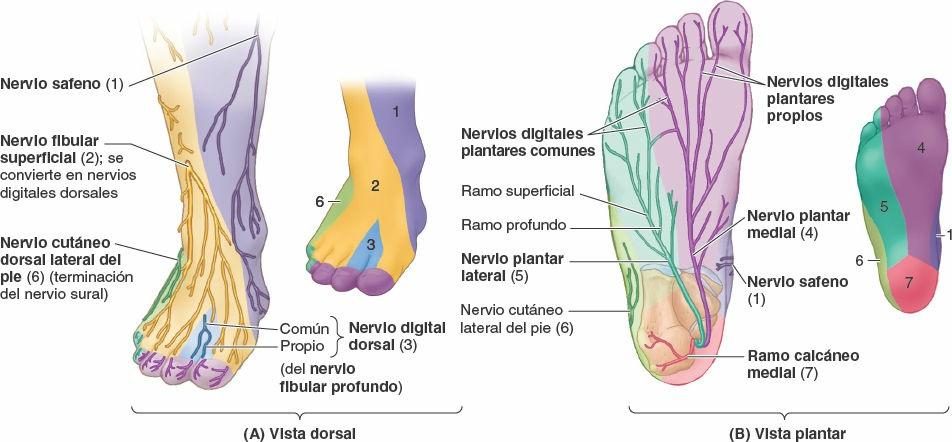
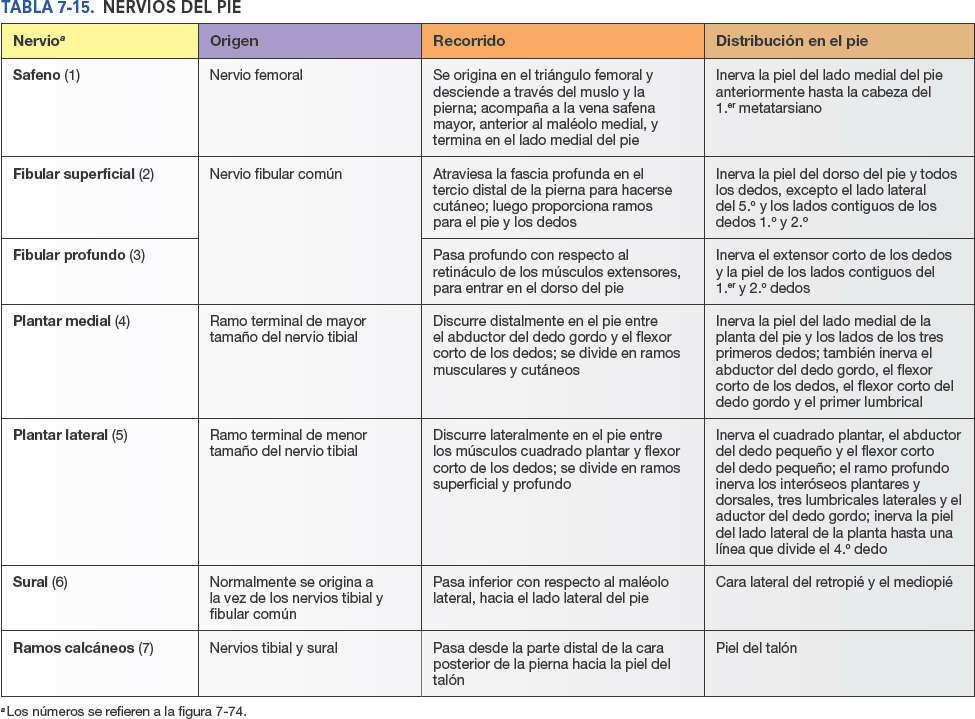
La inervación cutánea del pie (fig. 7-74; tabla 7-15) corre a cargo:
- Medialmente del nervio safeno, que se extiende distalmente hasta la cabeza del primer metatarsiano.
- Superiormente (dorso del pie) de los nervios fibulares superficial (principalmente) y profundo.
- Inferiormente (planta del pie) de los nervios plantares medial y lateral; el límite común de su distribución se extiende a lo largo del 4º metatarsiano y de su correspondiente dedo. (Este patrón es similar al de la inervación de la palma de la mano.)
- Lateralmente del nervio sural, incluida parte del talón.
- Posteriormente (talón) de los ramos calcáneos medial y lateral, procedentes de los nervios tibial y sural, respectivamente.
Nervio safeno
El nervio safeno es el ramo cutáneo más largo y de distribución más amplia del nervio femoral; es el único ramo que se extiende más allá de la rodilla (fig. 7-74 A; tabla 7-15; también fig. 7-76 B). Aparte de inervar la piel y la fascia de la cara anteromedial de la pierna, el nervio safeno pasa anterior al maléolo medial, se dirige hacia el dorso del pie (donde aporta ramos para la articulación talocrural) y continúa para inervar la piel del lado medial del pie hasta la cabeza del primer metatarsiano.
Nervios fibulares superficial y profundo
Después de circular entre los músculos fibulares del compartimento lateral de la pierna e inervarlos, el nervio fibular superficial emerge como nervio cutáneo cuando ha recorrido alrededor de dos tercios de su trayecto a lo largo de la pierna. Entonces, inerva la piel de la cara anterolateral de la pierna y se divide en los nervios cutáneos dorsales medial e intermedio, que siguen su recorrido a lo largo del tobillo e inervan la mayor parte de la piel del dorso del pie. Sus ramos terminales son los nervios digitales dorsales (comunes y propios), que inervan la piel de la parte proximal de la mitad medial del dedo gordo y la de los tres dedos y medio laterales.
Tras inervar los músculos del compartimento anterior de la pierna, el nervio fibular profundo pasa profundo al retináculo de los músculos extensores e inerva los músculos intrínsecos del dorso del pie (extensores de los dedos y largo del dedo gordo) y las articulaciones del tarso y el metatarso. Cuando finalmente emerge como nervio cutáneo, su situación es tan distal en el pie que sólo queda una pequeña área cutánea a su alcance para inervarla: la membrana interdigital y las caras contiguas de los dedos 1º y 2º. Inerva esta región como primer nervio digital dorsal común (y luego primer nervio digital dorsal propio).
Nervio plantar medial
El nervio plantar medial es el mayor y más anterior de los dos ramos terminales del nervio tibial, y se origina en profundidad respecto al retináculo de los músculos flexores. Entra en la planta del pie al pasar en profundidad respecto al abductor del dedo gordo (figs. 7-71 C y 7-73 A). A continuación sigue su trayecto en dirección anterior entre el abductor del dedo gordo y el flexor corto de los dedos, e inerva ambos músculos mediante ramos motores que aporta lateralmente a la arteria plantar medial (fig. 7-71 A y C). Tras enviar ramos motores para el flexor corto del dedo gordo y el primer músculo lumbrical, el nervio plantar medial termina cerca de las bases de los metatarsianos cuando se divide en tres ramos sensitivos (nervios digitales plantares comunes). Estos ramos inervan la piel de los tres dedos y medio mediales (también la piel dorsal y los lechos ungueales de sus falanges distales), y la piel de la planta proximal a ellos. En comparación con el otro ramo terminal del nervio tibial, el nervio plantar medial inerva un área mayor de piel, pero menos músculos. Su distribución tanto cutánea como muscular en el pie es comparable a la del nervio mediano en la mano.
Nervio plantar lateral
El nervio plantar lateral es el más pequeño y posterior de los dos ramos terminales del nervio tibial, y también discurre en profundidad respecto al abductor del dedo gordo (fig. 7-73 A), aunque se dirige anterolateralmente entre las capas primera y segunda de músculos plantares, por el lado medial de la arteria plantar lateral (fig. 7-69 C). El nervio plantar lateral termina cuando alcanza el compartimento lateral y se divide en sus ramos superficial y profundo (fig. 7-73 B; tabla 7-15).
El ramo superficial se divide, a su vez, en dos nervios digitales plantares (uno común y el otro propio) que inervan la piel de las caras plantares del dedo lateral y la mitad del siguiente, la piel del dorso y los lechos ungueales de sus falanges distales, y la piel de la planta proximal a ellos. El ramo profundo del nervio plantar lateral discurre profundo junto con el arco arterial plantar profundo, entre las capas musculares tercera y cuarta.
Los ramos superficial y profundo inervan todos los músculos de la planta que no están inervados por el nervio plantar medial. En comparación con el nervio plantar medial, el plantar lateral inerva un área menor de piel, pero más músculos individuales. Su distribución tanto cutánea como muscular en el pie es comparable a la del nervio ulnar en la mano. Los nervios plantares medial y lateral también inervan las caras plantares de todas las articulaciones del pie.
Nervio sural
El nervio sural se forma como resultado de la unión del nervio cutáneo sural medial (procedente del nervio tibial) y el ramo comunicante fibular del nervio fibular común, respectivamente (fig. 7-51; tabla 7-11). La altura a la cual se unen estos ramos es variable: puede ser más arriba (en la fosa poplítea) o más abajo (proximal al talón). En ocasiones estos ramos no se unen y, en consecuencia, no existe nervio sural. En las personas que presentan esta característica son los ramos cutáneos surales medial y lateral los encargados de inervar las regiones cutáneas que normalmente dependen del nervio sural. El nervio sural acompaña a la vena safena menor y entra en el pie por detrás del maléolo lateral para inervar la articulación talocrural y la piel del borde lateral del pie (fig. 7-74 A; tabla 7-15).
Arterias del pie
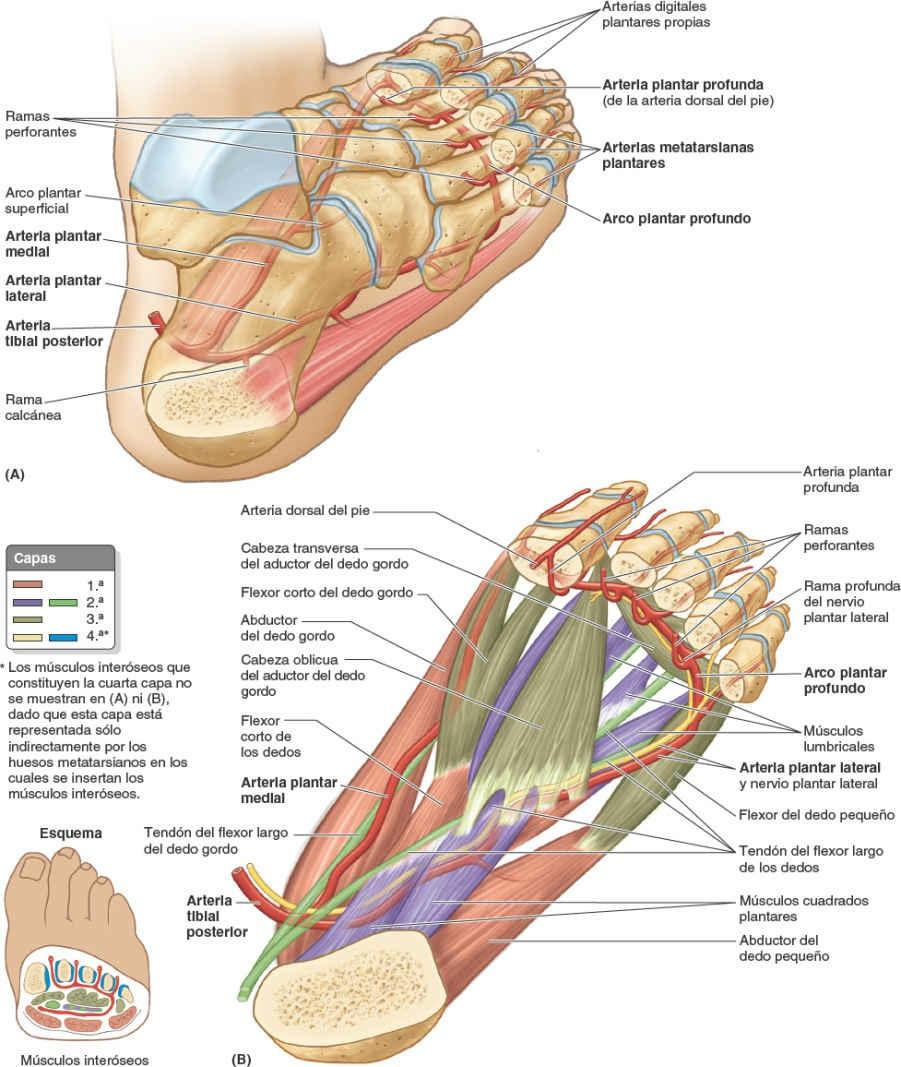
Las arterias del pie son ramas terminales de las arterias tibiales anterior y posterior, respectivamente las arterias dorsal del pie y plantares (figs. 7-73 A y 7-75).
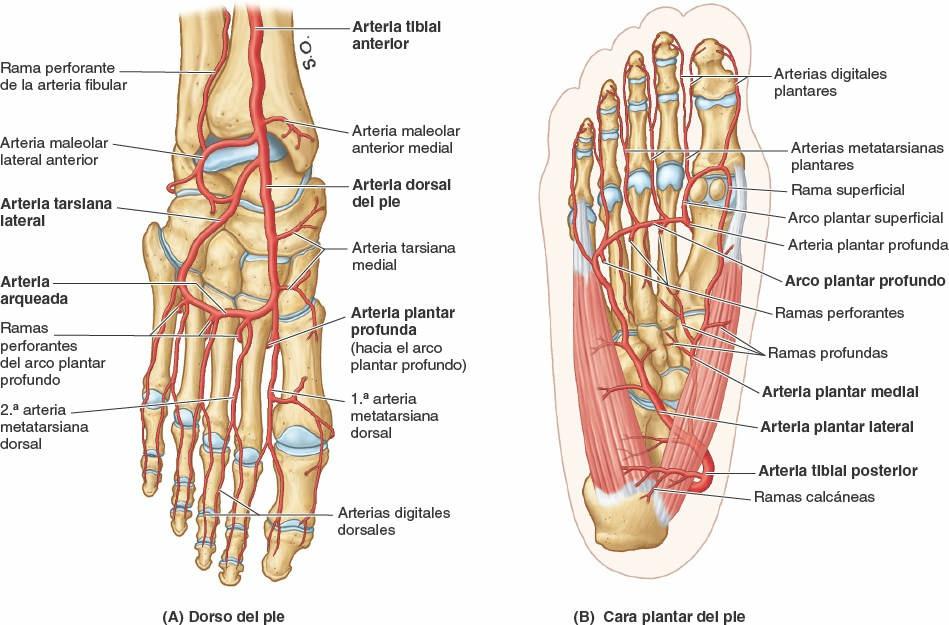
Arteria dorsal del pie
La arteria dorsal del pie (pedia) es la continuación directa de la arteria tibial anterior, y con frecuencia es la principal fuente de irrigación del antepié (ej. en los períodos en que se está de pie durante un largo tiempo). La arteria dorsal del pie se origina a mitad de camino entre los maléolos y discurre anteromedialmente, en profundidad respecto al retináculo inferior de los músculos extensores y entre los tendones del extensor largo del dedo gordo y el extensor largo de los dedos en el dorso del pie.
La arteria dorsal del pie se dirige hacia el primer espacio interóseo, donde se divide en la 1ª arteria metatarsiana dorsal y una arteria plantar profunda. Esta última discurre en profundidad entre las cabezas del primer músculo interóseo dorsal para entrar en la planta del pie, donde se une con la arteria plantar lateral para formar el arco plantar profundo. El curso y el destino de la arteria dorsal y de su principal continuación, la arteria plantar profunda, son comparables a los de la arteria radial en la mano, que establece un arco arterial profundo en la palma.
La arteria tarsiana lateral, una rama de la arteria dorsal del pie, discurre lateralmente en un trayecto arqueado por debajo del extensor corto de los dedos, e irriga este músculo y los huesos del tarso y las articulaciones subyacentes. Se anastomosa con otras ramas, como la arteria arqueada.
La 1ª arteria metatarsiana dorsal se divide en ramas que irrigan ambos lados del dedo gordo y el lado medial del 2º dedo.
La arteria arqueada discurre lateralmente a través de las bases de los cuatro metatarsianos laterales, en profundidad respecto a los tendones extensores, para alcanzar la cara lateral del antepié, donde se anastomosa con la arteria tarsiana lateral para formar un asa arterial. La arteria arqueada da origen a las arterias metatarsianas dorsales 2ª, 3ª y 4ª. Estos vasos se dirigen distalmente hacia los espacios interdigitales y se conectan con el arco plantar y con las arterias metatarsianas plantares mediante ramas perforantes (figs. 7-72 A y B, 7-73 B y 7-75 A y B). Distalmente, cada arteria metatarsiana dorsal se divide en dos arterias digitales dorsales que irrigan la cara dorsal de los lados de los dedos contiguos (fig. 7-75 A); no obstante, estas arterias suelen terminar antes de llegar a la articulación interfalángica distal (fig. 7-73 B), y se abastecen o son sustituidas por ramas dorsales de las arterias digitales plantares.
Arterias de la planta del pie
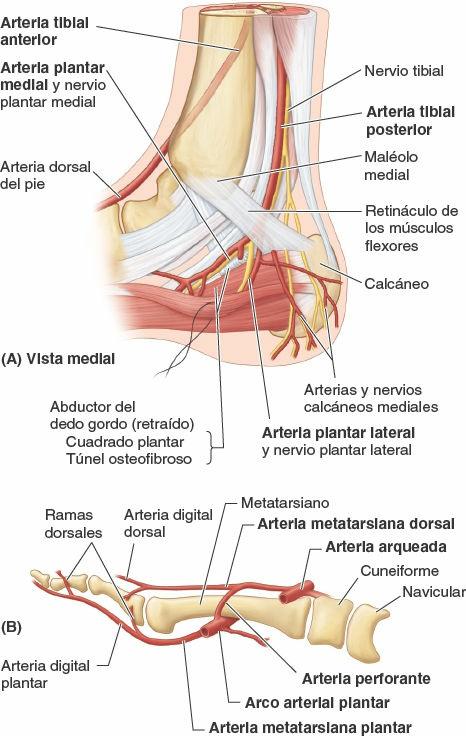
La planta del pie está dotada de una abundante irrigación procedente de la arteria tibial posterior, que se divide en profundidad respecto al retináculo de los músculos flexores (figs. 7-71 A, 7-73 A y 7-75 B) para dar dos ramas terminales denominadas arteria plantar medial y arteria plantar lateral, que discurren profundas al abductor del dedo gordo y acompañan a los nervios homónimos.
Arteria plantar medial
La arteria plantar medial es la rama menor de la arteria tibial posterior. Da origen a una o varias ramas profundas que irrigan principalmente los músculos del dedo gordo. También da una rama superficial, de mayor tamaño, que irriga la piel de la cara medial de la planta y aporta ramas digitales que acompañan a los ramos digitales del nervio plantar medial; la más lateral de estas ramas se anastomosa con las arterias metatarsianas plantares mediales.
En ocasiones se forma un arco plantar superficial cuando la rama superficial se anastomosa con la arteria plantar lateral o con el arco plantar profundo (fig. 7-75 B).
Arteria plantar lateral
La arteria plantar lateral, mucho mayor que la arteria plantar medial, se origina a la misma altura que el nervio homónimo y lo acompaña en su camino (figs. 7-71 C, 7-72 B, 7-73 A y 7-75 B). Discurre en dirección lateral y anterior, al principio en profundidad respecto al abductor del dedo gordo, y luego entre el flexor corto de los dedos y el cuadrado plantar.
La arteria plantar lateral se arquea medialmente a través del pie junto con el ramo profundo del nervio plantar lateral para formar el arco plantar profundo, que se completa mediante su unión con la arteria plantar profunda, rama de la arteria dorsal del pie. Cuando cruza el pie, el arco plantar profundo da origen a cuatro arterias metatarsianas plantares, tres arterias perforantes y numerosas ramas para la piel, la fascia y los músculos plantares. Cerca de las bases de las falanges proximales, las arterias metatarsianas plantares se dividen para formar las arterias digitales plantares, que irrigan los dedos adyacentes; a las arterias metatarsianas más mediales se unen ramas digitales superficiales de la arteria plantar medial. Las arterias digitales plantares típicamente aportan la mayor parte de la sangre que alcanza la parte distal de los dedos, incluido el lecho ungueal, a través de ramas perforantes y dorsales (fig. 7-73 B y 7-75); esta disposición también se observa en los dedos de la mano.
Drenaje venoso del pie
Tal como sucede en el resto del miembro inferior, en el pie hay venas superficiales y profundas (fig. 7-76 A y B). Las venas profundas son estructuras pares que se anastomosan entre sí y acompañan a todas las arterias internas a la fascia profunda. Las venas superficiales son subcutáneas y no acompañan a las arterias.
Las venas perforantes dan origen a una derivación de sangre que actúa en un solo sentido desde las venas superficiales a las profundas, y es esencial para el funcionamiento de la bomba musculovenosa, proximal a la articulación talocrural. La mayor parte de la sangre que drena del pie se dirige a las venas superficiales.
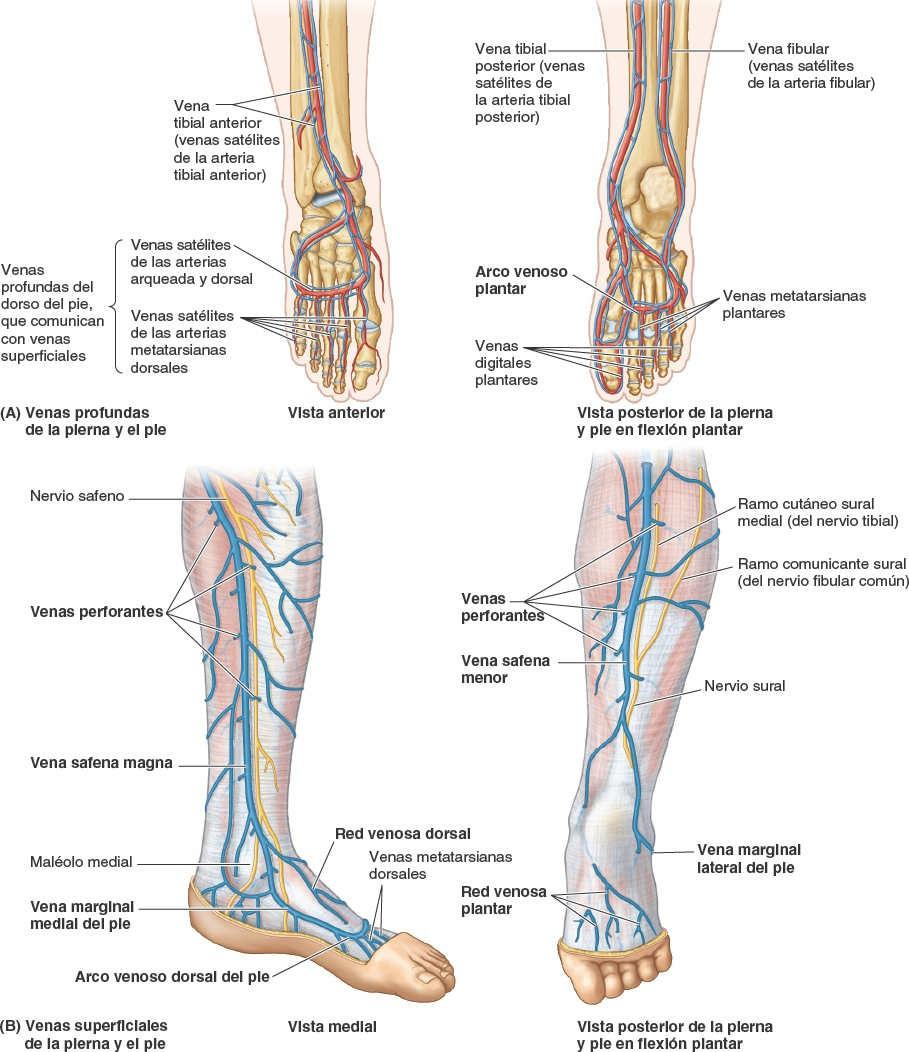
Drenaje venoso profundo
El drenaje profundo del pie aumenta mucho con la marcha (compresión y actividad de los múscu los intrínsecos del pie), incrementando el flujo del arco plantar profundo a la vena tibial posterior (fig. 7-76 A). Los dispositivos de compresión intermitente se utilizan durante y después de la cirugía y en el reposo en cama prolongado para aumentar su flujo y reducir el riesgo de trombosis venosa profunda.
Drenaje venoso superficial
Las venas digitales dorsales se convierten proximalmente en las venas metatarsianas dorsales, que también reciben ramas de las venas digitales plantares (fig. 7-76 B). Estas venas drenan en el arco venoso dorsal del pie, y proximalmente a este una red venosa dorsal recoge la sangre del resto del dorso del pie. Tanto el arco como la red se localizan en el tejido subcutáneo.
Venas superficiales procedentes de una red venosa plantar drenan por un lado el borde medial del pie y convergen con la parte medial de la red y el arco venosos dorsales para formar una vena marginal medial, que al final se convierte en la vena safena magna, y por el otro drenan el borde lateral del pie y convergen con la parte lateral de la red y el arco venosos dorsales para formar una vena marginal lateral, que al final se convierte en la vena safena menor.
En su trayecto ascendente, las venas safenas magna y menor emiten venas perforantes que derivan sangre continuamente hacia capas profundas para aprovecharse de la bomba musculovenosa.
Drenaje linfático del pie
Los vasos linfáticos del pie se originan en plexos subcutáneos. Los vasos colectores comprenden vasos linfáticos superficiales y profundos que acompañan a las venas superficiales y a los principales paquetes vasculares, respectivamente.
Los vasos linfáticos superficiales son especialmente abundantes en la planta del pie (fig. 7-77). Los vasos linfáticos superficiales mediales, mayores y más numerosos que los laterales, drenan las partes mediales del dorso y la planta del pie (fig. 7-77 A). Estos vasos convergen en la vena safena mayor y la acompañan hasta alcanzar el grupo vertical de nódulos linfáticos inguinales superficiales, localizado en la parte terminal de la vena, y luego los nódulos linfáticos inguinales profundos, situados a lo largo de la porción proximal de la vena femoral (fig. 7-46 A y B). Los vasos linfáticos superficiales laterales drenan las partes laterales del dorso y la planta del pie. La mayoría de estos vasos discurren posteriormente al maléolo lateral y acompañan a la vena safena menor hasta alcanzar la fosa poplítea, donde entran en los nódulos linfáticos poplíteos (fig. 7-77 B).
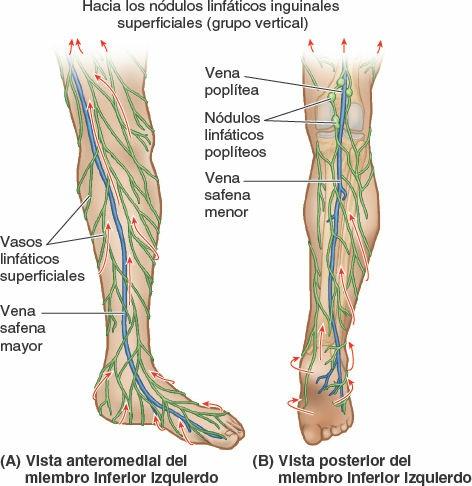
Los vasos linfáticos profundos procedentes del pie acompañan a los principales vasos sanguíneos: venas fibular, tibiales anterior y posterior, poplítea y femoral. Estos vasos linfáticos también drenan en los nódulos linfáticos poplíteos. Los vasos linfáticos procedentes de estos últimos siguen los vasos femorales para llevar la linfa hacia los nódulos linfáticos inguinales profundos. Desde los nódulos inguinales profundos, toda la linfa procedente del miembro inferior pasa en profundidad respecto al ligamento inguinal para dirigirse hacia los nódulos linfáticos ilíacos (fig. 7-46 A).
Anatomía de superficie de la región del tobillo y del pie
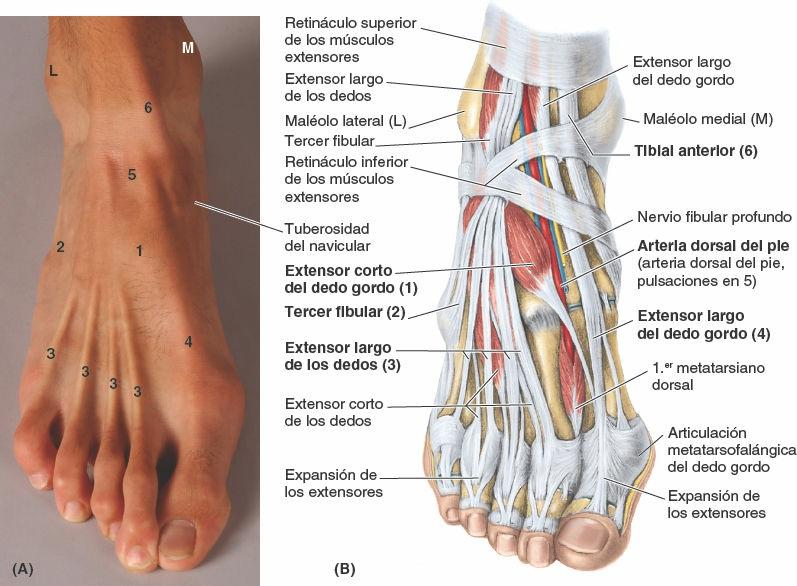
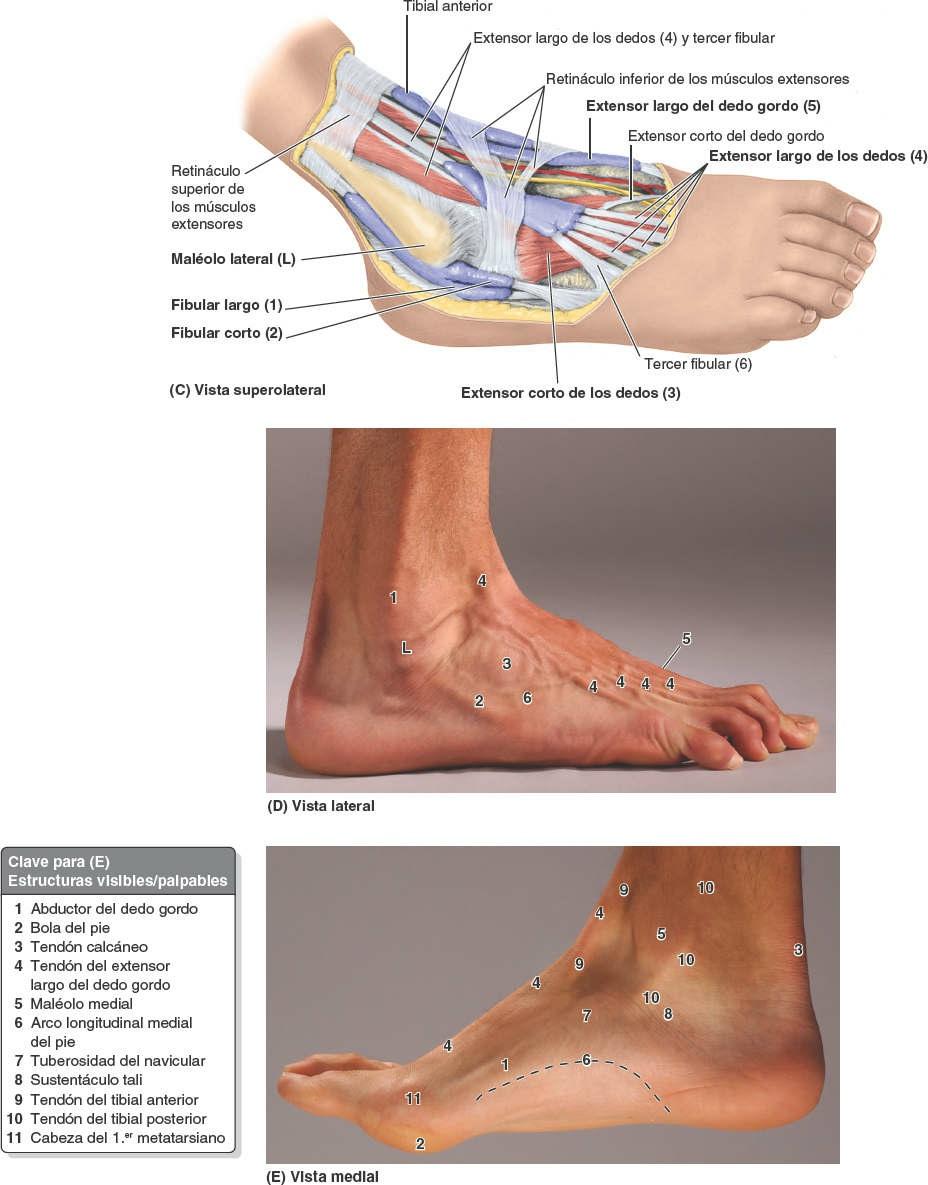
Los tendones de la región del tobillo sólo se pueden identificar de forma satisfactoria cuando sus músculos actúan. Si se invierte activamente el pie, se puede palpar el tendón del tibial posterior cuando pasa posterior y distalmente al maléolo medial, y luego superior al sustentáculo tali, para alcanzar su inserción en la tuberosidad del navicular (fig. 7-78 A a C). Así pues, el tendón del tibial posterior es la referencia para la localización del navicular. El tendón del tibial posterior también indica el lugar donde se puede palpar el pulso tibial posterior (a mitad de camino entre el maléolo medial y el tendón calcáneo, fig. C7-26).
Los tendones de los fibulares largo y corto se pueden seguir distalmente, posteriores e inferiores al maléolo lateral, y luego anteriormente a lo largo de la cara lateral del pie (fig. 7-78 D y E). El tendón del fibular largo se puede palpar hasta el cuboides, y luego desaparece cuando gira hacia la planta. El tendón del fibular corto es fácil de seguir hasta su inserción en la cara dorsal de la tuberosidad de la base del 5º metatarsiano. Esta tuberosidad se localiza en el medio del borde lateral del pie. Si se extienden activamente los dedos, se puede ver y palpar el pequeño vientre carnoso del extensor corto de los dedos anterior al maléolo lateral. Su posición se debe observar y palpar para no confundirlo con un edema anormal (hinchado).
Los tendones de la cara anterior del tobillo (de medial a lateral) son fáciles de palpar cuando el pie está en flexión dorsal (fig. 7-78 A a C):
- El gran tendón del tibial anterior abandona el retináculo superior de los músculos extensores y a partir de ese nivel queda recubierto por una vaina sinovial continua; se puede seguir hasta su inserción en el primer cuneiforme y la base del primer metatarsiano.
- El tendón del extensor largo del dedo gordo, claramente visible cuando se flexiona dorsalmente el dedo gordo contra resistencia, se puede seguir hasta su inserción en la base de la falange distal del dedo gordo.
- Los tendones del extensor largo de los dedos se pueden seguir fácilmente hasta sus inserciones en los cuatro dedos laterales.
- El tendón del tercer fibular también se puede seguir hasta su inserción en la base del 5º metatarsiano. Este músculo es de escasa importancia y puede no estar presente.