05. Microcirculación y sistema linfático
El término microcirculación se refiere a las funciones de los vasos sanguíneos más pequeños, los capilares y los vasos linfáticos vecinos, que transportan nutrimentos a los tejidos y retiran los desechos de las células.
Estructura y función de la microcirculación
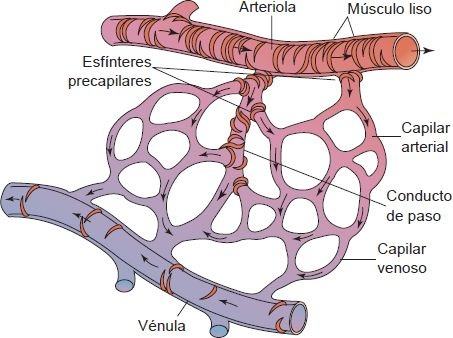
Las estructuras de la microcirculación incluyen las arteriolas, capilares y vénulas. La sangre entra a la microcirculación por una arteriola, pasa por los capilares y sale por una pequeña vénula. Las metaarteriolas sirven como vías de paso que vinculas las arteriolas y los capilares (figura 29-16). Los esfínteres precapilares son pequeños cilindros de músculo liso situados en el extremo arterial del capilar. El tono del músculo liso de las arteriolas, vénulas y esfínteres precapilares controla el flujo sanguíneo en el lecho capilar. Según la presión venosa, la sangre fluye por los capilares cuando los esfínteres precapilares están abiertos.
Estructura y función de los capilares
Los capilares son vasos microscópicos que conectan los segmentos arterial y venoso de lacirculación. En cada persona existen cerca de 10 000 millones de capilares, con una superficie total de 500 m 2 a 700 m 2. La pared capilar está compuesta por una sola capa de células endoteliales y su membrana basal (figura 29-17). Las células endoteliales forman un tubo apenas lo bastante grande para permitir el paso de un eritrocito a la vez.
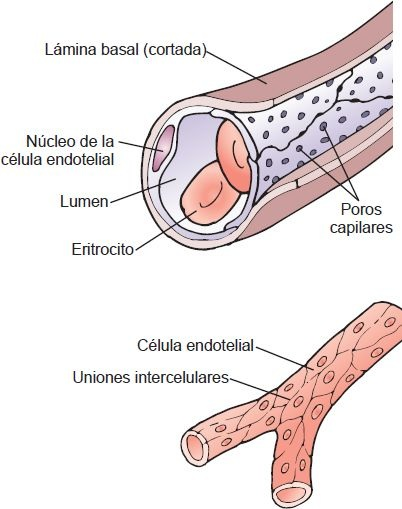
Las uniones llenas con agua, llamadas poros capilares, unen las células endoteliales capilares y establecen un trayecto para el paso de sustancias a través de la pared capilar. El tamaño de los poros capilares varía según la función capilar. En el cerebro, las células endoteliales se acoplan mediante uniones herméticas que forman la barrera hematoencefálica. Esto impide que las sustancias que alteran la excitabilidad neural salgan del capilar. En órganos que procesan el contenido de la sangre, como el hígado, los capilares tienen grandes poros, por lo que las sustancias pasan con facilidad por la pared capilar. Los capilares glomerulares de los riñones tienen pequeñas aberturas llamadas fenestraciones que pasan directamente por la mitad de las células endoteliales. Esto permite la filtración de grandes cantidades de pequeñas moléculas e iones por los glomérulos sin tener que pasar por las hendiduras entre las células endoteliales.
Por sus paredes delgadas y estrecha proximidad con las células de los tejidos con actividad metabólica, los capilares están bien capacitados para el intercambio de gases y metabolitos entre las células y la corriente sanguínea. Este intercambio de sustancias ocurre a través de los espacios entre las células de los tejidos, el intersticio. El intersticio está sostenido por fibras de colágeno y elastina, y está lleno con moléculas de proteoglucano (azúcar-proteína) que se combinan con agua para formar un gel tisular. Éste actúa como una esponja que atrapa el líquido intersticial y permite la distribución del líquido, incluso a las células más distantes del capilar.
Los líquidos, electrolitos, gases y sustancias de peso molecular bajo y alto se desplazan a través del endotelio capilar por difusión, filtración y pinocitosis. El intercambio de gases y líquidos a través de la pared capilar ocurre por difusión simple. Las sustancias liposolubles, como el oxígeno y el dióxido de carbono, cruzan con facilidad las células endoteliales por difusión. El agua fluye por las membranas de las células endoteliales capilares a través de conductos selectivos para el agua llamados acuaporinas. El agua y las sustancias hidrosolubles, como los electrolitos, glucosa y aminoácidos, también difunden entre las células endoteliales por los poros capilares. La pinocitosis permite el movimiento de leucocitos y grandes moléculas de proteína.
Control del flujo sanguíneo en la microcirculación
El flujo sanguíneo a través de los conductos capilares, diseñados para el intercambio de nutrimentos y metabolitos, se llama flujo nutritivo. En algunas partes de la microcirculación, el flujo sanguíneo no pasa por el lecho capilar, sino por una conexión llamada cortocircuito arteriovenoso, que conecta de manera directa una arteriola y una vénula. Este tipo de flujo sanguíneo se conoce como flujo no nutritivo porque no permite el intercambio de nutrimentos. Los conductos no nutritivos son abundantes en la piel y son importantes para el intercambio de calor y la regulación de la temperatura.
Intercambio entre capilar y líquido instersticial
Las presiones hidrostática y osmótica de los líquidos capilar e intersticial, junto con la permeabilidad de la pared capilar, controlan el sentido y magnitud del desplazamiento de líquido a través de la pared capilar. La dirección del movimiento del líquido puede ser hacia o desde el capilar. Cuando el movimiento neto de líquido es hacia fuera del capilar hacia los espacios intersticiales, se llama filtración. Cuando el desplazamiento neto es del intersticio al capilar, se denomina absorción (figura 29-18).
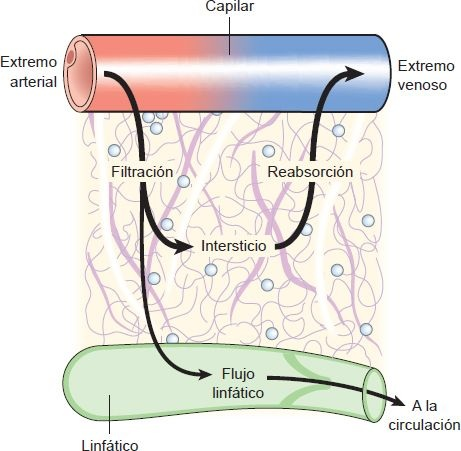
La presión hidrostática capilar representa la presión del líquido que tiende a empujar el agua y las sustancias disueltas en ella por los poros capilares hacia el intersticio. La presión osmótica generada por las proteínas plasmáticas de la sangre tiende a atraer el líquido de los espacios intersticiales hacia el capilar. Se le llama presión coloidosmótica para diferenciar el efecto osmótico de las proteínas plasmáticas, que son coloides suspendidos, del efecto osmótico de las sustancias como el sodio y la glucosa, que son cristaloides disueltos. La permeabilidad capilar controla el desplazamiento hacia el espacio intersticial del agua y sustancias como las proteínas plasmáticas, que influyen en la presión osmótica. Para este mecanismo de intercambio también es importante el sistema linfático, que elimina el exceso de líquido y las proteínas con actividad osmótica y las partículas grandes de los espacios intersticiales para devolverlos a la circulación.
Fuerzas hidrostáticas
La presión hidrostática capilar es la principal fuerza para la filtración capilar. Tanto la presión arterial como la venosa (los capilares están entre las arterias y venas) determinan la presión hidrostática (presión arterial) dentro de los capilares. Un incremento en la presión arterial y la presión de las arterias pequeñas eleva la presión hidrostática, y un descenso en esas presiones tiene el efecto contrario. Un cambio en la presión venosa tiene un mayor efecto en la presión hidrostática capilar que el mismo cambio en la presión arterial. Cerca del 80% del incremento en la presión venosa, como el causado por una trombosis venosa o la insuficiencia cardíaca congestiva, se transmite de regreso al capilar. Los efectos descritos antes de la gravedad sobre la presión venosa también influyen en la presión hidrostática capilar. Cuando una persona se pone de pie, la presión hidrostática es mayor en las piernas y menor en la cabeza.
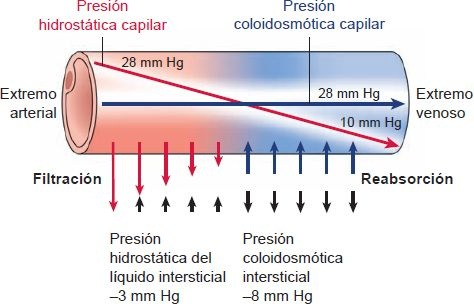
La presión hidrostática intersticial es la presión ejercida por el líquido intersticial fuera del capilar. Puede ser positiva o negativa. Una presión del líquido intersticial positiva se opone a la filtración capilar, una presión negativa del líquido intersticial aumenta el desplazamiento de líquido del capilar al intersticio. En el estado normal no edematoso, la presión hidrostática intersticial es cercana a cero o un poco negativa (−1 mm Hg a −4 mm Hg) y tiene muy poco efecto en la filtración capilar o salida de líquido.
Fuerzas osmóticas
El factor clave que limita la pérdida de líquido de los capilares es la presión coloidosmótica (cercana a 28 mm Hg) que generan las proteínas plasmáticas. Éstas son moléculas grandes que se dispersan en la sangre y a veces escapan a los espacios tisulares. Como la membrana capilar es casi impermeable a las proteínas plasmáticas, estas moléculas ejercen una fuerza osmótica que atrae líquido al capilar y contrarresta la fuerza que impulsa la presión de filtración capilar.
El plasma contiene una mezcla de proteínas plasmáticas que incluye albúmina, globulinas y fibrinógeno. La albúmina, que es la más pequeña y más abundante de las proteínas plasmáticas, genera cerca del 70% de la presión osmótica total. Es el número de partículas en solución, no su tamaño, lo que controla la presión osmótica. Un gramo de albúmina (peso molecular de 69 000) contiene casi 6 veces más moléculas que 1 g de fibrinógeno (peso molecular de 400 000) (valores normales de proteínas plasmáticas: albúmina, 4,5 g/dl; globulinas, 2,5 g/dl y fibrinógeno, 0,3 g/dl).
Aunque el tamaño de los poros capilares previene la salida de la mayoría de las proteínas plasmáticas del capilar, pequeñas cantidades escapan al espacio intersticial y ejercen una fuerza osmótica que tiende a atraer líquido del capilar al intersticio. Esta cantidad aumenta en situaciones como la inflamación, en la que el aumento en la permeabilidad capilar permite que las proteínas plasmáticas escapen al intersticio. El sistema linfático retira las proteínas del intersticio. A falta de un sistema linfático funcional, la presión coloidosmótica intersticial aumenta, lo que provoca la acumulación de líquido. En condiciones normales, pocos leucocitos, proteínas plasmáticas y otras moléculas grandes entran a los espacios intersticiales. Estas células y moléculas, demasiado grandes para reingresar al capilar, dependen de la pared con estructura laxa de los vasos linfáticos para regresar al compartimiento vascular.
Balance de las fuerzas hidrostáticas y osmóticas
En condiciones normales, el desplazamiento de líquido entre el lecho capilar y los espacios intersticiales es continuo. Como señaló Earnest H. Starling, existe un estado de equilibrio mientras las mismas cantidades de líquido entren y salgan de los espacios intersticiales. Esto se conoce como «fuerzas de Starling» y se ilustra en la figura 29-19. En el diagrama, la presión hidrostática en el extremo arterial del capilar es más alta que en el extremo venoso. La fuerza impulsora de la presión hidrostática capilar en el extremo arterial del capilar, junto con los efectos de atracción de lapresión coloidosmótica intersticial, contribuye al desplazamiento neto de líquido hacia fuera. La presión coloidosmótica y la presión osmótica intersticial opositora determinan la reabsorción de líquido en el extremo venoso del capilar. Un ligero desequilibrio en las fuerzas favorece que la filtración de líquido a los espacios intersticiales sea un poco mayor que la absorción de regreso al capilar. Este es el líquido que regresa a la circulación por el sistema linfático.
Sistema linfático
El sistema linfático es una vía accesoria por la que el líquido puede fluir de los espacios intersticiales a la sangre. Este sistema, a menudo llamado los linfáticos, se encuentra en casi todos los tejidos, excepto el cartílago, hueso, tejido epitelial y tejidos del sistema nervioso central (SNC). Sin embargo, incluso la mayoría de estos tejidos tiene conductos prelinfáticos que al final llegan a zonas drenadas por los linfáticos. La linfa proviene del líquido intersticial que fluye por los conductos linfáticos. Contiene proteínas plasmáticas y otras partículas con actividad osmótica que dependen de los linfáticos para regresar al sistema circulatorio. El sistema linfático también es la vía principal de absorción de nutrimentos, en especial grasas, del tubo digestivo. También filtra el líquido en los ganglios linfáticos y retira partículas ajenas, como las bacterias. Cuando se obstruye el flujo linfático, se produce un trastorno llamado linfedema. El compromiso de las estructuras linfáticas por tumores malignos y la extirpación de los ganglios linfáticos al momento de la cirugía oncológica son causas frecuentes de linfedema.
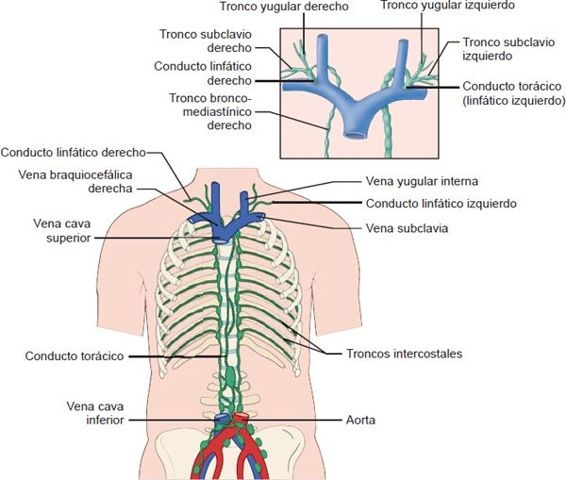
El sistema linfático está conformado por vasos similares a los del sistema circulatorio. Los vasos a menudo transcurren a lo largo de una arteriola o vénula, o con su arteria y vena acompañantes. Los vasos linfáticos terminales están formados por una sola capa de tejido conectivo con recubrimiento endotelial y se parecen a los capilares sanguíneos. Los vasos linfáticos carecen de uniones herméticas y están fijados de manera laxa a los tejidos circundantes mediante filamentos finos (figura 29-20). Las uniones laxas permiten la entrada de partículas grande y los filamentos mantienen los vasos abiertos en condiciones de edema, cuando de otra manera la presión de los tejidos circundantes haría que se colapsaran. Los capilares linfáticos drenan a vasos más grandes que al final se vacían a los conductos torácicos derecho e izquierdo (figura 29-21). Los conductostorácicos drenan en la circulación en la unión de las venas subclavia y yugular interna a ambos lados.
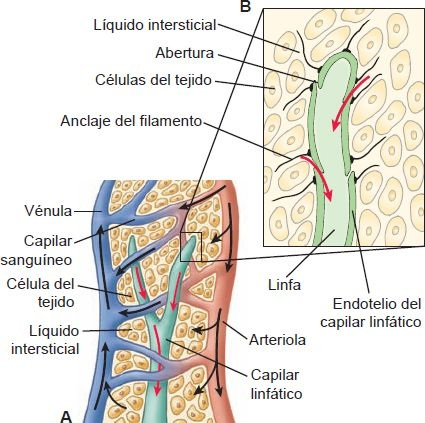
La cantidad total de linfa transportada es de 2 l/día a 3 l/día en una persona sana.
Aunque las divisiones no son tan claras como en el sistema circulatorio, los vasos linfáticos más grandes tienen evidencia de contar con capas íntima, media y adventicia, como los vasos sanguíneos. La íntima de estos conductos contiene tejido elástico y una capa endotelial, y los conductos linfáticos más grandes tienen músculo liso en la capa media. La contracción del músculo liso ayuda a impulsar la linfa hacia el tórax. La compresión externa de los conductos linfáticos mediante los vasos sanguíneos pulsátiles vecinos y los movimientos activos y pasivos de los segmentos corporales también ayudan a la propulsión de la linfa. La presión del líquido intersticial y la actividad de las bombas linfáticas determinan la velocidad del flujo (cercano a 120 ml/h) por el sistema de todos los conductos linfáticos.