Investigación cuantitativa
Introducción a la investigación cuantitativa
El rango de conocimiento necesario para responder a las preguntas suscitadas en la práctica diaria es muy amplio ya que abarca desde las vivencias y percepciones hasta el manejo de los diversos problemas de salud.
Es por este motivo que la investigación enfermera emplea varios métodos y diseños de estudio para asegurar la respuesta más adecuada a los problemas planteados, desarrollando así una base de conocimiento que guíe la práctica clínica. La metodología de investigación que resulta más adecuada en cada caso vendrá determinada por el tipo de pregunta que nos hayamos formulado y por el conocimiento previo que tengamos del fenómeno en cuestión. Como ya se ha señalado en el primer capítulo, existen varias perspectivas de investigación y todas ellas resultan adecuadas ya que, eventualmente, generan conocimientos válidos para la práctica enfermera.
Cuando el objetivo de la investigación es describir, relacionar, explicar, predecir, medir o cuantificar un fenómeno, con toda seguridad la opción más adecuada es la perspectiva cuantitativa. En ella se incluyen los diseños planteados desde el paradigma positivista, el más utilizado hasta la fecha para ampliar el conocimiento empírico de las ciencias de la salud. En este capítulo se describen los diseños más utilizados por este paradigma para generar evidencia científica: el ensayo clínico aleatorio y controlado (el diseño experimental por excelencia), los estudios de cohortes y los estudios caso-control. También se comenta acerca de los cuestionarios (survey) como método de investigación utilizado por ambas perspectivas. La Tabla 1 muestra la relación entre el tipo de pregunta clínica y el diseño de estudio que propone el paradigma cuantitativo.
Diseños de estudio
Como se ha indicado en los anteriores capítulos, es el tipo de pregunta clínica planteada la que establece cuál es el diseño más adecuado para intentar responderla. Por tanto, si lo que pretendemos con la EBE es aplicar la mejor evidencia disponible en cada caso, resulta necesario conocer los diferentes tipos de diseño para identificar los estudios pertinentes, objetivar su calidad y valorar la idoneidad de su aplicación en la práctica. A continuación se describen brevemente las características de los diseños cuantitativos. Hay que recordar que, a priori, ningún diseño es mejor que otro, simplemente se trata de establecer cuál es el diseño más adecuado para responder a la pregunta que ha sido planteada.
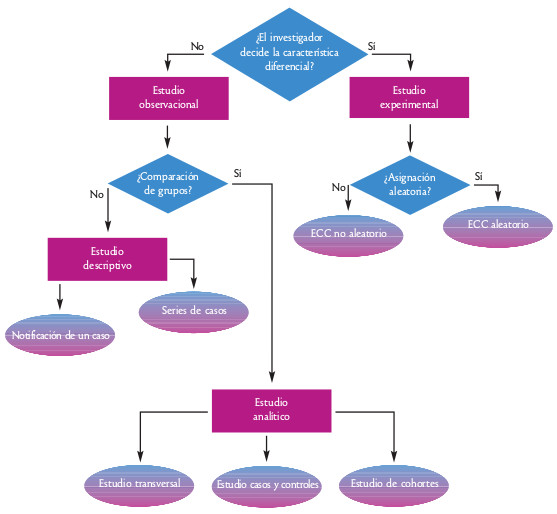
La primera característica que establece la diferenciación entre los diseños de los estudios cuantitativos es su intencionalidad:
- Los estudios experimentales son el diseño adecuado cuando el objetivo es establecer o inferir una relación de causa y efecto entre una intervención o exposición y un desenlace; el investigador decide de forma voluntaria la característica diferencial (intervención o exposición) entre los grupos a comparar. El estudio experimental por excelencia es el ensayo clínico aleatorio y controlado, en el que la asignación de los pacientes a los grupos de tratamiento y de control se realiza de forma aleatoria. Las características principales se definen en el siguiente capítulo.
- En los estudios observacionales el investigador se limita a observar a los sujetos participantes sin incidir en el tratamiento administrado. Cuando bajo esta premisa existe un grupo control de comparación, los estudios se denominan analíticos ; los grupos existen de modo natural y el investigador se limita a seleccionar los grupos más apropiados para contrastar las hipótesis a estudio. Dentro de los estudios analíticos se incluyen los estudios de cohortes, los estudios de casos y controles y los estudios transversales. Cuando no existe grupo control se trata de estudios descriptivos (a veces también denominados de cohorte o serie de casos). La figura 2 muestra la clasificación de los diseños cuantitativos más utilizados.
Ensayos clínicos aleatorios y controlados (EC)
El EC es el diseño más válido (gold standard) para responder a las preguntas sobre la eficacia o efectividad (balance entre los beneficios y los inconvenientes o riesgos) de las intervenciones sanitarias alternativas. Las características definitorias son la existencia de:
- Hipótesis: los EC ponen a prueba una hipótesis planteada a priori sobre la relación existente entre la causa (el tratamiento o intervención) y los efectos (o desenlaces). Por ejemplo, plantear que las curas de las úlceras venosas con larvas (maggot therapy) favorece la cicatrización en menos tiempo que el tratamiento convencional.
- Variable independiente: es la intervención o la acción que se pretende estudiar, en este caso el tratamiento o intervención. Se la denomina independiente porque se le supone una influencia sobre un hecho o manifestación (la variable dependiente). Siguiendo con el ejemplo anterior, la variable independiente sería el tratamiento: las curas con larvas.
- Variable dependiente: a veces denominada variable de resultados, indica el resultado que el investigador pretende obtener como efecto de la variable independiente. Se la denomina dependiente porque su valor depende del efecto de otras variables (la variable independiente). En nuestro ejemplo, la disminución del tiempo de cicatrización de las úlceras venosas.
- Grupo experimental: es el grupo que recibe la intervención objeto de estudio. En el mismo ejemplo, el grupo de pacientes tratados con larvas.
- Grupo control: es el grupo que no recibe la intervención objeto de estudio; pueden recibir una intervención alternativa activa (habitualmente la intervención estandarizada hasta el momento) o bien un placebo (o incluso ausencia completa de tratamiento). En el ejemplo, el grupo de pacientes tratados con los cuidados habituales (en lugar de con larvas) u otro tratamiento adecuado a su enfermedad.
- Asignación aleatoria: el tratamiento que los pacientes recibirán viene determinado al azar, de tal forma que cada paciente tenga a priori las mismas probabilidades de recibir el tratamiento experimental o control. El empleo de la aleatorización garantiza que los grupos son comparables entre sí y, por tanto, que los resultados observados son debidos al efecto de la variable independiente (el tratamiento) en lugar de a otros factores (ej. a una desigual distribución entre los grupos de las variables pronósticas).
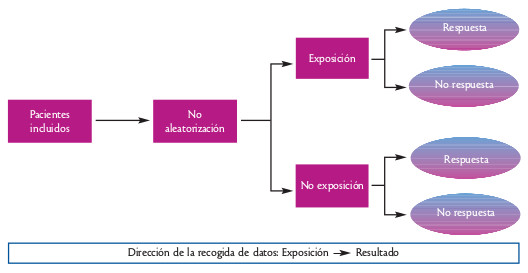
Una vez reclutados para el estudio, los investigadores realizan un seguimiento o vigilancia de los participantes durante un cierto tiempo (follow up) y valoran, al final del mismo o en ciertos momentos preestablecidos, si presentan o no el resultado esperado (medida de resultado o desenlace). La figura 3 muestra la secuencia de un EC.
Los EC se emplean para comparar intervenciones y evaluar su efectividad. Es el diseño más utilizado por la industria farmacéutica, fundamentalmente por la exigencia de los organismos reguladores de este tipo de pruebas como condición previa para la autorización de un tratamiento habitualmente farmacológico. Sin embargo, las intervenciones estudiadas en un EC no han de ser necesariamente farmacológicas y pueden tratarse de campañas de vacunación, de procedimientos o técnicas, de métodos de promoción de la salud, de programas educativos, de patrones de provisión de cuidados o de cambios de estilo de vida.
A pesar de sus hipotéticas ventajas sobre otros diseños, los EC pueden tener limitaciones prácticas y éticas.
Por ejemplo, en aquellas situaciones donde existan barreras éticas para investigar con ciertos subgrupos de población (ej. fármacos durante el embarazo) o bien cuando se desea investigar ciertos desenlaces muy poco frecuentes (ej. la agranulocitosis debida al cloranfenicol). También pueden adolecer de una escasa validez externa al seleccionar mucho a los pacientes (ej. excluyendo a aquellos con enfermedades asociadas o de edad más avanzada) o bien al realizarse en situaciones de estricto control poco representativas del marco habitual de la asistencia. Además, los EC suelen centrarse en contestar una pregunta más o menos restringida, mientras que los estudios analíticos pueden examinar multitud de factores al mismo tiempo. Es poco frecuente que los EC evalúen los resultados a largo plazo, ya que normalmente se realizan durante períodos de tiempo limitados (a menudo por una cuestión de costes). Finalmente, los EC son poco útiles para explicar las preferencias y las vivencias de los pacientes, así como los aspectos relacionados con el contexto.
Estudios de cohortes y estudios de casos y controles
En numerosas ocasiones la pregunta planteada no se puede responder con un diseño experimental. Así, cuando la pregunta está relacionada con la causa de un problema de salud (etiología) o su evolución en función de la presencia o ausencia de terceras variables (pronóstico), los estudios con diseños analíticos son los más adecuados. En estos estudios, también denominados cuasi-experimentales, el investigador establece dos grupos de estudio y se plantea el contraste de una hipótesis concreta sobre la relación existente entre la enfermedad y sus posibles causas o factores pronósticos (exposición a factores de riesgo). Los resultados así obtenidos permiten establecer conclusiones sobre el grado de verosimilitud de la hipótesis planteada, por lo que estos estudios tienen carácter confirmatorio.
Un factor importante a tener en cuenta para clasificar los estudios analíticos es la relación temporal existente entre el inicio del estudio y la aparición de la enfermedad. Un estudio que partiendo de la enfermedad (los individuos han sido clasificados según presentan o no la enfermedad en el momento actual) observa la exposición en el pasado para analizar la posible asociación entre ambas (relación causal) tendrá un carácter retrospectivo, mientras que si el estudio parte de una determinada exposición (los individuos han sido clasificados según están o no expuestos en el momento actual) y se observa la aparición en el tiempo de la enfermedad, el estudio es de tipo prospectivo. A menudo, los términos prospectivo y retrospectivo se utilizan como sinónimos de cohortes y casos y controles, respectivamente.
En los estudios de cohortes el investigador selecciona los grupos según la exposición o no al factor en estudio (seleccionará un grupo de personas expuestas y otro muy similar pero no expuestas) y comparará la presencia o desarrollo de la enfermedad entre ambos grupos. De forma habitual, los estudios de cohortes se centran en un grupo o grupos de pacientes y valoran cualquier cambio que se produce en su situación de salud durante el tiempo de seguimiento del estudio. La figura 4 muestra la secuencia de un estudio de cohortes analítico.
El estudio de cohortes analítico es el diseño de elección cuando no es posible realizar un EC, por ejemplo, si se quieren evaluar los resultados de haber modificado los niveles de plantilla de enfermería o si se quiere conocer la evolución de los pacientes que son dados de alta de una unidad de cuidados intensivos.
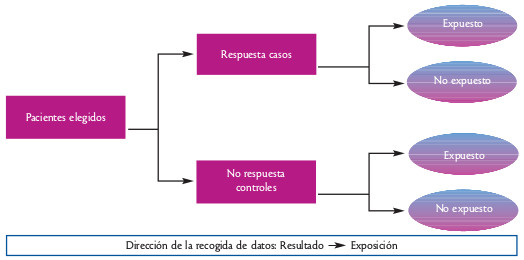
En los estudios de casos y controles los grupos son seleccionados según la presencia o ausencia de la enfermedad (se selecciona un grupo de enfermos [casos] y otro de sanos [controles]) y se compara la frecuencia de exposición al factor de interés entre ambos grupos.
Los estudios analíticos tienen la ventaja de que permiten al investigador evaluar al participante dentro del contexto del mundo real, la situación no se ha creado de forma artificial. Indiscutiblemente, una limitación que presentan es que los resultados pueden ser atribuidos a otras causas no incluidas como variables en el estudio. Si tomamos el ejemplo de un estudio caso control en pacientes que han desarrollado cáncer de pulmón, factores como las condiciones de vida, las actitudes personales o el estado nutricional pueden influir también en los resultados, además de los otros factores conocidos como el consumo de tabaco. Si los primeros no han sido tomados en cuenta, la interpretación de los resultados puede estar sesgada. Esto no significa que los estudios de casos y controles no sean útiles, sino que son menos concluyentes con respecto a los experimentales. La figura 5 muestra la secuencia de un estudio de casos y controles.
Existen numerosos diseños de estudios cuantitativos; los que aquí se han presentado son los diseños más rigurosos para dar respuesta a las preguntas sobre tratamiento, gestión y costes (EC), diagnóstico y pronóstico (estudios de cohortes) y prevención (casos y controles). Cuando busquemos estudios para contestar a estas preguntas, es importante tener en mente estos diseños ya que nos van a ser de gran ayuda para identificar los estudios más adecuados.
Cuestionarios (survey)
El motivo para incluir en este capítulo algunas consideraciones con relación a los cuestionarios es porque se trata de uno de los métodos de investigación más ampliamente utilizado, tanto por el paradigma positivista como por el naturalista, para recoger información. En las ciencias de la salud se emplean con múltiples propósitos, entre los que destacamos:
- Para investigar la incidencia de unas condiciones específicas dentro de la población.
- Para explorar las expectativas de los usuarios del sistema sanitario.
- Para medir los niveles de satisfacción de los pacientes o clientes.
- Para ayudar a informar y desarrollar políticas dentro del sistema de salud.
Los cuestionarios pueden generar evidencia muy relevante para la toma de decisiones, ya que pueden reflejar cómo están las cosas en un determinado momento o responder a preguntas importantes como ¿qué esta sucediendo en…? o ¿qué piensa la gente en relación con…? Entre las limitaciones de los cuestionarios cabe destacar la dificultad para acceder a muestras suficientemente amplias y representativas. Otro aspecto importante a considerar está relacionado con el diseño de la pregunta (abiertas o cerradas) que viene marcado por la perspectiva del investigador.
Valoración de la calidad de los diseños cuantitativos
Hasta aquí hemos visto qué tipo de diseño resulta más apropiado para responder a cada tipo de pregunta específica. Otro aspecto igualmente importante a tener en cuenta es el criterio para valorar su calidad metodológica. Conocer el tipo de diseño de estudio más adecuado nos permite realizar una búsqueda bibliográfica mucho más orientada; aplicar los criterios de calidad metodológica nos permite discernir aquellos estudios cuya aplicación en la práctica es más probable que beneficie a nuestros pacientes. Este segundo aspecto, discernir cuáles son los estudios óptimos para nuestras necesidades, constituye la fase del ciclo de la PBE denominada de lectura critica. Ésta no es más que una valoración metodológica y sistemática de la calidad del estudio. A continuación se presentan de forma teórica los criterios de valoración para los diseños cuantitativos y, en el capítulo siguiente, se describirá un ejemplo práctico de lectura crítica de un EC.
Como ya se ha reflejado en el capítulo anterior, en el apartado de valoración de la calidad de un estudio cualitativo, al llevar a cabo una lectura crítica, debemos responder a tres preguntas:
- ¿Son válidos los resultados del estudio?
- ¿Cuáles son los resultados?
- ¿Me resultarán útiles los resultados para el cuidado de mis pacientes?
Ensayos clínicos aleatorios y controlados (EC)
Como ya se ha mencionado, la certeza “absoluta” (mejor debería decirse la máxima certeza posible) sobre la relación causal entre un tratamiento y un efecto sólo es capaz de proporcionarla el EC. Diseñado y realizado de manera rigurosa, el EC proporciona resultados válidos y con un menor riesgo de sesgos en relación con otros diseños cuantitativos. Tiene, además, la ventaja adicional de seguir el mismo sentido de la lógica del pensamiento clínico (primero se produce la exposición y después se manifiesta su resultado). No obstante, bien puede suceder que el EC disponible sea defectuoso (en su diseño, en su ejecución y/o en su publicación), y en esta situación sea más razonable basar nuestra toma de decisiones sobre el cuidado de los pacientes en un excelente estudio de cohortes.
Cuando se considera que un EC es válido, hacemos referencia al establecimiento de la validez interna. La validez interna se define como la adecuación metodológica de su diseño y desarrollo que garantiza que sus resultados son aplicables a la población misma del estudio. Cuanto más válido sea un EC, más se aproxima a la verdad en sus resultados. La validez está directamente relaciona con los sesgos. Las características que permiten establecer la adecuación metodológica de su diseño que minimizan los sesgos en los EC son:
Asignación aleatoria con ocultación de la secuencia de aleatorización. El proceso de aleatorización es importante para eliminar el sesgo de selección en los EC. Se dispone de tablas de números aleatorios y de programas informáticos que generan listados de números pseudoaleatorios y establecen de forma aleatoria el orden en que se asignan los tratamientos a los pacientes. Así se evita cualquier preferencia consciente o subconsciente del investigador y se garantiza que los grupos de pacientes así formados presentan una distribución similar de sus características, especialmente aquéllas con valor pronóstico. Como consecuencia, las diferencias observadas en las medidas de resultado pueden ser relacionadas con las diferencias en la intervención aplicada.
La ocultación de la secuencia de aleatorización supone establecer mecanismos para evitar que los clínicos puedan conocer anticipadamente qué tratamiento corresponderá a cada paciente reclutado para el EC, lo que supondría un grave riesgo de sesgos de selección. Este aspecto es de especial importancia cuando el periodo de captación de pacientes es largo.
Seguimiento adecuado hasta el final del estudio. Análisis por intención de tratar. Ambas características permiten garantizar el control del sesgo de seguimiento o de desgaste. El análisis por intención de tratar analiza a cada paciente perdido (es decir, para el que no se dispone de información de los resultados) en su grupo inicial al que fue asignado, independientemente de si finalmente recibió o no el tratamiento asignado, suponiendo que ha presentado un resultado desfavorable a la intervención que se evalúa.
Aspectos adicionales para establecer la validez de un EC
- Diseño ciego: la importancia del enmascaramiento o “cegamiento” es que evita el sesgo del observador. Si se desconoce cuál es el tratamiento que están recibiendo los pacientes, es muy improbable que se produzca una sobrestimación sistemática del efecto de un tratamiento en particular. Diremos que un estudio está cegado cuando el diseño del estudio evita que se identifique, durante todo el desarrollo del estudio, a qué grupo (experimental o control) ha sido asignado cada paciente. Se distinguen situaciones de: simple ciego (paciente), doble ciego (paciente y clínico que lo trata), triple ciego (paciente, clínico y persona que analiza los resultados), según quiénes desconocen el tratamiento asignado a los pacientes.
- Similitud de las características basales de los grupos: la supuesta capacidad de la asignación aleatoria para crear grupos comparables debería quedar reflejada en una tabla resumen donde se detallen las características esenciales (fundamentalmente aquellas que se relacionan con la probabilidad de respuesta al tratamiento o con valor pronóstico) de los grupos experimental y control al inicio del estudio. De existir diferencias entre los grupos, cualquier diferencia en los resultados podría deberse, al menos en parte, a este hecho y no al tratamiento estudiado.
- Igual tratamiento a los grupos (salvo la intervención a estudio): el cegamiento de la intervención pretende, entre otras razones, garantizar que los pacientes del grupo experimental y control reciben exactamente la misma atención, salvo la intervención objeto de estudio. Nuevamente, cuando se producen cointervenciones que afectan de forma diferencial a los grupos, cualquier diferencia en los resultados podría deberse, al menos en parte, a este hecho y no al tratamiento estudiado.
Para entender los resultados de un EC es imprescindible que los lectores comprendan el diseño, el desarrollo, el análisis y la interpretación. Con el objetivo de intentar mejorar la publicación de los EC y facilitar, de este modo, la comprensión de los aspectos antes señalados, en 1990 se publicó la declaración CONSORT, revisada en 1999. Esta declaración comprende una lista de comprobación y un diagrama de flujo para comunicar los aspectos más relevantes acerca de un EC. Muchas revista biomédicas de prestigio utilizan actualmente la declaración CONSORT como criterio para valorar la idoneidad de los EC que solicitan ser publicados.
Estudio de cohortes y estudio de casos y controles
Ya se han señalado las principales características metodológicas de los estudios de cohortes y de los estudios de casos y controles. Para la valoración de la calidad de estos estudios se han establecido las preguntas indicadas en las Tablas 2 y 3 respectivamente, partiendo de las preguntas clave utilizadas para todos los diseños:
- ¿Son validos los resultados del estudio?
- ¿Cuáles han sido los resultados?
- ¿Me resultarán útiles los resultados para el cuidado de mis pacientes?
Tabla 2. Lectura crítica de un estudio de cohortes analítico
¿Son válidos los resultados del estudio?
Criterios primarios:
- ¿Se han utilizado unos grupos de comparación claramente identificados que sean similares en cuanto a factores determinantes importantes del resultado aparte del que se investiga?
- ¿Se han evaluado las exposiciones y los resultados de la misma forma en los grupos que se comparan?
- ¿Ha sido el seguimiento suficientemente largo y completo?
Criterios secundarios:
- ¿Es correcta la relación temporal?
- ¿Existe un gradiente en la relación dosis-respuesta?
¿Cuáles han sido los resultados?
- ¿Cuál es la fuerza de la asociación entre la exposición y el resultado?
- ¿Qué precisión tiene la estimación del riesgo?
¿Me resultarán útiles los resultados para el cuidado de mis pacientes?
- ¿Son aplicables los resultados a mi práctica clínica?
- ¿Debo intentar detener la exposición?
Tabla 3. Lectura crítica de un estudio de casos y controles
¿Son válidos los resultados del estudio?
Criterios primarios:
- ¿Fue la muestra representativa y bien definida de pacientes en un momento similar en el curso de la enfermedad?
- ¿Fue el seguimiento lo suficientemente prolongado y completo?
Criterios secundarios:
- ¿Se utilizaron criterios objetivos y no sesgados de resultados?
- ¿Se llevó a cabo un ajuste para los factores pronósticos importantes?
¿Cuáles han sido los resultados?
- ¿Cuán amplia es la probabilidad del (los) acontecimiento(s) en un período de tiempo especificado?
- ¿Cuán precisas son las estimaciones de la probabilidad?
¿Me resultarán útiles los resultados para el cuidado de mis pacientes?
- ¿Fueron los pacientes del estudio similares a los míos?
- ¿Conducen directamente los resultados a seleccionar o a evitar el tratamiento?
- ¿Son útiles los resultados para tranquilizar o aconsejar a los pacientes?
Inspecciones transversales e informes de casos
Aunque tradicionalmente se ha considerado que este tipo de investigación, en especial los estudios de casos, aportan una evidencia relativamente débil, es importante señalar que pueden incluir una gran cantidad de información que se podría perder en otro tipo de diseños. Vamos a comentar brevemente acerca de las inspecciones transversales y los informes de casos.
En los estudios transversales los datos se recogen en un único momento y pueden compararse con datos previos; debido a que se llevan a cabo durante cortos períodos de tiempo, el coste de estos estudios suele ser menor al de los estudios con otros diseños. En los estudios de casos se describe la situación de un grupo de pacientes con situaciones similares o bien de un paciente individual, sin que se realicen comparaciones con otros pacientes y los períodos de estudio suelen ser superiores.
Si bien no existen pautas muy establecidas para valorar críticamente la calidad de estos tipos de estudios, si que consideramos importante señalar que podemos formular tres preguntas preliminares que pueden ser de utilidad:
- ¿Por qué se realiza el estudio?
- ¿Qué tipo de estudio se ha realizado?
- ¿Es apropiado el diseño del estudio para la amplitud del campo de investigación?
Además de estas preguntas es importante considerar los aspectos relacionados con la población en estudio, que debe definirse con unos criterios precisos que describan las características más adecuadas para alcanzar el objetivo fijado. La valoración del cumplimiento de estas características informa de la calidad del diseño del estudio. Así, se deben incluir en la muestra a aquellos sujetos idóneos para observar el efecto o asociaciones a estudiar y los sujetos que presenten una alta probabilidad de detectar el efecto. En la definición de los criterios de selección de los sujetos deben considerarse las características sociodemográficas de los pacientes (edad, sexo, raza, nivel cultural, nivel socioeconómico y profesión); las características de la enfermedad (enfermedad, cuidados, tratamiento actual, tratamiento previo, etc.) y otras características que puedan ser relevantes para el estudio o que puedan actuar como variables confusoras. La selección aleatoria de la muestra orienta de la representatividad de la población general y permite generalizar los resultados.
Existen varias situaciones clínicas en las que estos diseños pueden ser los adecuados. Para describir una situación en un período de tiempo concreto y comparar con situaciones previas y determinar frecuencias, seria el caso de las inspecciones transversales. Para informar de situaciones nuevas o irregulares no identificadas con anterioridad o poco frecuentes. También se pueden emplear como paso previo, sin otro objetivo que describir una situación y apuntar hipótesis antes de plantear estudios con otros tipos de diseños.
Investigación cuantitativa y evidencia
Hay que destacar la importancia de conocer el diseño más adecuado que da respuesta a la pregunta planteada para, de este modo, llevar a cabo una búsqueda bibliográfica dirigida y realizar la lectura crítica de los estudios identificados. Algunos autores han establecido niveles de evidencia basándose en el diseño de los estudios. Las primeras clasificaciones establecían los niveles de evidencia para los estudios que respondían a preguntas sobre efectividad de las intervenciones y tratamiento. Posteriormente se han desarrollado clasificaciones para otros tipos de preguntas clínicas y de estudios.
La figura 6 muestra los niveles de evidencia establecidos por Muir Gray en 1997. Para las preguntas terapéuticas, los niveles oscilan entre la evidencia derivada de revisiones sistemáticas y de EC bien diseñados (nivel máximo de evidencia) hasta la opinión de expertos (nivel mínimo).
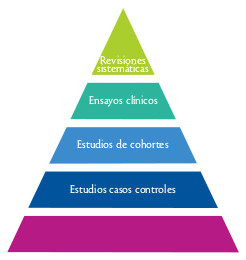
Está claro que esta clasificación resulta adecuada para establecer los niveles de evidencia de estudios que responden a preguntas sobre efectividad de las intervenciones o tratamientos, pero no así para evaluar otros diseños que responden al amplio abanico de preguntas que podemos plantearnos las enfermeras.
Para engrosar el cuerpo de conocimiento enfermero son necesarios los resultados obtenidos de los estudios con diseños cuantitativos y cualitativos. Para poderlos valorar de forma objetiva, el aprender habilidades en lectura crítica de cada uno de los distintos diseños es de gran utilidad.