Diagnóstico y tratamiento ortodóncico en la dentición mixta
Introducción
El objetivo fundamental de la valoración ortodóncica de un niño en edad de crecimiento parte de la diferenciación entre una oclusión normal en desarrollo y una maloclusión potencial, para lo que se requiere adquirir unos conocimientos precisos del crecimiento facial y del desarrollo dental así como la capacidad de reconocer la velocidad y dirección del crecimiento facial y dental frente a la maduración física general del niño. Muchos casos de aparente maloclusión en la dentición mixta en realidad forman parte del proceso normal del desarrollo dental. Las irregularidades de los incisivos, el espacio entre los dientes y la apa rente erupción ectópica de los dientes pueden manifestarse de forma temprana en la dentición mixta y llegar a autocorregirse con el crecimiento y el desarrollo.
La corrección de las irregularidades de la arcada dental, las anomalías oclusales y de la mandíbula y la eliminación de las interferencias funcionales pueden clasificarse como preventivas o interceptivas. El término «preventivo» se aplica a la eliminación de factores que pue den ocasionar la maloclusión en una dentición que se desarrolla de forma normal, e «interceptivo» implica que pueden requerirse medidas correctivas para interceptar una irregularidad con potencial para progresar a una maloclusión más grave. Ni los aparatos utilizados ni el tratamiento en sí mismo deberían interferir con los cambios, con frecuencia rápidos, de la erupción de los dientes permanentes y la naturaleza dinámica del ajuste oclusal. Asimismo, debe tenerse en cuenta que la realización de dichos procedimientos no eximirá a la mayoría de los niños de precisar un tratamiento adicional en la dentición permanente.
Valoración ortodóncica
Una valoración ortodóncica debe, al igual que ocurre con otras especialidades, incluir una buena historia clínica, un examen clínico detallado y cualquier otro estudio relevante. De la información resultante se efectúa un diagnóstico que permitirá, por su parte, la planificación del tratamiento. Este apartado se describe con detalle en el capítulo 1. Ahora nos centraremos en los puntos adicionales de relevancia que contribuyen a la consecución del diagnóstico ortodóncico.
En el niño deben valorarse tanto los problemas esqueléticos como los dentales.
Clasificación esquelética
Describe la relación entre el maxilar y la mandíbula en relación con la base del cráneo.
Clase I esquelética: el maxilar y la mandíbula se encuentran en una relación normal (ortognática).
Clase II esquelética: la mandíbula aparece pequeña con respecto al maxilar (retrognática).
Esto podría deberse a:
- Mandíbula pequeña.
- Maxilar grande.
- Combinación de ambos.
Clase III esquelética: la mandíbula aparece más grande que el maxilar (prognática).
Esto podría deberse a:
- Mandíbula grande.
- Maxilar pequeño.
- Combinación de ambos.
Relaciones dentales
Las relaciones dentales se registran con los dientes en oclusión y describen la relación anteroposterior entre los molares superiores e inferiores según la clasificación de Angle así como la relación anteroposterior entre los incisivos según la clasificación del Instituto Británico de Estándares (British Standards Institute) de 1983. La clasificación de maloclusión de Angle se basa en la relación entre los primeros molares permanentes superiores e inferiores.
Relación molar
- La clase I implica una relación anteroposterior normal, con la cúspide mesial del primer molar permanente superior ocluyendo en la fosa del primer molar permanente inferior.
- La relación molar de clase II implica la distooclusión del primer molar permanente inferior con el primer molar permanente superior y refleja un patrón esquelético retrognático con resalte aumentado.
- La relación molar de clase III implica que el primer molar permanente inferior está mesializado y refleja una mandíbula prognática y una mordida cruzada anterior.
Relaciones de incisivos
- Clase II división 1 (incisivos superiores proclinados).
- Clase II división 2 (incisivos superiores retroclinados).
- Clase III (mordida cruzada anterior).
Factores de complicación en cualquier maloclusión
Incluyen:
Problemas intraarcada
- Apiñamiento.
- Desproporción dentoalveolar (discrepancia entre el tamaño de los dientes y el tamaño del maxilar y la mandíbula).
- Pérdida de espacio (pérdida prematura de dientes temporales y erupción retardada de dientes permanentes).
- Desplazamiento local del diente.
- Espacio entre los dientes.
- Fisiológicos.
- Desproporción dentoalveolar.
- Dientes ausentes (ausencia congénita, pérdida traumática).
- Dientes supernumerarios.
- Erupción de los dientes.
- Dientes ectópicos.
- Impactación.
- Transposiciones.
- Dientes deciduos retenidos.
Problemas interarcada
- Resalte aumentado.
- Sobremordida aumentada.
- Mordidas abiertas.
- Anteriores (más comunes).
- Laterales.
- Mordidas cruzadas.
- Anteriores.
- Posteriores (unilaterales/bilaterales).
- Discrepancias en el tamaño de los dientes (proporción de Bolton).
Otros factores
- Hábitos.
- Succión digital.
- Chupetes.
- Respiración bucal.
- Deglución anómala.
- Traumatismos.
Examen ortodóncico
Examen extraoral
En este apartado debe incluirse el estado físico del niño y, en caso necesario, registrar en una carta estándar de crecimiento su altura y peso, así como determinar si la cara del niño también crece de forma normal. La cara se examina con el niño sentado y vertical ya que la posición de descanso mandibular cambiará si se inclina el cuerpo hacia atrás.
Vista frontal
- Forma de la cara: larga y delgada/normal/corta y cuadrada.
- Simetría: valoración inicial de frente. Observar al niño por arriba y por detrás confirmará la asimetría. Se debe observar la posición de la barbilla en reposo y en oclusión. Una desviación indicaría que se está produciendo un cambio funcional en lugar de una asimetría verdadera.
- Proporciones faciales: desde el frente, la cara se puede dividir verticalmente en tercios. La altura de la mitad de la cara (desde el reborde supraorbitario a la base de la nariz) debería igualar por tanto a la de la cara inferior (desde la base de la nariz al mentón), si bien puede estar aumentada o disminuida (fig. 11.1).
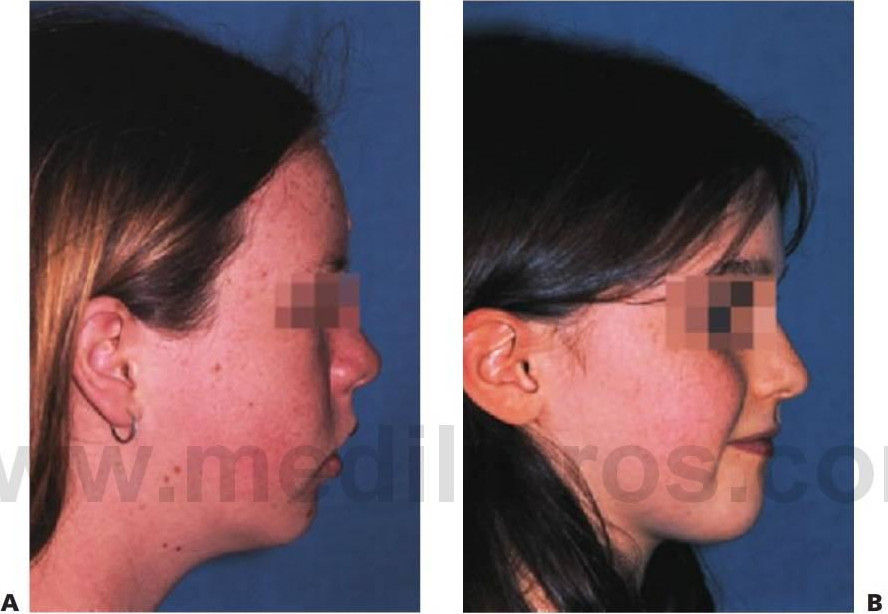
Vista lateral
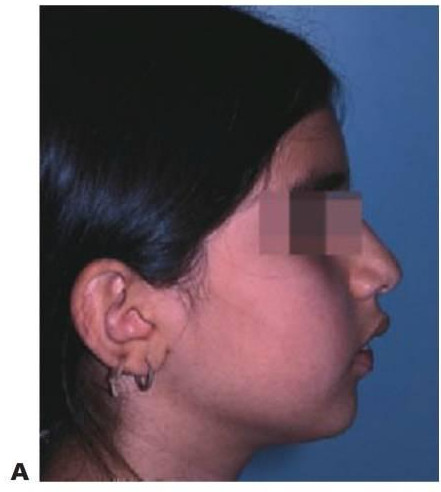
- Perfil: convexo/recto/cóncavo.
- Patrón esquelético: clase I, II, III.
- Nariz: pequeña/normal/prominente.
- Mentón: recesivo/normal/prominente.
- Ángulo nasolabial: agudo/normal/obtuso. Si el ángulo es obtuso, el tratamiento ortodóncico que implica la extracción de dientes permanentes tendrá un efecto perjudicial en el perfil.
- Posición del labio: competente (cerrado) o incompetente (alejado).
- Labio inferior: normal/evertido.
- Surco labiodental: normal/profundo.
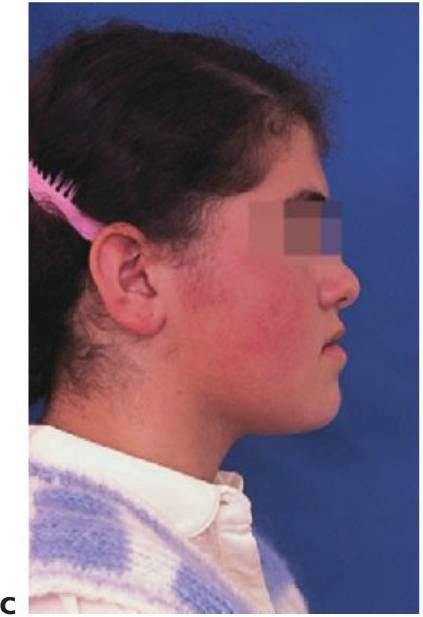
- FMPA: imagínese una línea que une el oído con el ojo (horizontal de Frankfort) y fórmese un ángulo con el borde inferior de la mandíbula; dicho ángulo (FMPA) ayudará a obtener la dirección de crecimiento.
- Los tipos faciales extremos tienen un crecimiento vertical con un ángulo >32° y un crecimiento horizontal con un ángulo <20°. La dirección de crecimiento tiene una importancia considerable en la planificación del tratamiento (fig. 11.2).
Vista intraoral
Debe considerarse la creación de un registro de:
- Calidad del diente y cualquier restauración existente o caries activa.
- Nivel de higiene oral.
- Estado de los tejidos blandos.
- Estado gingival.
- Inserciones anómalas del frenillo.
- Posición de la lengua.
- Dientes erupcionados.
- Valoración de apiñamiento/espacio en ambos arcos.
- Resalte, sobremordida, relaciones canina y molar.
- Mordidas cruzadas anterior o posterior y cualquier desviación funcional asociada en oclusión.
- Líneas medias.
- En relación entre sí (superior a inferior).
- En relación a la línea media facial (superior a la cara e inferior a la cara).
Estudios
Vienen determinados por las conclusiones obtenidas en el examen.
- Radiografía panorámica: proporcionará una imagen total de la dentición y del maxilar y la mandíbula en desarrollo. Se trata de la radiografía estándar utilizada en la valoración ortodóncica, si bien pueden requerirse imágenes adicionales para permitir un análisis más detallado de la anomalía sospechada.
- Aletas de mordida.
- Radiografías periapicales.
- Cefalograma lateral: resulta eficaz para valorar la discrepancia esquelética al inicio del tratamiento. El trazado y el análisis cefalométrico posterior en una radiografía subsiguiente contribuirán a la planificación y diagnóstico del tratamiento, y todas las imágenes pueden también utilizarse como línea de referencia para supervisar el crecimiento futuro.
- Cefalograma posteroanterior (PA): para discrepancias o asimetrías transversales.
- Radiografías oclusales anteriores: sólo para la localización de caninos impactados, dientes supernumerarios o dientes ectópicos.
- Los modelos de estudio son registros de referencia fundamentales que también se utilizan para la planificación del tratamiento y el análisis del espacio.
- Cualquier otra prueba relevante (ej. pruebas de sensibilidad pulpar).
Evaluación del apiñamiento
En la dentición permanente resulta fácil valorar el grado de apiñamiento tomando medidas directamente a partir de un modelo de estudio y el tratamiento dependerá de la gravedad del problema, que puede implicar el alargamiento de la arcada o la realización de extracciones. Sin embargo, en la dentición mixta se requiere llevar a cabo una predicción del apiñamiento futuro.
Análisis de la dentición mixta
El objetivo de un análisis de la dentición mixta es determinar el espacio disponible en la arcada dental para la erupción de los sucesores permanentes. Para completar este análisis ante todo debe registrarse la longitud de la arcada y las anchuras mesiodistales de los incisivos permanentes mandibulares.
Medición de la longitud de la arcada
El modo convencional de determinar la longitud de la arcada se lleva a cabo midiendo directamente a partir de un juego de modelos de estudio. Se puede adaptar un alambre suave desde mesial del primer molar permanente para seguir la forma de la arcada alrededor de mesial del primer molar contralateral. El alambre debe adaptarse a la forma de una arcada ideal y no seguir a ningún diente que no esté alineado. Así, una vez determinada la longitud de la arcada, se debe estimar el espacio necesario para los sucesores permanentes. Las dimensiones mesiodistales de los dientes erupcionados se pueden obtener directamente a partir de los modelos de estudio, mientras que los dientes no erupcionados se pueden medir por alguno de estos dos métodos:
- Mediante el uso de radiografías periapicales que puedan ampliarse (método de Hixon-Oldfather modificado).
- Mediante la utilización de fórmulas de predicción del tamaño del diente (Tanaka y Johnston, 1974). Ambos métodos se basan en la alta correlación entre los tamaños de los incisivos mandibulares permanentes y los tamaños combinados de los premolares y los caninos permanentes. De esta manera se puede pronosticar la cantidad de espacio necesario para los dientes no erupcionados y planificar los requisitos interceptivos y/o preventivos en el tratamiento del espacio (v. fig. 11.4 más adelante). La diferencia de valores entre la longitud de la arcada y el tamaño del diente indicará la cantidad de apiñamiento o espacio presente.
Resumen
Para el final del diagnóstico, el facultativo debería haber recopilado la siguiente información:
- Patrón de crecimiento: normal, clase I, clase II, clase III.
- Tendencia de crecimiento: horizontal, vertical.
- Secuencia y fase de erupción de los dientes.
- Relaciones entre las arcadas dentales: mordidas cruzadas.
- Número de dientes ausentes o supernumerarios.
- Malos hábitos linguales o de succión.
- Resalte y sobremordida.
- Cantidad de apiñamiento y espacio.
- ¿El crecimiento en el niño tiende a ser normal o le beneficiaría una intervención ortodóncica?
Apiñamiento y tratamiento del espacio en la dentición mixta
El tratamiento del espacio puede minimizar la aparición de apiñamiento en la dentición permanente e implica lo siguiente:
- Mantenimiento del espacio después de la pérdida prematura de los molares temporales.
- Utilización del espacio de deriva mediante la colocación de arcos de soporte.
Mantenimiento del espacio
El mejor tratamiento para mantener el espacio consiste en preservar los molares temporales hasta su exfoliación natural. La educación en salud dental y una mejor prevención de la caries han producido una disminución en el número de niños que desarrollan maloclusión debido a la pérdida prematura de los dientes temporales, si bien sigue siendo una de las causas controlables más comunes de maloclusión.
Cuando se pierde de forma prematura un segundo molar temporal debido a caries o a la erupción ectópica del primer molar permanente éste se mesializará, y este hecho se verá más pronunciado en el maxilar, donde se produce un desplazamiento más rápido del molar, provocando una maloclusión de clase II. Cuanto más temprana sea la pérdida del segundo molar temporal y menor sea el desarrollo de la raíz del molar permanente, mayor será la cantidad de desplazamiento mesial total del molar permanente.
Factores necesarios para la colocación de mantenedores de espacio
La colocación de un mantenedor de espacio requiere el cuidado del aparato y el mantenimiento de la higiene oral. Por tanto, un niño con una mala higiene oral y riesgo alto de caries no se considera un caso idóneo para esta terapia. Antes de tomar la decisión de colocar un mantenedor de espacio se debe sobre todo evaluar de forma crítica sus beneficios, la necesidad de colocarlo y las ventajas que proporcionaría respecto al desarrollo de una oclusión normal.
Dientes anteriores
La pérdida de uno o varios incisivos temporales produce una pérdida de espacio insignificante si los caninos y los molares están presentes. Si se retrasa la erupción de un incisivo permanente, puede perderse espacio debido a la migración de los dientes adyacentes.
Dientes posteriores
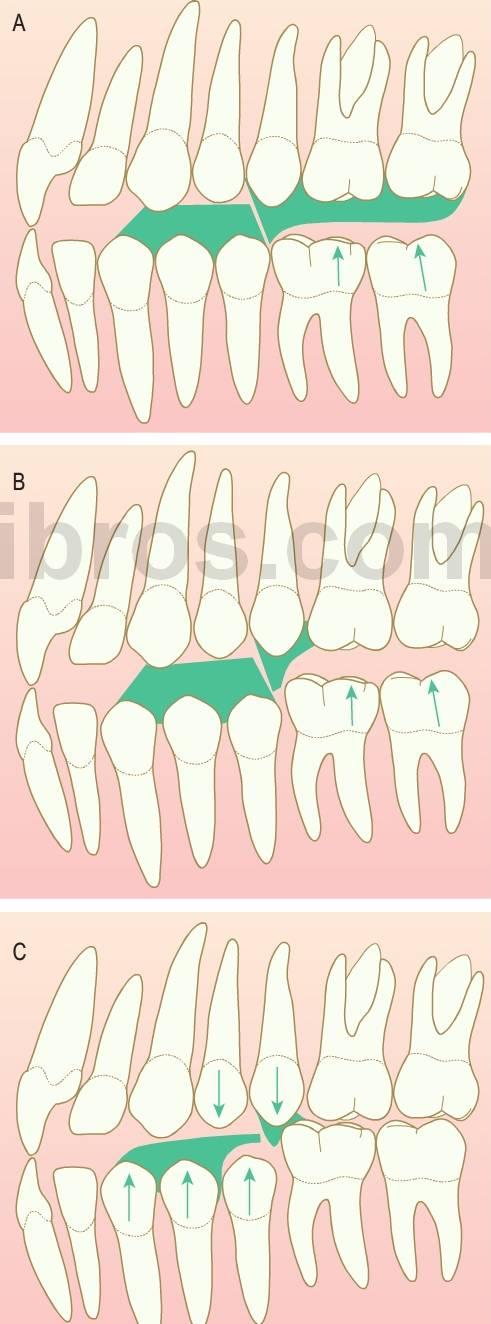
Siempre que se produzca la pérdida prematura de un segundo molar temporal, antes o después de la erupción del primer molar permanente, se producirá alguna pérdida de longitud de arcada provocada por el desplazamiento mesial del molar permanente (fig. 11.3).
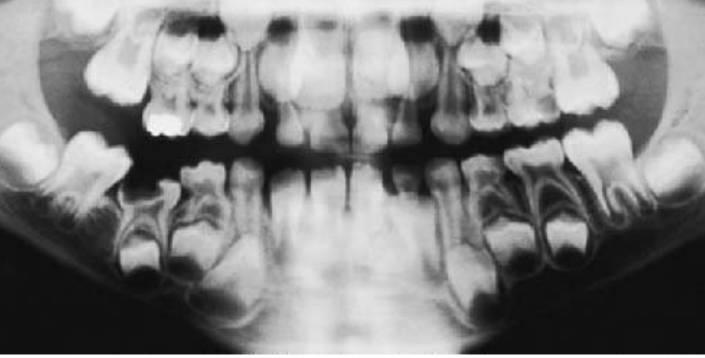
El mantenimiento del espacio resulta crítico en niños que tienen una longitud de arcada normal y pierden un molar temporal. Cualquier pérdida de espacio en estos niños provocará el apiñamiento de los dientes permanentes.
En las zonas en las que ya se haya producido la pérdida de espacio se precisa recuperarlo y posteriormente colocar un mantenedor de espacio.
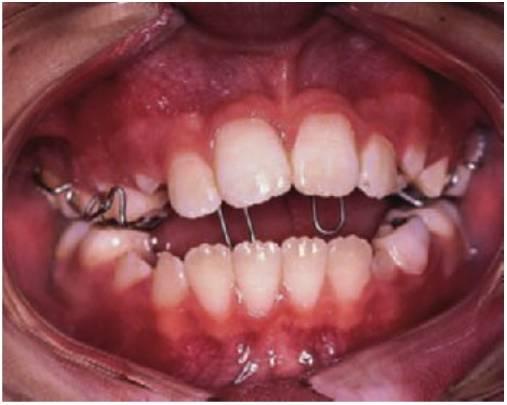
Tipos de mantenedores de espacio
Mantenedores de espacio removibles
- Los mantenedores de espacio removibles presentan las limitaciones de todos los aparatos removibles.
- Se pueden llevar puestos a voluntad del paciente.
- Se pueden romper.
- Se pueden perder con facilidad cuando el paciente se lo quita.
A menudo, un mantenedor de espacio removible que sólo se lleva puesto por las noches basta para mantener el espacio y prevenir la mesialización de los molares permanentes. Asimismo, el uso del aparato sólo por las noches también reduce el riesgo de pérdida o rotura por parte del paciente. El aparato debe lavarse e insertarse de inmediato antes de acostarse, mientras que cuando no vaya a llevarse puesto se deberá quitar, lavar y colocar en lugar seguro. El aparato de Hawley es un ejemplo típico.
Mantenedores de espacio fijos
Los aparatos fijos tienen la ventaja de que se llevan puestos de forma continua y no precisan la cooperación del paciente para su uso.
Se debe señalar que la colocación de un aparato fijo en un niño con alto riesgo de caries puede poner en peligro los dientes en los que se ponen las bandas o, incluso, los dientes adyacentes (fig. 11.4).
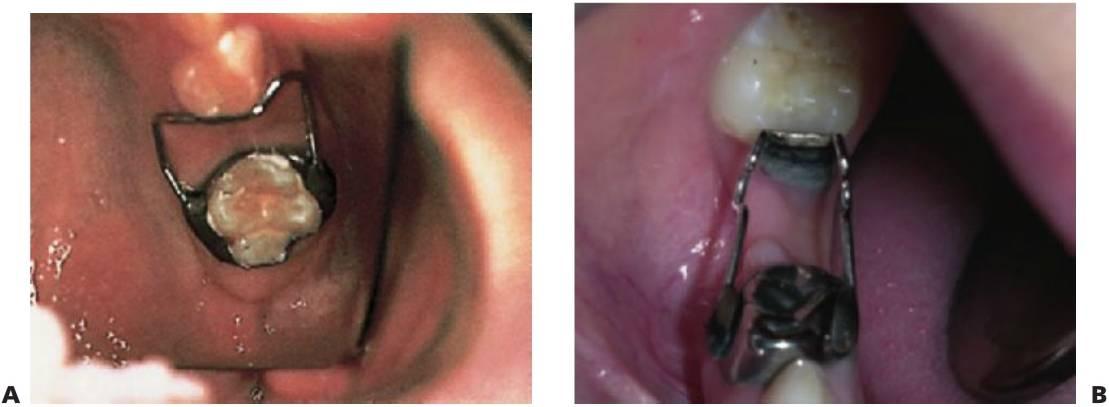
El aparato de banda y bucle se utiliza de forma general en los casos de pérdida unilateral.
El aparato de Nance o arco lingual se puede utilizar si la pérdida es bilateral.
Los aparatos de zapata distal se pueden utilizar si aún no ha erupcionado el primer molar permanente, pero no se utilizan demasiado debido a los riesgos de infección.
Utilización del espacio de deriva
La anchura mesiodistal combinada de los molares temporales es mayor que la de los premolares. Este espacio residual se puede utilizar para aliviar el apiñamiento leve (1-2 mm) en cualquier zona de la arcada.
En el maxilar se utiliza un arco transpalatino.
En la mandíbula se utiliza un arco lingual.
Recuperación de espacio
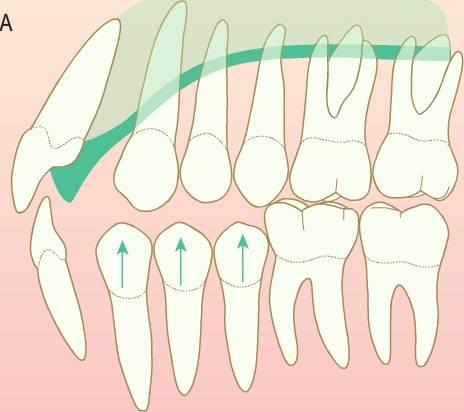
Dentro de una arcada se puede necesitar la recuperación de espacio cuando ya se ha producido la migración de los dientes permanentes tras la pérdida de los dientes deciduos adyacentes. En ese momento, también se necesitaría el mantenimiento de espacio hasta la erupción del sucesor permanente. En el maxilar se interceptaría una relación dental de clase II en desarrollo, secundaria a la migración mesial y a la rotación del primer molar y, finalmente, en la mandíbula podría impedirse una ligera relación dental de clase III mediante el enderezamiento de los molares inferiores inclinados. La corrección dental no tendría ningún efecto en el problema esquelético subyacente en aquellos individuos con una discrepancia esquelética en desarrollo (fig 11.5).
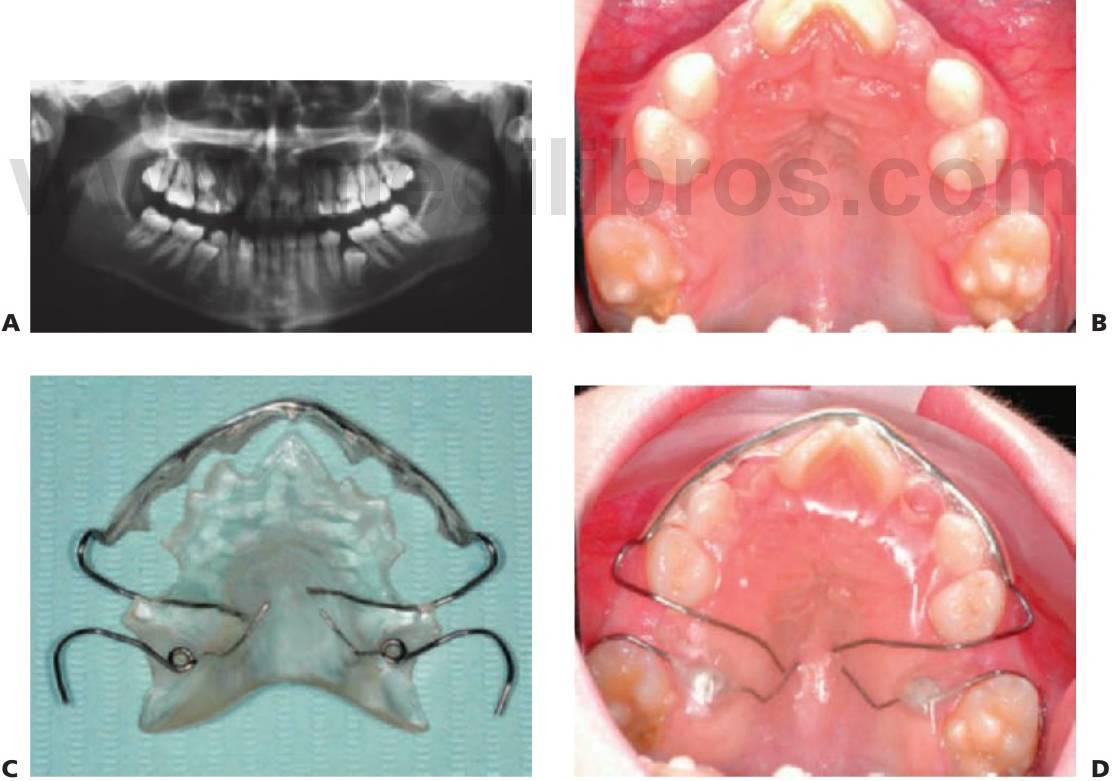
Suele suceder que el movimiento de los dientes resulta más lento en los casos con un patrón de crecimiento horizontal grave (FMPA bajo). Por el contrario, resulta rápido en los pacientes con crecimiento vertical y la pérdida de espacio puede producirse con mucha rapidez. La colocación temprana de un mantenedor de espacio evitará la pérdida de espacio y en caso de volver a necesitar ganar espacio debe tenerse en cuenta que la mecánica no extruya los dientes.
Las radiografías y los modelos de estudio son recursos fundamentales en la valoración de las necesidades de espacio. Debe observarse si los dientes se han movido en bloque o se han inclinado hacia el espacio, pues la inclinación puede resultar más fácil de resolver que el movimiento dental en bloque. El examen radiográfico también debería localizar los segundos molares permanentes y considerar el espacio disponible para la distalización de los primeros molares permanentes.
Aparatos utilizados para recuperar espacio
Mecánica de enderezamiento:
- Aparato fijo seccional.
- Aparatos removibles: aparato ACCO (fig. 11.5).
- Aparatos fijos de arcada completa.
Aparatos de distalización:
- Resortes o tornillos distalizadores.
- Resortes helicoidales abiertos.
- Bucle K.
- Casquete extraoral.
Paralabios: para enderezar y distalizar los molares inferiores.
Los molares permanentes se pueden enderezar con el ánimo de recuperar espacio para la erupción de los premolares mediante la utilización de aparatos removibles, que presentan su mejor aplicación y mayor éxito en los casos de patrón dental y esquelético de clase I con proporciones verticales normales.
Extracción programada de dientes para resolver el apiñamiento intraarcada
La cantidad total de la deficiente longitud de la arcada resulta la consideración clave para la planificación de las extracciones programadas. Para que resulte satisfactorio se debe realizar un análisis cefalométrico que muestre si el niño está creciendo dentro de un patrón normal y, con radiografías, que todos los dientes permanentes están presentes y en el orden normal de erupción.
Extracción de los caninos deciduos
La pérdida prematura de un canino temporal a medida que erupciona el incisivo lateral permanente causará una desviación de la línea media hacia el mismo lado. La extracción del canino deciduo contralateral contribuirá a evitar que se produzca un desplazamiento.
En los casos con apiñamiento, la pérdida de los caninos temporales debería tratarse colocando un arco lingual fijo para mantener los incisivos y evitar su lingualización ya que las líneas medias se corrigen por sí solas.
Cuando los caninos permanentes hacen erupción, puede precisarse realizar el desgaste de la superficie mesial de los primeros molares temporales para posteriormente, cuando erupcionan los primeros premolares, proceder al desgaste de la superficie mesial del segundo molar temporal.
Extracción seriada
Donde hay una deficiencia de arcada >4mm, puede considerarse la extracción seriada. El objetivo de este tratamiento consiste en favorecer la erupción temprana de los primeros premolares antes que la de los caninos permanentes. En ese momento se extraen los premolares y se crea espacio para que los caninos erupcionen de forma espontánea, si bien debe considerarse que las extracciones seriadas en la arcada inferior suelen provocar el colapso lingual del segmento anteroinferior.
Contraindicaciones
La extracción seriada no debería realizarse en las siguientes circunstancias:
- Maloclusiones de clase I en las que la falta de espacio sea leve y los dientes muestren sólo un mínimo apiñamiento.
- Donde exista una discrepancia esquelética en las arcadas dentales.
- En el caso de que aparezca una sobremordida profunda o una mordida abierta, éstas deben tratarse antes de emprender la extracción seriada.
- Cuando se produzca la ausencia congénita de dientes permanentes en la arcada dental.
Fases del tratamiento en la extracción seriada
- En primer lugar, se extraen los caninos temporales para permitir la alineación espontánea de los incisivos permanentes.
- Se extraen los primeros molares temporales para permitir la erupción de los primeros premolares.
- Una vez que los primeros premolares hacen erupción, se extraen y se coloca un mantenedor de espacio para permitir que los caninos permanentes hagan erupción.
- Se requiere, por lo general, un tratamiento ortodóncico posterior para alinear los dientes y conseguir la correcta angulación de las raíces y torsión de los incisivos.
Así, la extracción seriada implica un procedimiento planificado que exige la supervisión de la oclusión (que se está desarrollando) por parte del dentista durante un período mínimo de 5 años. Sin este compromiso los objetivos no se alcanzarán por completo y el niño puede permanecer con una maloclusión aún más grave.
Espacio
Los espacios en la dentición decidua son normales y existen muchas probabilidades de una buena alineación en la dentición permanente. Durante la etapa de la dentición mixta temprana, normalmente suele haber espacio fisiológico en la región anterior, los incisivos aparecen desplegados y cuando erupcionen los caninos permanentes se producirá una adecuación de forma espontánea, de forma que no debería contemplarse la posibilidad de un tratamiento temprano.
La desproporción dentoalveolar y las discrepancias de tamaño de los dientes también pueden producir espacio entre ellos.
Tratamiento de las agenesias dentales
Los espacios en la dentición decidua resultan normales y existen muchas probabilidades de una buena alineación en la dentición permanente. Durante la etapa de la dentición mixta temprana, normalmente suele haber espacio fisiológico en la región anterior, los incisivos aparecen desplegados y cuando erupcionen los caninos permanentes se producirá una adecuación de forma espontánea por lo que no debería contemplarse la posibilidad de un tratamiento temprano.
El tratamiento definitivo de los espacios se realiza en la dentición permanente, es decir, en el momento en que se considerarán el cierre de tales espacios o las reconstrucciones de los dientes.
Hipodoncia es el término utilizado para describir la ausencia congénita de uno o más dientes. Estos dientes no se han desarrollado en la etapa de iniciación del desarrollo dentario (v. cap. 9).
Diagnóstico
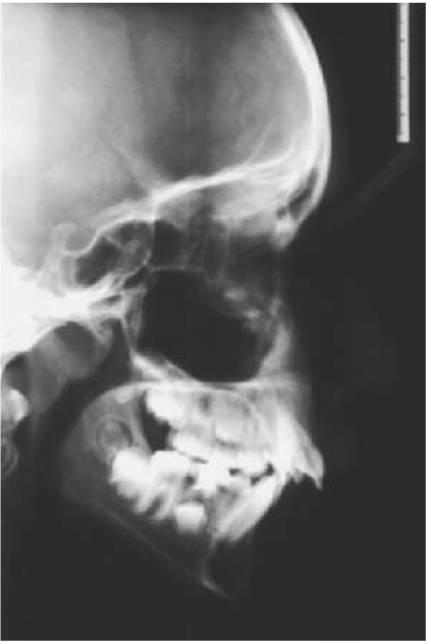
El conocimiento de la secuencia normal y de la edad media de erupción de los dientes permanentes alertará al facultativo de la posibilidad de una ausencia congénita. Debe investigarse con radiografías cualquier retraso temporal en la erupción normal de los dientes permanentes o en la exfoliación de los dientes temporales. La ortopantomografía (OPG) proporcionará la mejor imagen para la investigación de los premolares y molares, si bien no suele ser clara en la región de los incisivos debido al estrecho pasillo focal. Puede requerirse complementarla con imágenes periapicales o bien con una imagen oclusal anterior en el maxilar.
Para la mayoría de los niños, una revisión radiográfica a la edad de 7 años mostrará la presencia o ausencia de todos los dientes permanentes excepto de los terceros molares. Se debe señalar que existe una gran variación sobre todo en la zona del segundo premolar y que, aunque los terceros molares no suelen ser visibles en las radiografías antes de los 9 años de edad, la radiografía sí mostrará el folículo dental antes de que comience la calcificación. Por último, existe un intervalo de tiempo de desarrollo entre la presentación del folículo y el comienzo de la calcificación, sobre todo en los segundos premolares.
Tratamiento
En la zona en la que se diagnostica la ausencia congénita de un diente permanente, existen dos opciones de tratamiento:
- Mantener el espacio después de la pérdida del diente temporal e insertar un reemplazo protésico.
- Ortodoncia para cerrar el espacio.
La opción elegida de tratamiento dependerá de la gravedad del cuadro (número de dientes ausentes), de la posición de esos dientes ausentes y del patrón esquelético subyacente.
Patrones de clase I
La relación entre el maxilar y la mandíbula es normal. Si el diente ausente está localizado en los segmentos posteriores, el cierre del espacio suele resultar el tratamiento de elección pero si faltan uno o varios incisivos, se considerará más adecuada la apertura de espacio y el reemplazo protésico. Sin embargo, son las relaciones odusales las que determinarán la decisión.
Patrones de clase II
Esta maloclusión se caracteriza por una mandíbula más pequeña con un resalte aumentado, y la opción preferida para los dientes ausentes en el maxilar consiste en cerrar el espacio y reducir el resalte al mismo tiempo. Los caninos permanentes pueden sustituir a los incisivos laterales pero se debe tener en cuenta el tamaño, la forma y el color. Pueden emplearse técnicas restauradoras que utilizan carillas de resina y grabado ácido para transformar los caninos en los incisivos laterales, lo que consigue tanto la restauración de la anatomía de los dientes sustituidos como la provisión de una sonrisa equilibrada.
Patrones de clase III
El maxilar resulta, en proporción, más pequeño que la mandíbula y puede producirse mordida cruzada anterior o posterior. Puede ser beneficioso cerrar el espacio si faltan dientes en la arcada inferior y el problema esquelético puede camuflarse tan sólo con ortodoncia. Por el contra rio, la opción preferida es el reemplazo de los dientes y la apertura del espacio para evitar la constricción posterior de la arcada si faltan dientes en el maxilar.
Pérdida dental debido a un traumatismo
La pérdida traumática de un incisivo maxilar puede tratarse de forma ortodóncica siguiendo las mismas directrices que para la ausencia congénita de dientes.
Aspectos ortodóncicos de los dientes supernumerarios
Desarrollo y etiología
Los dientes supernumerarios se pueden encontrar en cualquier parte de la arcada dental pero las zonas más frecuentes son la línea media maxilar y la zona de los terceros molares. Debido a que los dientes supernumerarios se desarrollan tarde, a menudo no se encuentran en la dentición temporal, pero si se desarrollan con los dientes temporales sí suelen erupcionar conjuntamente. Los dientes supernumerarios tuberculados e invertidos a menudo no hacen erupción y suelen retrasar o inhibir la erupción de los incisivos centrales. Los dientes supernumerarios en la región de los incisivos laterales de la dentición temporal o permanente en general hacen erupción en la arcada.
Efectos ortodóncicos
Retraso o fracaso de la erupción
El fracaso en la erupción de un diente permanente da lugar a una maloclusión debido a que los dientes adyacentes se desplazan hacia la zona que debería ser ocupada por el diente permanente. Además, el diente supernumerario puede significar la causa de la erupción ectópica de otros dientes y la producción consiguiente de una maloclusión. Los dientes supernumerarios pueden causar:
- Desplazamiento de dientes permanentes.
- Rotaciones.
- Diastemas.
- Desarrollo de quistes dentígeros.
- Reabsorción de raíces de dientes contiguos.
Planificación del tratamiento
Incluso aunque los dientes supernumerarios puedan no producir una maloclusión, deberían extraerse cuanto antes para evitar problemas futuros.
Un incisivo temporal supernumerario puede retenerse si existe espacio suficiente para él, y debe extraerse cuando el incisivo lateral permanente está listo para erupcionar.
Si aparece un lateral permanente adicional con el supernumerario temporal, puede extraerse al mismo tiempo. Por lo general, el diente supernumerario es el más distal de los dos dientes.
Se puede realizar la identificación de un diente supernumerario similar en tamaño y forma al diente adyacente mediante la comparación de los dientes con aquéllos del lado opuesto de la arcada dental. Se mantendrá el diente que más se parezca en tamaño y forma al incisivo lateral normal.
Extracción de dientes temporales sobrerretenidos
Cuanto antes se puedan reconocer y extraer dientes temporales sobrerretenidos que puedan provocar la erupción ectópica de un diente sucedáneo, mayor será la posibilidad de que un diente permanente erupcione en una posición satisfactoria. El mayor daño que puede producir la sobrerretención de dientes temporales proviene de la aparición de molares temporales anquilosados (fig. 11.6).
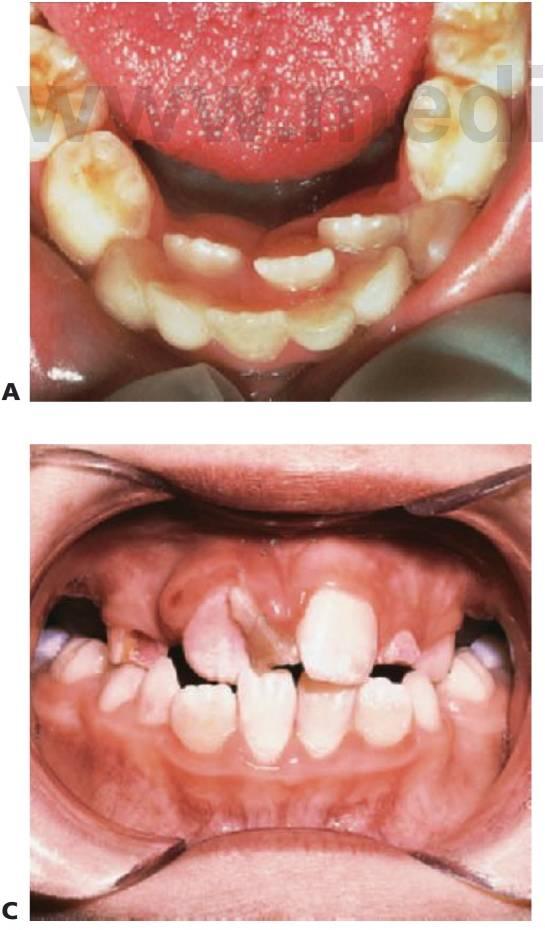
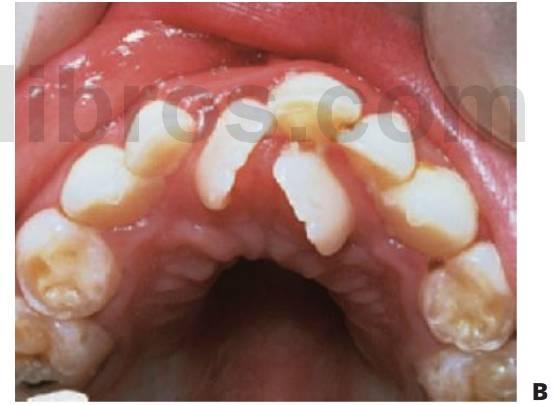
Diagnóstico
El molar temporal anquilosado no se puede reconocer en la etapa más temprana pero dicho trastorno puede diagnosticarse con facilidad poco tiempo después ya que el nivel vertical de la superficie oclusal del diente anquilosado se coloca a un nivel perceptiblemente más bajo que los dientes adyacentes. Esta diferencia vertical se hace más extrema a medida que pasa el tiempo.
Los dientes anquilosados parecen estar sumergidos, por lo que han recibido el nombre de dientes «sumergidos», si bien no es el término más exacto pues la erupción vertical continuada de los dientes adyacentes no implicados y el crecimiento vertical del proceso alveolar y del periodonto crea la ilusión de que el diente anquilosado se va sumergiendo.
Tratamiento
Los molares temporales anquilosados pueden mantenerse en tanto en cuanto se adecúen a la longitud de la arcada (es decir, evitando el desplazamiento mesial de los primeros molares permanentes) o mientras no impidan la erupción de los dientes sucedáneos.
Si hay pruebas de reabsorción radicular, estos dientes se perderán con total normalidad y no existirá indicación para su extracción temprana.
La unión entre el cemento y la dentina del diente y el hueso del proceso alveolar da lugar a un fuerte anclaje y la extracción puede requerir un procedimiento quirúrgico en función de la distancia a la que esté sumergido el diente.
Se debe utilizar un mantenedor de espacio si el diente temporal se extrae antes de la inminente erupción del diente sucedáneo.
Un diente sobrerretenido suele explicar la erupción ectópica o la impactación del diente sucedáneo y la extracción de un diente temporal anquilosado resulta un medio eficaz de ortodoncia interceptiva-preventiva, pues el diente anquilosado es incapaz de resistir el des plazamiento mesial del primer molar y la pérdida de longitud de la arcada.
Erupción ectópica de los caninos permanentes
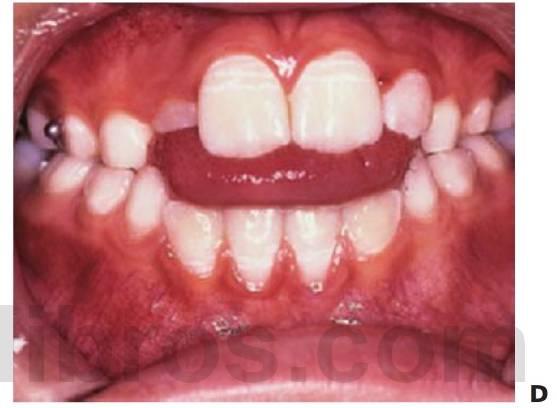
La incidencia de caninos impactados en el maxilar es del 2% y la mayoría se encuentran en una posición palatina. La anomalía puede estar asociada a incisivos laterales pequeños o ausentes, y en aproximadamente el 12% de los casos de caninos impactados sucede que la raíz de incisivo lateral se reabsorbe en mayor o menor grado.
La edad normal de la erupción es de 11 ± 2 años y la corona debería palparse con claridad en el surco labial a los 9-10 años de edad, pero si el canino no resultara palpable se recomienda la realización de un estudio adicional mediante radiografías perpendiculares entre sí empleando la técnica de paralaje para localizar su posición.
La extracción interceptiva de los caninos deciduos puede mejorar la posición de los dientes permanentes y su mejoría máxima se verá a los 12 meses (Ericson y Kurol, 1988). Sin embargo, el éxito de este acercamiento se reduce si la arcada ya está apiñada (Power y Short, 1993).
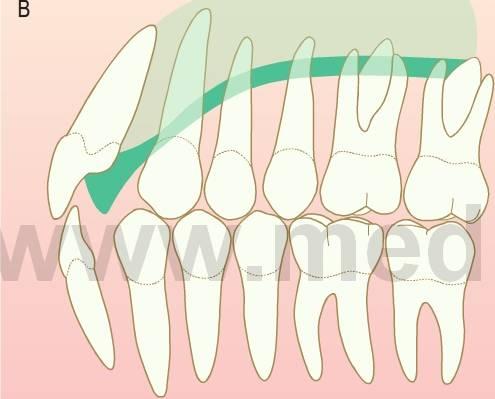
Erupción ectópica de los primeros molares permanentes
Este hecho podría indicar una longitud inadecuada de la arcada y se precisa un estudio radiográfico que confirme la presencia de los dientes premolares. Los dientes permanentes pueden reabsorber los márgenes distales de los segundos molares temporales y esto suele suceder con más frecuencia en el maxilar (fig 11.7).
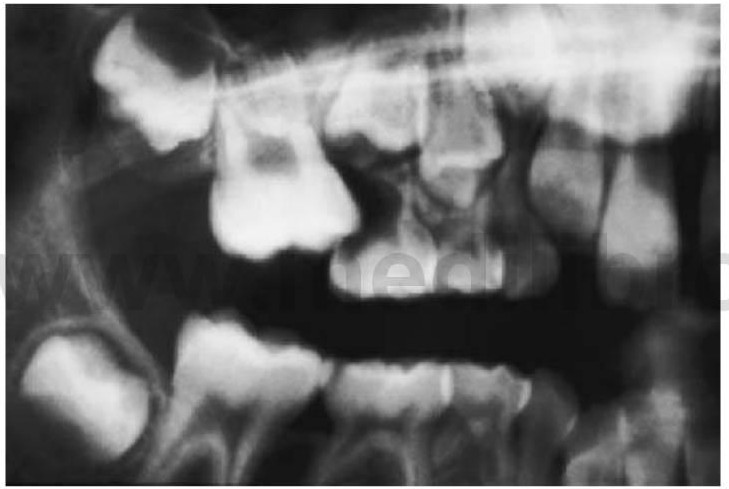
Tratamiento
Cuando el molar permanente está impactado contra la superficie distal del segundo molar temporal, el corte o desgaste de parte de la superficie distal del molar temporal permitirá la erupción espontánea del molar permanente.
La colocación de separadores ortodóncicos o ligaduras de alambre de cobre suele ser difícil e incómoda, además de no tener éxito en todas las ocasiones.
Donde la reabsorción del molar temporal sea avanzada, se indica la extracción de este diente y debería considerarse la mecánica para ganar espacio una vez que el molar permanente haya hecho erupción.
Debe avisarse a los padres sobre la necesidad, en general, de un tratamiento ortodóncico posterior debido a las deficiencias en la longitud de la arcada.
Extracción de los primeros molares permanentes
Las caries de gran tamaño que afectan a los primeros molares permanentes plantean un dilema difícil en la planificación del tratamiento, y la presentación temprana del paciente resulta esencial para obtener resultados favorables (figs. 11.8, 11.9). Las preguntas básicas sobre si se debe o no restaurar estos dientes son:
- ¿Cuál es el pronóstico a largo plazo para el diente?
- ¿Cuál es el estado de la pulpa?
- ¿Están totalmente formados los ápices radiculares?
- ¿Están presentes los terceros molares?

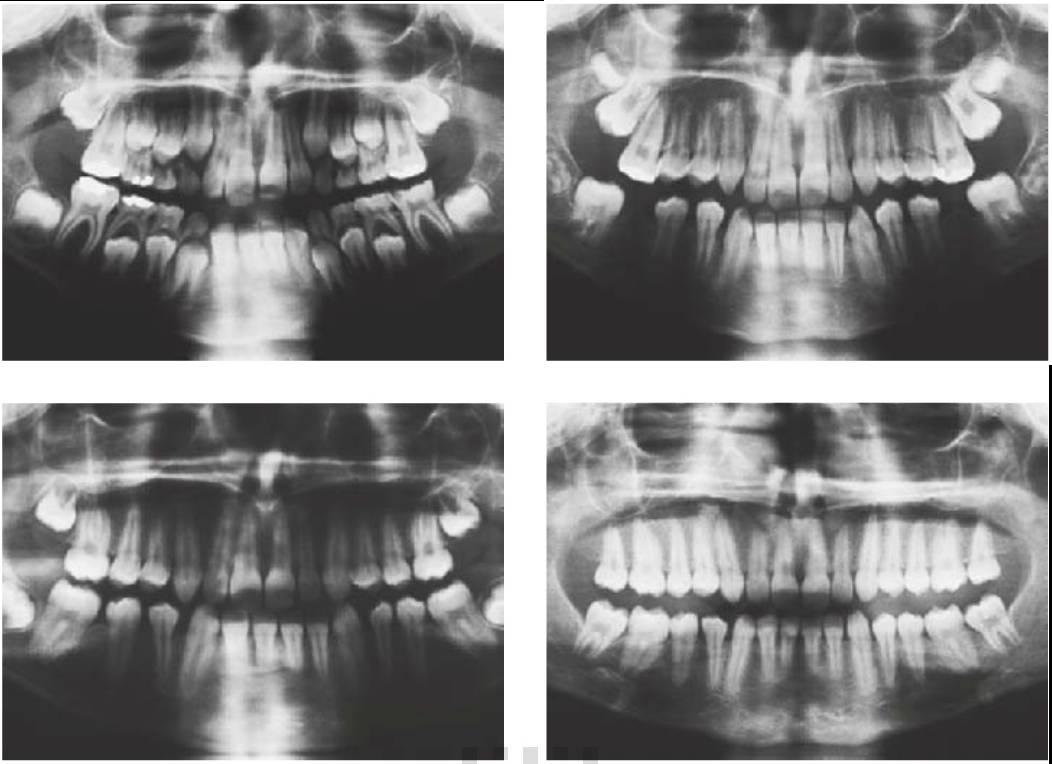
Consideraciones generales
A menudo, la decisión de extraer puede resultar más acertada si se toma junto a un ortodoncista.
Si el diente no es restaurable, con independencia de lo que suceda con la oclusión, debería extraerse ya que incluso si se completara un buen tratamiento de conductos radiculares, el estado de la corona es lo más importante y por lo general sucede que estos dientes presentan una pérdida extensa de estructura y conservan sólo una cáscara de esmalte.
Los dientes inmaduros no vitales tienen un mal pronóstico y, por lo general, no está indicado el tratamiento de los conductos radiculares de estos dientes, sobre todo si precisan un procedimiento de apexificación.
Si se mantienen los molares superiores, se debería utilizar un aparato removible tipo Hawley para prevenir la sobreerupción de estos dientes antes de la erupción de los segundos molares inferiores.
El tiempo ideal para la extracción del primer molar permanente inferior es antes de la erupción del segundo molar en el alveolo, pues estos dientes se mesializarán y ocuparán la posición del primer molar.
Si tres molares están enormemente cariados y requieren su extracción, se recomienda realizar las extracciones de forma simétrica y extraer los cuatro dientes.
Por último, la detección de la ausencia de los terceros molares puede influir en la decisión de extraer los primeros molares, pero será el pronóstico a largo plazo de los primeros molares lo que determine el plan de tratamiento final.
Secuencia de las extracciones
Aunque la secuencia de las extracciones se determinará en concreto caso por caso, se deberían seguir algunas reglas generales.
Clase I (sin apiñamiento )
- Extraer los dientes que no son restaurables.
Clase I (con apiñamiento) o clase II
- Extraer los primeros molares permanentes inferiores tan pronto como sea viable.
- Mantener los primeros molares permanentes superiores hasta que los segundos mola res comiencen a erupcionar.
- La extracción de los primeros molares permanentes superiores debería coincidir con el tratamiento en curso para el apiñamiento.
Clase III
- Extraer los dientes que no son restaurables.
Requisitos básicos de los aparatos ortodóncicos
Permitir el control de la cantidad, distribución, duración y dirección de la fuerza que ejercen.
Ser atraumáticos para los tejidos orales y no estar afectados de forma negativa por las secreciones orales.
Permitir que los dientes y los tejidos orales blandos funcionen con normalidad.
Permitir al portador mantener la higiene oral.
Ejercer la fuerza y ofrecer la resistencia de anclaje suficiente para inducir cambios óseos histológicos necesarios para el movimiento ortodóncico deseado del diente.
Responder al control del operador.
Permitir el movimiento de dientes individuales o de grupos de dientes en las direcciones deseables.
Medidas de seguridad en el tratam iento con aparatos
Los aparatos deberían revisarse con regularidad. El descementado de las bandas de los molares puede causar caries debido al fracaso del cemento o bien traumatismos en los tejidos blandos debido al excesivo movimiento originado por las fuerzas de la masticación. Se deben ajustar con cuidado los alambres del arco y cortar o doblar los extremos distales cuando salen del tubo molar, pues el fallo a la hora de llevar a cabo esto último causará la irritación de la mucosa bucal. Los ganchos o resortes rotos en los aparatos removibles pueden requerir su reajuste en el sillón dental o bien su reparación en el laboratorio.
Aparatos removibles
Aunque los aparatos ortodóncicos removibles no pueden producir todos los tipos de movimientos del diente (fig. 11.10), poseen varias ventajas, como por ejemplo que se fabrican en el laboratorio y debido a ello requieren menos tiempo de sillón; asimismo, se pueden quitar fácilmente por parte del niño/paciente para facilitar la higiene oral y además suelen resultar económicos. El aparato removible convencional es el aparato de Hawley.
Diseño
Los aparatos removibles deberían incluir:
- Placa base acrílica o cuerpo.
- Componentes retentivos.
- Ganchos de Adams.
- Ganchos C.
- Retenedores de bola.
- Arco labial pasivo.
- Componentes activos/componentes que mueven los dientes.
- Resortes.
- Tornillos.
- Planos de mordida.
Otras consideraciones sobre el diseño
Para que pueda producirse el movimiento correcto de los dientes, los componentes activos del aparato deberían producir la fuerza en la dirección deseada mientras que el anclaje proviene de la placa acrílica que permanece inmóvil.
La placa acrílica debería encajar bien en la mucosa palatina y ocupar los espacios interdentales. La placa debería poseer el grosor apropiado para soportar la fuerza y alojar los componentes retentivos y los resortes.
El anclaje del aparato se obtiene a partir de los tejidos palatinos y de los dientes mediante los ganchos.
El límite posterior del aparato maxilar debería encontrarse anterior a la unión entre el paladar duro y el paladar blando. También debería ser fino e integrarse sutilmente con la mucosa palatina.
El aparato inferior debería tener bordes lisos y un alivio suficiente para permitir que el frenillo lingual se moviera con libertad.
Resortes
El diseño de los resortes (tipo dedo, en Z o retractores) debería asegurar la elasticidad idónea y el campo de aplicación al tiempo que mantiene la resistencia.
- Para el movimiento lingual/palatino: Arco labial/arco labial largo
- Para el movimiento labial: Resorte en Z o resorte en T
- Para el movimiento mesial: Resorte tipo dedo
- Para el movimiento distal: Resorte tipo dedo
- Para la retracción canina: Retractor canino: labial/palatino
El brazo activo del resorte debería permanecer en contacto con la superficie del diente que debe moverse.
El punto (área) de aplicación de la fuerza debería encontrarse cerca del margen cervical o gingival para minimizar la inclinación.
Para incrementar el campo de aplicación se incorporan hélices en el diseño del resorte.
Activación lenta, cerca de los márgenes gingivales, sin causar traumatismos a los tejidos orales.
No debería existir ningún obstáculo ni limitación en la trayectoria del movimiento de los dientes.
Arco labial
Un arco labial activo produce vectores de fuerza tanto horizontales como verticales que causan el movimiento palatino/lingual del diente. Se utiliza para la retracción de incisivos proclinados. Al mismo tiempo que el arco labial produce la inclinación de las coronas, se produce la inclinación de la raíz labial.
Los prerrequisitos para activar un arco labial son:
- Apertura de la mordida, que debe conseguirse antes de la retracción de los incisivos.
- Asegurarse de que el espacio disponible resulta suficiente.
- La activación debería ser gradual y suave.
- Asegurarse de que se proporciona el alivio suficiente al acrílico en palatino de los incisivos antes de la activación.
Planos de mordida anteriores
- Se engrosa el acrílico que se encuentra tras los incisivos superiores. En oclusión se produce contacto entre los incisivos inferiores y el acrílico, así como mordidas abiertas en los segmentos bucales.
- En un niño que está creciendo y presenta una tendencia a una clase II leve, la apertura de la mordida puede causar la adopción de una postura avanzada de la mandíbula.
- La apertura de la mordida es resultado de una combinación de supraerupción de los molares mandibulares e intrusión/estabilización de la posición vertical de los incisivos mandibulares. Por ello, un niño con un patrón de crecimiento normal u horizontal es el caso más conveniente para la apertura de la mordida.
- Por el contrario, aquellos niños con crecimiento facial vertical (es decir, con FMPA alto) no son casos adecuados para el tratamiento con planos de mordida. El plano de mordida provocará una tendencia a que empeore la mordida abierta y tendrá un efecto perjudicial en el perfil.
- Puede utilizarse un arco labial activo para retraer los incisivos después de la apertura de mordida idónea y reducir de esa forma el resalte.
- Los planos de mordida también se utilizan para aliviar interferencias en los segmentos bucales, que pueden dificultar el movimiento del diente.
Planos de mordida posteriores
- El acrílico se extiende para incluir la cobertura de las superficies oclusales de los dientes posteriores.
- Permiten la corrección rápida de una mordida cruzada anterior.
- Desbloquean los molares para la expansión maxilar.
Tratamiento de las mordidas cruzadas anteriores
Hasta un 10% de los niños presentan mordida cruzada, pudiéndose presentar tres tipos diferentes de mordida cruzada anterior en la fase de dentición mixta.
Incisivos ectópicos
Un incisivo puede erupcionar de forma ectópica en palatino del maxilar o en labial de la mandíbula hacia una relación de mordida cruzada en oclusión céntrica. Este hecho puede suceder en un niño con una relación esquelética equilibrada y tan sólo se precisa un trata miento temprano en el caso de manifestarse una desviación en la apertura y/o cierre, en el caso de oclusión traumática o bien en el caso de existir una preocupación periodontal. De otra manera, el tratamiento puede retrasarse hasta que toda la dentición permanente erupcione.
Maloclusión esquelética de clase III
Una mordida cruzada anterior puede relacionarse con una discrepancia esquelética de clase III de modo que los incisivos se encuentran en un resalte negativo al cerrar en oclusión céntrica sin desviación del cierre mandibular, aunque estén colocados de forma correcta dentro de los rebordes alveolares.
Maloclusión de seudoclase III
Este patrón se presenta donde exista un patrón habitual de cierre mandibular que muestra a la mandíbula entrando en una mordida protrusiva, de manera que la mordida cruzada de los incisivos evita la oclusión traumática con la posición lingual de uno o varios incisivos maxilares. Así, el desplazamiento anterior de la mandíbula puede afectar al crecimiento tanto del maxilar como de la mandíbula y acompañarse de una adaptación muscular inadecuada.
Tratamiento
Depresor lingual
Si se presenta un solo incisivo permanente en mordida cruzada sin una sobremordida excesiva, se pueden utilizar un depresor lingual o un palito de helado para corregirlo. El depresor se coloca lingual al diente superior con mordida cruzada y se instruye al paciente para que cierre firmemente contra el depresor mientras se mantiene posicionado con la barbilla apoyada. El niño debe mantenerlo fijo mordiéndolo y otra persona debe contar hasta 50 en voz alta (ritmo de «una manzana, dos manzanas etc.») durante más o menos un minuto. La repetición de esta misma operación seis veces al día, con un intervalo de al menos media hora, a menudo supondrá que la corrección se complete en unos pocos días.
Planos inclinados
Donde aparece un desplazamiento funcional de la mandíbula hacia una mordida cruzada anterior, se puede ajustar un plano inclinado de acrílico a los incisivos inferiores para restringir la adopción de una postura avanzada y hacer presión en la superficie palatina de los incisivos maxilares para empujarlos en sentido labial. Como otra alternativa, la reconstrucción de composite en los incisivos inferiores imitará la acción de un plano inclinado. (Se debería elegir un color de resina composite que se distinga bastante de la estructura normal del diente para poder quitarlo con facilidad).
Por lo general, el tratamiento finaliza en unas pocas semanas. Este aparato funciona mejor donde hay un ligero aumento de la sobremordida, lo que contribuye a la retención de los incisivos en un resalte positivo una vez retirado el aparato.
Aparatos removibles
- Estos aparatos sólo deberían utilizarse para corregir mordidas cruzadas de origen dental.
- Un aparato de Hawley modificado se puede utilizar en el maxilar para corregir uno o dos dientes en mordida cruzada.
- Asegúrese de que existe suficiente espacio para mover los dientes a la posición deseada y de que el movimiento se efectuará con rapidez.
- Deberían cubrirse las superficies oclusales tanto de las molares temporales como de los permanentes para abrir la mordida y permitir el movimiento labial libre de los dientes en mordida cruzada.
- Se colocan ganchos de Adams en los primeros molares permanentes.
- Si hay presencia de molares temporales, se pueden fabricar ganchos terminados en bola para ajustarlos en las zonas interproximales de estos dientes.
Cuando un solo diente esté en mordida cruzada, se puede utilizar un resorte en Z colocado en sentido palatino al diente mal puesto, y si son dos los incisivos centrales que se encuentran en mordida cruzada, se podrán utilizar dos resortes para proporcionar brazos de movimiento en la superficie palatina. Al principio deberá comprobarse el ajuste y como didad del aparato con los resortes pasivos y posteriormente se activarán los resortes 1-2 mm. Por último, se revisará al paciente a las 4 semanas para reactivar los resortes como sea necesario y se comprobará la retención del aparato.
Como sucede con todos los aparatos removibles, el éxito del tratamiento depende de la cooperación y el cumplimiento por parte del paciente. Si estas cualidades se mejoran y el paciente se responsabiliza de llevar puesto el aparato, el tratamiento progresará de forma satisfactoria. De vez en cuando, la mordida cruzada también puede deberse a un incisivo inferior situado en sentido labial. Esto también debe corregirse pero depende del espacio disponible, y si no lo hubiera, el tratamiento definitivo debería retrasarse (fig. 11.11).
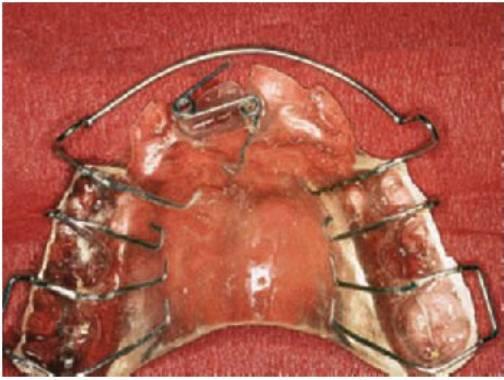
Aparatos fijos
- Los aparatos fijos se pueden utilizar cuando dos o más incisivos están en mordida cruzada.
- Los brackets unen los incisivos con bandas cementadas a los primeros molares permanentes.
- Se utiliza un alambre de arco labial de 0,406 mm con topes de bucle vertical mesiales en los tubos molares. Estos bucles están expandidos para proclinar los incisivos y el alambre redondo permite la inclinación labial de los incisivos para corregir la mordida cruzada.
- En las zonas en las que la mordida cruzada de los incisivos resulte una combinación de inclinación palatina de los incisivos superiores e inclinación labial de los incisivos inferiores, se pueden utilizar aparatos fijos en ambas arcadas en los incisivos y en los primeros molares permanentes.
- Se pueden utilizar elásticos de clase III (que van desde los molares maxilares hasta los caninos mandibulares). Se deben llevar puestos estos elásticos 24 horas al día, excepto para el cepillado de los dientes y sustituirlos cada 3-4 días. Este aparato proporcionará la corrección rápida de la mordida cruzada en un plazo de 6 meses (fig. 11.12).
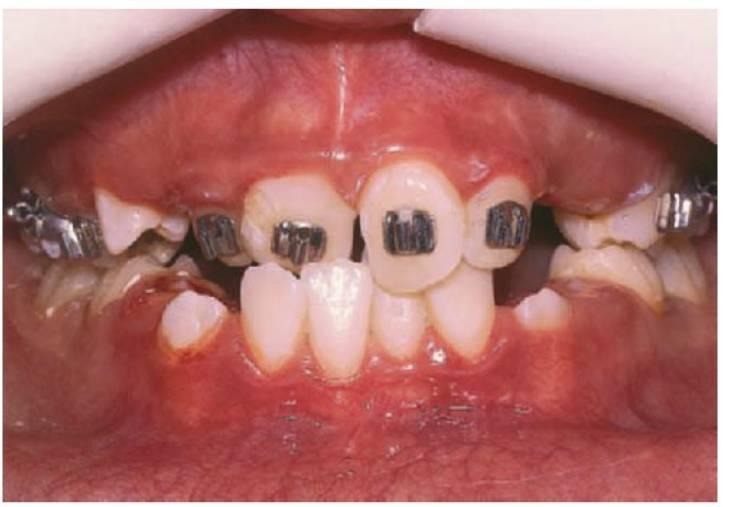
Tratamiento de las mordidas cruzadas posteriores
La mordida cruzada posterior proviene de una relación bucolingual anómala de un diente o dientes cuando las dos arcadas dentales se llevan a oclusión céntrica. Existen dos tipos de mordida cruzada posterior:
- Dentoalveolar.
Una longitud de la arcada insuficiente o la retención prolongada de los dientes deciduos pueden desviar los dientes durante la erupción y producir una mordida cruzada. También la succión digital prolongada puede provocar la inclinación palatina de los dientes y el estrechamiento del arco maxilar.
- Esquelética.
La mordida cruzada esquelética está relacionada con la discrepancia de tamaño entre el maxilar y la mandíbula. Podría tratarse de un maxilar estrecho, una mandíbula amplia o la combinación de ambos. Puede que tanto las causas dentales como las esqueléticas puedan contribuir a mordidas cruzadas de gravedad variable.
Tratamiento
En niños con un crecimiento normal de la mandíbula, la mordida cruzada posterior debería tratarse tan pronto como sea posible para permitir el crecimiento y el desarrollo normal de las arcadas dentales y de las articulaciones temporomandibulares. A la hora de planificar el tratamiento se debe determinar si la mordida cruzada es unilateral o bilateral.
La mayoría de las mordidas cruzadas son bilaterales, pero a menudo se presentan como unilaterales cuando los dientes están en posición intercuspídea total. En estos casos, las líneas medias dentales no coincidirán en el cierre y se producirá una desviación de la mandíbula hacia un lado al final del cierre.
Cuando los dientes están cerrados y con las líneas medias coincidentes, los segmentos posteriores se encontrarán en una posición bucolingual borde a borde, que indica la constricción total de la arcada dental maxilar y se recomienda una expansión maxilar bilateral.
Elásticos cruzados
- Cuando un único molar se encuentra en mordida cruzada, esto se puede corregir a menudo con una fijación, botón o gancho cementados a la superficie palatina del molar maxilar y vestibular del molar inferior.
- Se coloca un elástico entre estos dientes que se lleva puesto 24 horas al día y se cambia cada vez que se rompe (lo que sucede a menudo).
- En general, las mordidas cruzadas se corrigen en el plazo de 3-4 meses con el uso continuado del elástico. El cambio principal se reflejará en la posición del molar maxilardebido a la naturaleza esponjosa del hueso alveolar maxilar en comparación con el hueso más denso alrededor del molar mandibular.
Aparatos removibles
- La expansión maxilar lateral puede conseguirse con un tornillo de expansión paralelo que se aloja en la placa superior de acrílico.
- Para asegurarse de ejercer una fuerza suficiente sobre los dientes y el paladar, el aparato debe mantener un contacto suficiente con el tejido y sujetarse con ganchos a los dientes.
- Aliviar el acrílico en palatino de los dientes anteriores.
- El arco labial debería ser pasivo y volverse activo cuando se produce la expansión.
- La mayoría de los aparatos de expansión tienen un ajuste de 1 mm. Con cuatro vueltas de la llave se consigue una vuelta completa.
- El programa convencional de expansión consiste en un cuarto de vuelta cada segundo o tercer día. Algunos facultativos prefieren una vuelta por semana.
- Un aparato de expansión con cobertura oclusal posterior trabaja con mayor rapidez cuando discluye la oclusión bucal.
Resulta muy difícil conseguir una expansión unilateral, pues un desplazamiento del ajuste en el paladar moverá uno o dos dientes pero también se producirá cierta expansión en el lado contralateral. Conviene expandir siempre más allá de la corrección de la mordida cruzada y retener, ya que el potencial de recidiva es alto. Debe recordar se que la corrección resulta sólo dental, pues el componente principal del movimiento dental es la inclinación (fig. 11.13).
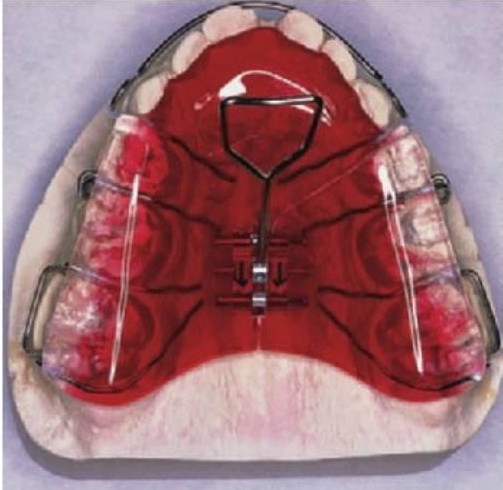
Aparatos fijos
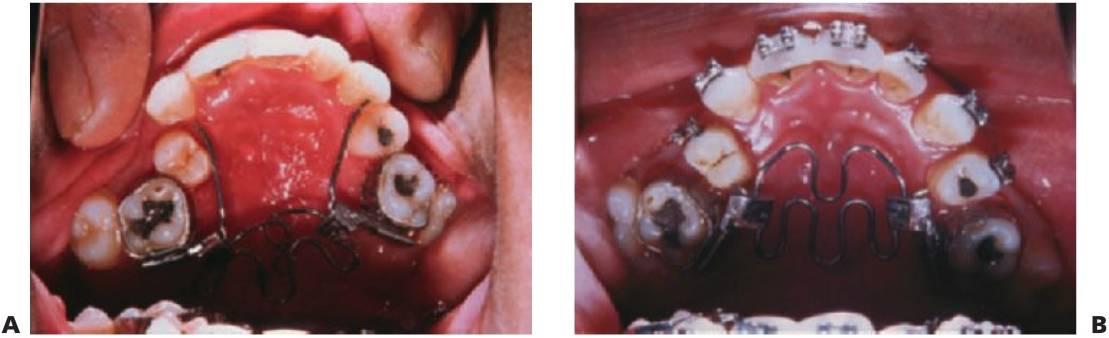
Expansión maxilar lenta: quad hélix/expansores de níquel-titanio
El quad hélix se ajusta a las bandas molares que se cementan en los primeros molares permanentes.
El dentista controla la activación del aparato.
La reactivación se realiza en visitas alternas y se puede realizar de forma intraoral mediante el uso de un alicate de tres puntas o extrayendo el aparato de la boca y realizando la expansión a mano.
La expansión debería proseguir hasta sobrecorregir los molares y se mantendría el aparato de esa forma durante 3 meses más. Así, la mordida cruzada suele corregirse en 4-6 meses.
El quad hélix puede utilizarse al mismo tiempo que la aparatología fija.
Los expansores de níquel-titanio precisan menos ajuste que los quad hélix convencionales de acero inoxidable.
Producen una cantidad predeterminada de expansión.
El enfriamiento del expansor permite constreñirlo e insertarlo en los tubos linguales de los molares superiores.
Cuando se calienta a la temperatura corporal, se convierte en elástico y ejerce una fuerza continua en los dientes que provoca la expansión de arco.
Las fuerzas de expansión producen también la desrotación simultánea de los molares (figs. 11.14, 11.15).
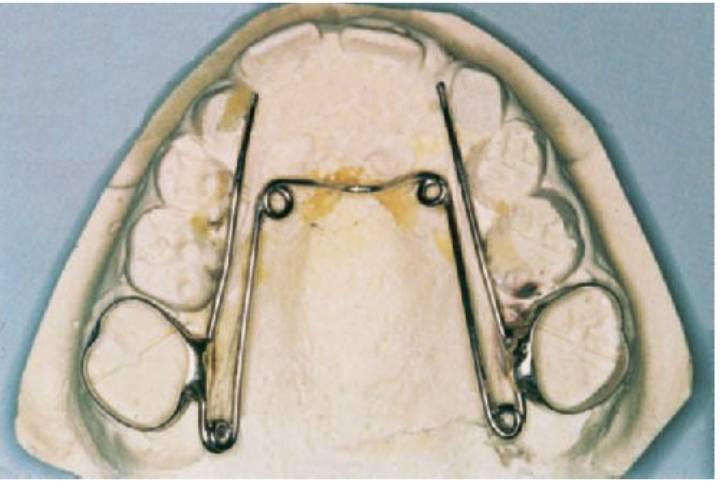
Expansión rápida: tornillo Hyrax
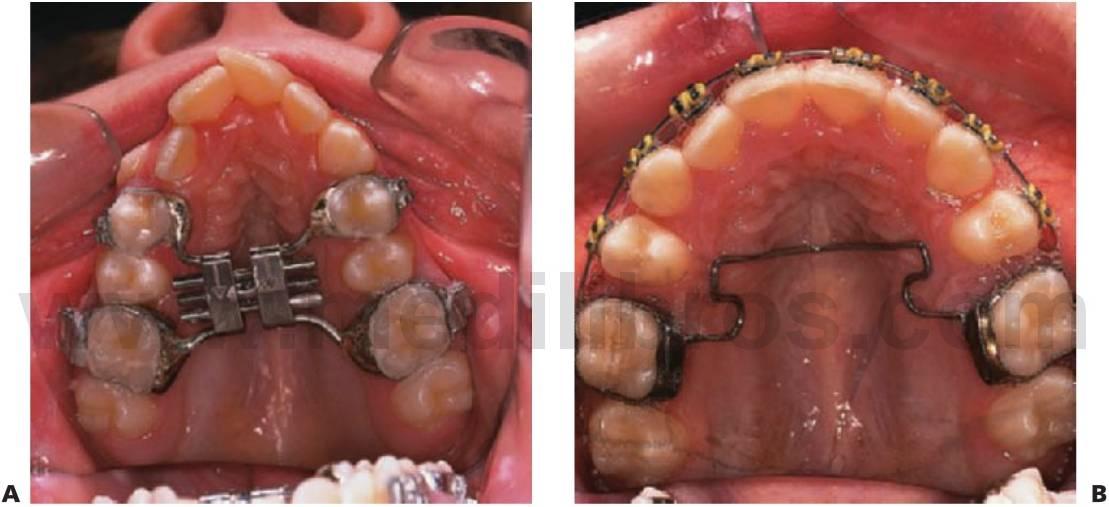
La expansión maxilar rápida (EMR) se indica en casos graves de mordida cruzada bilateral en los que la corrección requiere la expansión esquelética. Implica la separación de la sutura mediopalatina que produce el aumento ortopédico de la anchura maxilar y puede darse con facilidad en un niño en desarrollo, sobre todo antes de los 9 años. La separación resulta evidente en una radiografía oclusal y se manifiesta mayor en los incisivos.
El aparato utiliza un tornillo mediopalatino (Hyrax) soldado a las bandas de los primeros molares permanentes y los molares temporales o premolares. A diferencia del aparato removible, el tornillo se activa un cuarto de vuelta dos veces al día y se debe supervisar al paciente una vez a la semana.
A medida que se vaya consiguiendo la expansión, aparecerá un diastema entre los incisivos centrales que se cerrará cuando las fibras sobreestiradas supragingivales transeptales recuperen su forma, circunstancia sobre la que debe advertirse a los padres y pacientes. Como sucede con cualquier técnica de expansión, debe sobrecorregirse la mordida cruzada y mantenerla en esta posición durante un mínimo de 3 meses con el mismo aparato (fig. 11.16).
Hábitos: succión digital
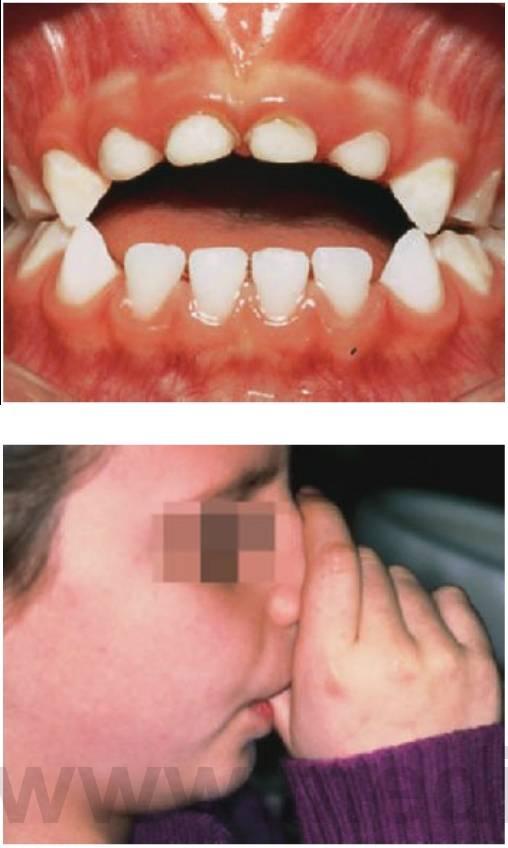
Una de las actividades orales más comunes del niño es chuparse el pulgar y los dedos. Los hábitos de succión son totalmente normales en la infancia y el bebé chupará cualquier objeto que se ponga en contacto con los labios. Este comportamiento reflejo puede durar varios años y se trata de un reflejo de adaptación común en los mamíferos.
Al tratarse de una actividad normal, la succión del pulgar y los dedos puede ignorarse en la infancia, y un hábito de succión del pulgar o los dedos que se detiene a los 2-3 años de edad no produce ninguna malformación permanente del maxilar o la mandíbula ni el desplazamiento de los dientes. Sin embargo, si continúa realizándose más allá del momento en el que erupcionan los incisivos permanentes, casi siempre supone un factor en la producción de maloclusión en la parte anterior de la boca.
La mayoría de los niños con más edad que se siguen chupando el pulgar tienen lo que se denomina un hábito «vacío», sólo se trata de algo que siempre han hecho. Estos niños suelen ser, en general, receptivos a los motivos por los que deberían eliminar esa costumbre y muchos de ellos pretenden abandonarla. Sin embargo, una minoría (sobre todo si el hábito se ha restablecido) puede tener problemas sociales o psicológicos subyacentes que convendría investigar.
Maloclusión por succión digital
Proclinación y protrusión de los incisivos superiores.
Los incisivos inferiores pueden o no estar desplazados en sentido lingual debido al hábito anómalo de succión.
Mordida cruzada posterior debido a la sobreactividad del buccinador que comprime el maxilar.
Mordida anterior abierta.
Tendencia de la lengua a perpetuar la mordida abierta con empuje anterior de lengua, ya que los incisivos maxilares proclinados y una mordida abierta anterior favorecen la colocación avanzada de la lengua.
Control de la succión digital
Medios químicos
La terapia química emplea preparaciones calientes o picantes, así como agentes desagradables al gusto que se aplican en los dedos o los pulgares. Estas sustancias, como la pimienta de cayena y el asa fétida, se han utilizado para convertir el pulgar o los dedos en algo tan desagradable al gusto que el niño los mantendrá alejados de su boca. Estas preparaciones resultan eficaces en un número limitado de niños y sólo cuando el hábito no está adoptado de manera firme (fig. 11.17).
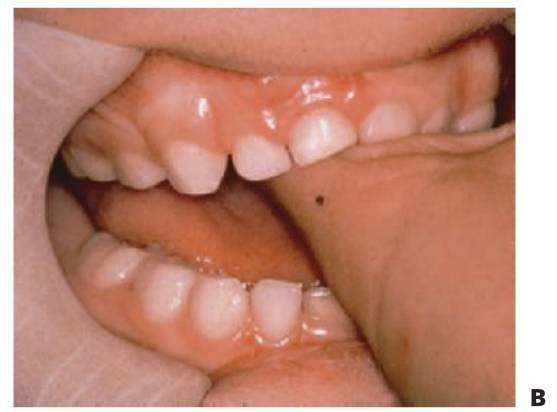
Medios mecánicos
- Un dispositivo simple para controlar la succión del pulgar o los dedos es por ejemplo la aplicación de cinta adhesiva en ellos. En muchos casos, el cambio producido en el carácter del dedo basta para llamar la atención del niño sobre el hecho de que se lo está colocando en la boca.
- Puede colocarse un aparato de Hawley con una barra palatina como recordatorio del hábito, lo que tiene su importancia ya que sucede a menudo que el hábito de succión del pulgar y los dedos se sitúa a un nivel subconsciente de la atención del individuo. Incluso aunque pueda haber algún deseo por parte del niño de interrumpir el acto, esta acción puede resultar difícil a menos que se den cuenta de los momentos en que lo están realizando.
- Un aparato fijo formado por bandas en los primeros molares y una rejilla lingual anterior asegurará el cumplimiento, pues el niño no puede quitárselo.
- A menudo, el niño responderá a un estímulo simple y a la explicación del efecto que chuparse los dedos causa en su dentición. El propio deseo del niño de romper con el hábito significa una reacción positiva a ese estímulo.
- El tiempo crítico para la eliminación del hábito llega cuando erupcionan los incisivos permanentes, lo que suele coincidir con la entrada en la escuela, donde la presión de los compañeros puede suponer un incentivo considerable para acabar con el hábito.
- En niños mayores, la valoración psicológica suele resultar beneficiosa.
Corrección del desarrollo de maloclusiones esqueléticas de clase II
El desarrollo de malodusiones esqueléticas de clase II puede beneficiarse del uso de aparatos funcionales. Los aparatos funcionales son aquellos que alteran el funcionamiento anómalo de la musculatura orofacial, provocando así la normalización tanto del crecimiento como de la oclusión (fig. 11.18).
- Con el uso de aparatos funcionales aparece una expectativa de cambios en el esqueleto facial por la modificación del crecimiento.
- El aparato funcional más simple es el plano de mordida anterior que puede recolocar la mandíbula en un plano más anterior en un niño en crecimiento.
- Los aparatos se dividen en fijos o removibles.
- Los aparatos funcionales se clasifican en dentosoportados (activo o pasivo) y mucosoportados, en función de las estructuras a partir de las cuales obtienen el anclaje. Todos los aparatos funcionales son dentosoportados, excepto el aparato de Frankel, que es mucosoportado.
- Los aparatos funcionales ayudan a posicionar la mandíbula hacia delante. El grado/cantidad de reposicionamiento vertical y sagital puede causar respuestas variables en el tejido (músculo).
- Con los aparatos que desplazan la mandíbula dentro del espacio libre se pretende estimular la actividad muscular, por lo que reciben el nombre de aparatos miodinámicos.
- Otros pueden causar el desplazamiento extremo/grave de la mandíbula y se basan en la tensión pasiva del músculo. Reciben el nombre de aparatos miotónicos.
Indicaciones y selección del caso para los aparatos funcionales
Un niño en crecimiento, sobre todo durante o antes del pico puberal de crecimiento.
Mandíbula pequeña y retrognática.
Resalte grande (> 5 mm).
Tendencias al crecimiento horizontal o normal.
Ángulo del plano incisal mandibular normal o bajo.
Los incisivos maxilares no pueden colocarse hacia delante pero sí pueden proclinarse.
Ningún o mínimo apiñamiento en los dientes anteriores superiores e inferiores.
Un niño complaciente y cooperativo.
Efectos de los aparatos funcionales
- Regular la función de la musculatura oral/perioral, como una deglución anómala, que frena el desarrollo normal.
- La mandíbula se posiciona hacia delante.
- Se produce la remodelación de la fosa glenoidea.
- Puede frenarse el crecimiento maxilar.
- Retracción de los dientes anterosuperiores.
- Supraerupción de los dientes posteroinferiores.
- Mesialización de los dientes inferiores y restricción o distalización de los dientes superiores.
- Aumento de altura del tercio inferior de la cara.
- Reducción del resalte.
- Apertura de la mordida.
- Proclinación de los dientes anteroinferiores.
- Aumento de la anchura de arco.
- Mejoría del perfil facial.
Evolución de los aparatos funcionales
El activador o monobloque fue el primer aparato funcional. Se estudió y extendió sobre todo por Europa (1910, 1940) y se empleó profusamente en la práctica clínica. La investigación mostró que corregía las maloclusiones sobre todo mediante cambios dentoalveolares, produciendo modificaciones mínimas en las estructuras esqueléticas subyacentes.
En 1950, Balters percibió que la adopción de una postura anómala de la lengua y de la musculatura perioral eran las responsables de la maloclusión de clase II. Balters introdujo el aparato «bionator» (fig. 11.19), que posee un arco labial extendido para mantener la musculatura perioral alejada del maxilar y permite así que se produzca el crecimiento maxilar transversal. El resorte de Coffin colocado en el paladar debería normalizar la postura de la lengua. Se han realizado varias modificaciones en los diseños de los aparatos ya existen tes con el objetivo de que el aparato resulte más cómodo de llevar.

Se dan ciertos problemas inherentes al aparato funcional:
- Requiere la cooperación del niño.
- El aparato resulta bastante voluminoso.
- Problemas en el habla.
- No puede corregir malposiciones dentales individuales.
- La mayoría de las limitaciones aquí mencionadas se han superado gracias a la introducción del aparato de bloque doble.
Aparato de bloques gemelos de Clark
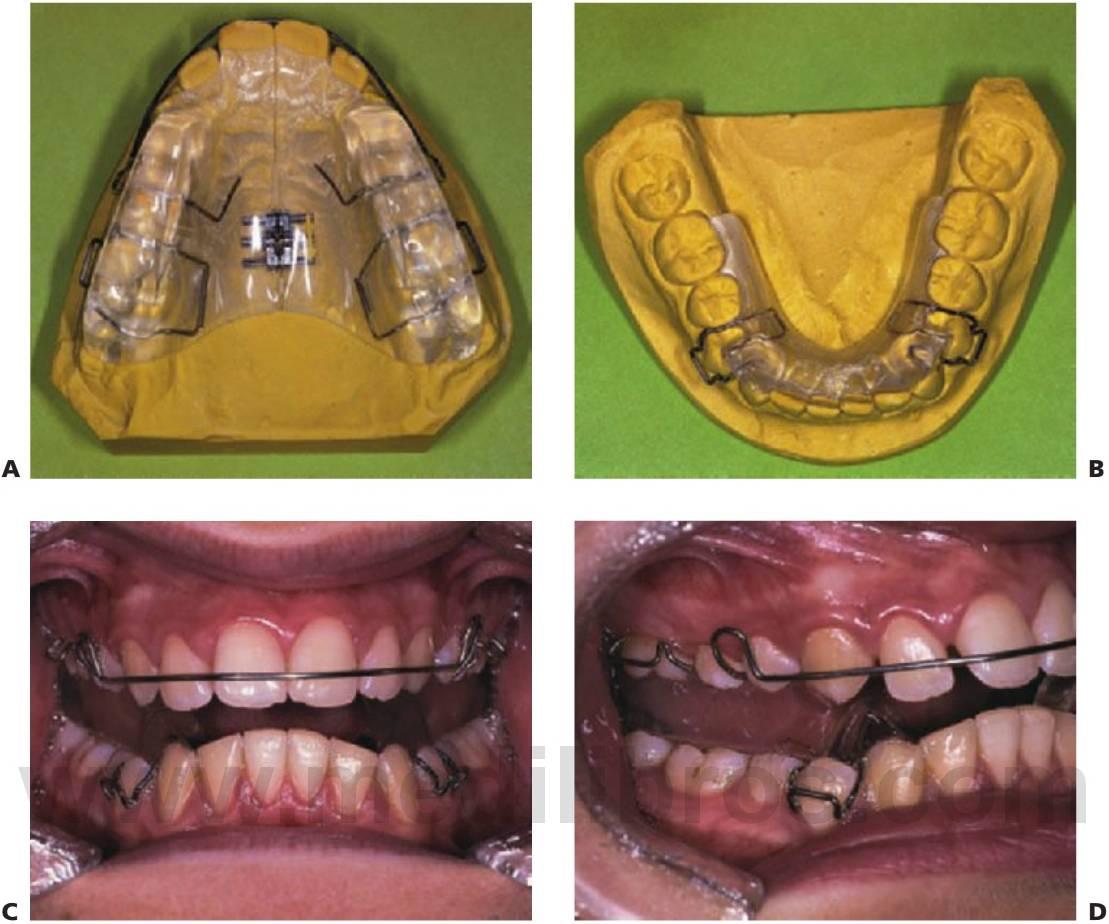
El aparato de bloques gemelos es un aparato funcional de dos piezas. Los bloques superior e inferior están fabricados de acrílico y se unen en la zona de los premolares formando un ángulo de aproximadamente 70°, lo que resulta suficiente para mantener la postura avanzada mandibular. Un niño puede hablar, comer y vivir con el aparato puesto. Al tratarse del único aparato funcional a tiempo completo, se espera que su funcionamiento cause adaptaciones esqueléticas, dentales y neuromusculares rápidas.
El bloque gemelo superior puede alojar un tornillo de expansión, así como resortes, para realizar movimientos pequeños en un diente o dientes. Por ello, mientras se produce el reposicionamiento mandibular también se producen la expansión simultánea del maxilar y el alineamiento de pequeñas malposiciones de los dientes, lo que elimina la necesidad de la fase de tratamiento prefuncional y acorta el tiempo total de tratamiento.
El aparato de bloques gemelos ofrece flexibilidad de uso con aparatos fijos que pueden resultar necesarios para la terminación y el detalle en la segunda fase del establecimiento de la oclusión. De ahí que el tiempo de tratamiento total pueda ser aún más corto (fig. 11.20).
Secuencia del tratamiento (figs. 11.21, 11.22)
- Selección del caso y planificación del tratamiento.
- Preparar registros completos.
- Necesidad de retirar de forma progresiva cualquier tratamiento ortodóncico prefuncional relevante o la posibilidad de movimiento simultáneo de dientes en fase activa.
- Registro de mordida: avanzar la mandíbula a la posición de borde a borde para el registro de la mordida.
- Fase activa.
- Uso y seguimiento del aparato.
- Recorte del acrílico que permita la erupción selectiva de dientes para la corrección de la mordida abierta y la corrección molar sagital.
- Fase de apoyo.
- La placa de mordida acrílica modificada mantiene la mandíbula hacia delante.
- Acabado y detalle con aparatos fijos.
Instrucciones para los pacientes que llevan el aparato de bloques gemelos Clark
- El aparato debe estar puesto 24 horas al día, excepto para su limpieza y la práctica de deportes, entre los que se incluye la natación.
- La clave del éxito radica en comer con el aparato, ya que la adaptación de los músculos y ligamentos de las articulaciones temporomandibulares mejora cuando la mandíbula está en protrusión.
- La duración habitual del tratamiento es de 12 meses. Le sigue, por lo general, una segunda fase de tratamiento para detallar la interdigitación de los dientes superiores e inferiores.