Tratamiento del labio leporino y el paladar hendido
Introducción
El labio leporino y el paladar hendido son trastornos de la fusión que afectan al esqueleto del tercio medio facial y, si bien su etiología es a menudo desconocida, puede tener un origen genético, teratogénico o heredado. La hendidura puede presentarse aislada o como un síntoma de unos 300 síndromes diferentes (Shah y Wong, 1980) y el paladar hendido, con o sin labio leporino, representa una de las malformaciones congénitas más frecuentes en los seres humanos.
Desde el punto de vista de la prevención práctica, su etiología sigue siendo desconocida, si bien se han asociado multitud de factores a este cuadro. La incidencia oscila en todo el mundo entre 0,8 y 2,7 casos por 1.000 nacimientos vivos y está condicionada por la región, el sexo, la raza y las características de la madre. Las diferencias raciales se evidencian en los indios americanos, que presentan la mayor incidencia seguidos de los maoríes, los chinos y los anglosajones y en los afroamericanos, que presentan la incidencia más baja (Vanderas, 1987). Los descendientes de los individuos con labio leporino corren un riesgo mayor (de 1:20) de padecer labio leporino. Si otros hermanos o parientes cercanos tienen también hendiduras palatinas y/o leporinas, la frecuencia es de 1:6 (Bixler, 1981).
Más recientemente, algunos estudios realizados en Escandinavia han confirmado un aumento en la frecuencia de estos trastornos y sus autores han propuesto varios factores coadyuvantes tales como el descenso de la mortalidad neonatal, el empleo de determina dos fármacos durante el embarazo (ej. ácido retinoico) así como un aumento de matrimonios y embarazos entre personas con hendiduras palatinas o leporinas.
En la actualidad y con una frecuencia cada vez mayor, los trastornos de labio leporino y hendidura palatina se diagnostican de manera prenatal en las pruebas rutinarias del primer trimestre mediante ecografía (a las 18-20 semanas). Ya que el 80-100% de las futuras madres en cualquier país desarrollado pasan por sesiones de observación prenatal mediante ecografía y este hecho es cada vez más generalizado, la identificación o sospecha de una hendidura de labio o paladar en este examen seguramente podrá derivar en una observación con imagen de resonancia magnética (RM) tridimensional a las 22-26 semanas en la mayoría de los hospitales, con la finalidad de obtener confirmación e información complementaria. La exactitud del diagnóstico no varía de forma considerable entre la ecografía (80%) y la RM (88%) para hendiduras completas de labio y paladar. Sin embargo, las hendiduras parciales de labio presentan una mayor dificultad en el diagnóstico por ecografía, con una exactitud de sólo el 26%, y las hendiduras de paladar aisladas tan sólo se diagnostican mediante ultrasonidos dependiendo de la posición fetal y de que la boca esté abierta (bostezando) en el momento del examen. No obstante, cuando exista sospecha se realizará una RM debido a la alta frecuencia de síndromes y otras anomalías asociadas al paladar hendido aislado.
En la actualidad, la incidencia de bebés recién nacidos con hendiduras desciende en ciertos países cuya tendencia es que las madres decidan interrumpir de forma médica el embarazo tras el diagnóstico de la anomalía. Incluso cuando el embarazo no se puede interrumpir, la observación prenatal proporciona el conocimiento del nacimiento inminente de un bebé con hendidura, lo que permite que la familia se prepare para el acontecimiento y se realice una planificación médica para la llegada y el cuidado especial posterior del neonato. En Victoria, Australia, durante los años 2003-2004, las cifras de resultados para embarazos con labio leporino y paladar hendido muestran que el 3% fueron muertes prenatales o neonatales y el 20% de embarazos fueron interrumpidos (el 7% antes de las 20 semanas y el 13% después de las 20 semanas). En cuanto a los casos de labio leporino, las interrupciones fueron del 8% y los mortinatos del 2%, y respecto al paladar hendido aislado, las interrupciones del embarazo fue ron del 9% y las muertes neonatales del 4%. Esto refleja la mayor dificultad en el diagnóstico ecográfico en estos grupos y quizá también la percepción por parte de la madre de que eran defectos menos graves y más fáciles de reparar.
En el pasado, sucedía con frecuencia que la mayoría de los niños nacidos con labio leporino y paladar hendido recibían un cuidado inadecuado a consecuencia de los errores de diagnóstico, el fracaso en el reconocimiento de todo el espectro de problemas derivados y el uso de procedimientos inadecuados o inoportunos. Si bien el labio leporino y el paladar hendido representan una sola anomalía, sus consecuencias afectan a gran número de sistemas y funciones que incluyen el crecimiento facial, la dentición, el habla y el lenguaje, la audición y la genética. También debe considerarse el inevitable impacto social y psicológico causado al niño, a sus padres y a la familia. Con el objeto de evitar estos problemas, los especialistas de todo el mundo han decidido formar equipos multidisciplinares para tratar a niños con labio leporino y paladar hendido, con la formación de un equipo médico que cada año revisa a un número suficiente de pacientes para mantener la cualificación clínica y la preparación adecuada para proporcionar el cuidado necesario a los casos nuevos. En general, las especialidades del equipo incluyen la cirugía plástica, la cirugía maxilofacial o craneofacial, la odontología (pediátrica, ortodóncica, cirugía oral, etc.), la cirugía otorrinolaringológica (ORL), la audiología, la logopedia, el apoyo psicológico, la enfermería y los servicios sociales. En algunos casos, también se incluyen las especialidades de genética, oftalmología y neurocirugía.
Para llegar a un mejor entendimiento de las características de los diferentes tipos de labio leporino y paladar hendido así como de sus implicaciones, se recomienda en primer lugar examinar la anatomía resultante para más adelante considerar el tratamiento y el papel que desempeñan los distintos especialistas.
Anatomía del esqueleto facial en el labio leporino y el paladar hendido
Las hendiduras del labio y el paladar pueden ser unilaterales o bilaterales así como completas o incompletas. La presentación de estos trastornos se puede clasificar dentro de los siguientes grupos.
Hendiduras en el labio y el alveolo (paladar primario)
Estas lesiones pueden variar desde una hendidura incompleta (forma atípica) con un defecto mínimo que afecta sólo al borde bermellón, hasta un defecto completo que se extiende desde el límite del bermellón hasta la base de la nariz y divide el alveolo; el paladar primario se forma por delante del agujero incisivo. El defecto puede consistir también en una banda de Simonart o fina tira de tejido blando que conecta los dos lados de la hendidura.
En el lado de la hendidura, el cartílago del ala de la nariz queda desplazado y aplanado en mayor o menor medida en función de la expansión y anchura de la hendidura. La punta de la nariz tiende a desviarse hacia el lado contrario.
La hendidura puede ser unilateral o bilateral y ésta puede ser simétrica o asimétrica. En las hendiduras bilaterales, la parte media del labio contiene el filtrum y se une a la columela y al premaxilar. En los seres humanos, exceptuando un breve período de tiempo en la fase embrionaria precoz, el «premaxilar» no constituye una entidad independiente, pero se sigue empleando este término para referirse al paladar hendido y el labio leporino debido a su valor descriptivo y a la homología con los animales experimentales. Así, el término «premaxilar» se refiere a aquella parte del maxilar situada por delante del agujero incisivo y mesial a los caninos; la columela aparece reducida y los cartílagos alares aplanados en ambos lados.
Labio leporino y paladar hendido unilaterales
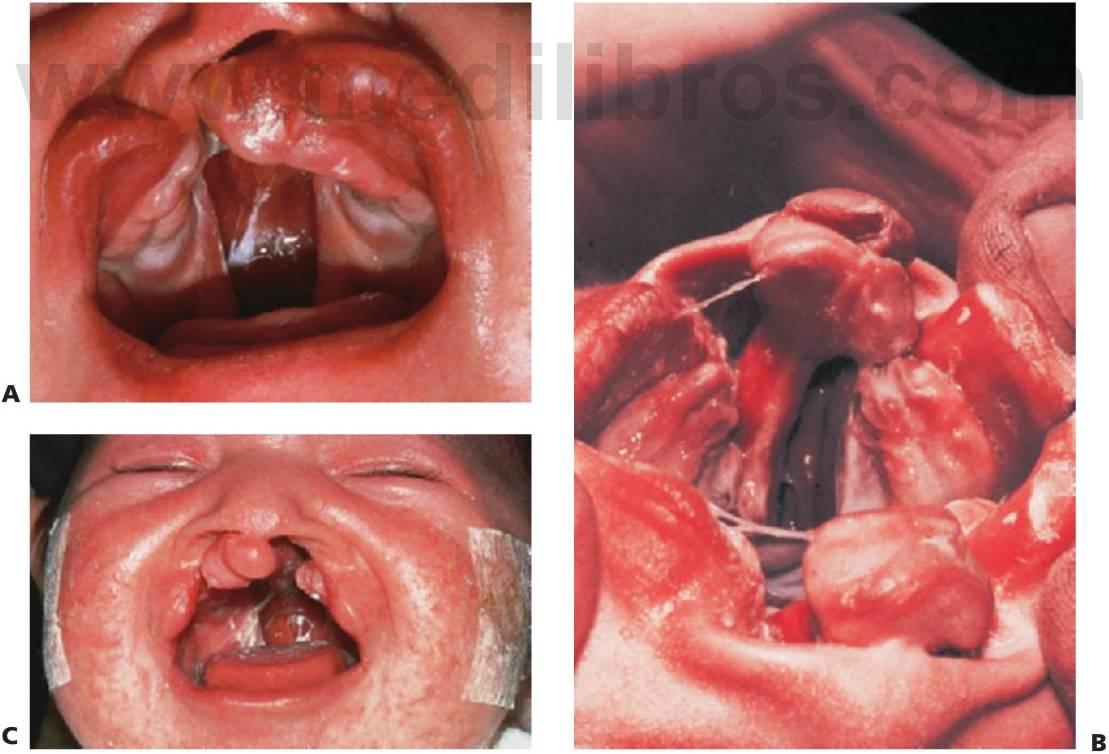
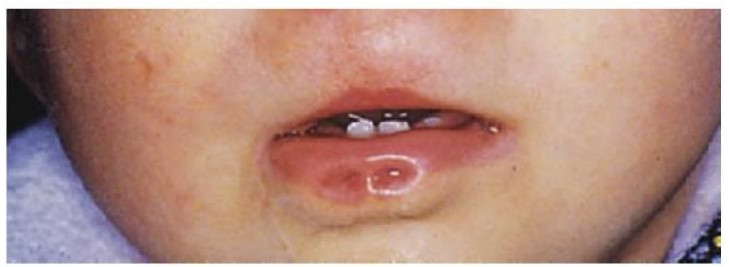
Pueden existir hendiduras labiales y leporinas de expansión variable y en un gran número de combinaciones. En las hendiduras completas existe una comunicación directa entre las cavidades oral y nasal en el lado de la hendidura (fig. 12.1 A) y el grado de separación de la placa palatina puede ser muy variable.
Segmento premaxilar y tabique nasal
En una vista frontal, el segmento premaxilar se inclina hacia arriba y hacia la hendidura. El tabique nasal cartilaginoso también se desvía en la misma dirección. El orificio nasal del lado contrario a la hendidura se estrecha y puede quedar obstruido de forma funcional. Esta constricción se debe a la suma de la desviación del tabique nasal y la aproximación de la base alar y de la columela. La zona del ala del lado de la hendidura suele presentarse estirada y aplanada.
Labio y columela
La anatomía del músculo orbicular de los labios se encuentra alterada pues las fibras del músculo se dirigen de forma horizontal desde la comisura labial hacia la línea media y se vuelven ascendentes a lo largo de los márgenes de la hendidura; en cuanto a las fibras musculares, terminan bajo la base del ala de la nariz en el segmento lateral y por debajo de la columela en el segmento medial. La mayor parte de las fibras se unen al periostio del maxilar pero algunas más se acaban mezclando en el subepitelio. En aquellas hendiduras que sean menores de dos tercios de la altura labial, las fibras musculares por encima del nivel de la hendidura permanecen intactas. Se puede ver y palpar una protrusión del exceso de músculo en la parte lateral de la hendidura debido a la acumulación de las fibras altera das. En cuanto al segmento medial, suele estar insuficientemente desarrollado.
Vómer y proceso palatino
En el lado de la hendidura, el segmento palatino suele inclinarse en dirección medial y superior hacia la hendidura. El vómer se desvía de forma lateral hasta la zona de su unión con el proceso palatino en el lado opuesto a la hendidura. En algunos casos, esta desviación puede ser tan acusada que el borde inferior del vómer adopta una posición casi horizontal.
Labio leporino y paladar hendido bilaterales
La hendidura puede ser simétrica o asimétrica. En las hendiduras labiales y palatinas completas bilaterales, ambas cámaras nasales se comunican de forma directa con la cavidad oral. Los procesos palatinos están divididos en dos partes iguales y los cornetes se muestran claramente visibles en ambas cavidades nasales. El tabique nasal forma una estructura en la línea media anclada firmemente a la base del cráneo, si bien aparece bastante móvil en su parte anterior, la que soporta el premaxilar y la columela (fig. 12.1 B).
Premaxilar
Existe una malformación del premaxilar caracterizada por su protrusión con respecto al tabique nasal. La columela suele faltar y el labio se une directamente a la punta de la nariz. El hueso basal del premaxilar se articula con el tabique nasal cartilaginoso por su parte superior y con el vómer por la posterior. En la estructura normal, el proceso alveolar del premaxilar queda por debajo del componente basal. Sin embargo, en las hendiduras bilaterales el componente alveolar aparece anterior al componente basal y adopta una disposición horizontal. En estas hendiduras, el premaxilar protruye de forma considerable hacia el perfil facial y se ancla al vómer con forma de tallo y al tabique nasal.
Labio y columela
La mitad labial del segmento medial contiene sólo tejido conjuntivo colagenoso y es la razón por la que su volumen está muy mermado y carece de las características que suele aportar el músculo (fig. 12.1C).
Aunque en el plano clínico parece que la columela ha desaparecido, en términos anatómicos los pedúnculos mediales de los cartílagos alares parecen ocupar una posición normal con relación a la punta de la nariz y al tabique nasal. No obstante, existe una deficiencia de piel de la columela que complica la reconstrucción de las relaciones anatómicas normales durante el tratamiento.
Por lo general, la arcada dental superior presenta un aspecto normal al nacer pero poco después se observa un colapso medial de los segmentos maxilares. A menudo, la parte medial de los procesos palatinos se inclina de forma superior hacia la hendidura.
Paladar hendido
La hendidura puede afectar sólo al paladar blando o también al paladar duro, pero casi nunca al paladar duro de forma exclusiva. La principal característica de las hendiduras del paladar duro la constituye la deficiencia de mucosa y hueso (fig. 12.2). La hendidura puede afectar de forma variable a la úvula y manifiesta desde una úvula bífida (fig. 12.3) hasta una hendidura en forma de «V» que recorre todo el paladar duro hasta el agujero incisivo.
En bebés con la secuencia de Robin puede observarse una hendidura palatina en forma de «U» (fig. 12.2), se cree que como consecuencia a la hipoplasia mandibular en el primer trimestre, que hace que la lengua se posicione alta en la boca e impida la fusión de las placas palatinas.

Paladar hendido submucoso
La hendidura del velo puede ser «submucosa» y la membrana mucosa permanece intacta a pesar de la hendidura de la musculatura subyacente. El paladar hendido submucoso se presenta en aproximadamente 1 de cada 1.200 nacidos vivos y, en el plano clínico, la mitad de los casos presenta síntomas significativos. Estas hendiduras pueden presentarse con:
- Úvula bífida (fig. 12.3).
- Zona pelúcida (parte membranosa muy delgada del paladar blando).
- Inserción anómala de la musculatura velar.
- Muesca palpable en la unión de los paladares duro y blando.
En las zonas en las que no existan anomalías perceptibles en el examen oral, en presencia de una hendidura submucosa, el diagnóstico apropiado es el de paladar hendido submucoso oculto. En el paladar hendido submucoso, los músculos elevadores se insertan de manera aberrante en el reborde óseo libre del paladar duro en lugar de formar un cabestrillo muscular. Se precisa una cirugía para restaurar la posición transversal normal y la función para hablar y deglutir.
Conceptos actuales en el tratamiento de las hendiduras
Necesidad del tratamiento
- Dificultades para alimentarse, debidas por lo general a la carencia de succión y, en ciertos casos, a la carencia de compresión. Se puede apreciar a menudo la regurgitación nasal durante la alimentación.
- Estética facial.
- Retrasos en el habla y la conversación.
- Problemas en el habla asociados con el cierre velofaríngeo incompleto y/o fístulas oronasales.
- Problemas crónicos en el oído medio debidos a la disfunción de la trompa de Eustaquio.
- Maloclusión.
- Interrupción del crecimiento esquelético de las estructuras faciales debido a la intervención quirúrgica.
Debe observarse que, si bien el crecimiento general del maxilar y de la parte media de la cara no han tenido una afectación tan negativa en pacientes con hendiduras que no han recibido tratamiento hasta alcanzar su madurez física, tanto las presiones funcionales como las sociales crean la necesidad de la intervención quirúrgica.
Equipo de tratamiento para paladares hendidos
En general, el tratamiento se emprende en un entorno de «equipo» interdisciplinar coordinado por un director de equipo. Estos equipos de paladar hendido se forman en los principales hospitales pediátricos de todo el mundo. Un equipo característico para el tratamiento del paladar hendido incluye a:
- Cirujanos plásticos.
- Odontopediatras.
- Ortodoncistas.
- Logopedas.
- Cirujanos maxilofaciales.
- Pediatras.
- Cirujanos otorrinolaringólogos.
- Enfermeras.
- Trabajadores sociales.
- Un coordinador del equipo.
En función de cada caso concreto se puede requerir la contribución de otros especialistas como genetistas, periodoncistas, implantólogos y prostodoncistas.
Existen muchas combinaciones tanto de técnicas como de secuencias y programaciones de tratamiento, si bien se adoptan ciertos objetivos y principios de tratamiento habituales (tabla 12.1). Los especialistas apropiados dentro del equipo intentan proporcionar una rápida valoración inicial, a menudo horas después del nacimiento para mantener más adelante un contacto regular con los miembros de la familia gracias a revisiones clínicas frecuentes. Esto asegura poder identificar y resolver los problemas sociales y psicológicos de forma precoz, formulando y realizando los planes de tratamiento en colaboración con otros especialistas del equipo. Las citas de revisión regulares permiten el registro de los datos relativos a los resultados de los procedimientos clínicos, el bienestar psicológico de los pacientes, los efectos del tratamiento en crecimiento así como la consideración y la función postoperatorias. Estos datos deberán utilizarse para contribuir a un mejor tratamiento de los futuros pacientes de la mano de este mismo equipo.
Objetivos del tratamiento de las hendiduras
El objetivo final consiste en conseguir una forma y una función (sobre todo en el habla y la masticación) normales, causando el menor daño posible en cuanto al crecimiento y al desarrollo en el momento de la intervención quirúrgica.
Los objetivos específicos del tratamiento son:
- Conseguir un paladar alargado y móvil que permita separar por completo la orofaringe de la nasofaringe.
- Conseguir un labio superior completo con un arco de Cupido simétrico y la reconstrucción de la columela y de la arquitectura alar de la nariz.
- Conseguir una arcada dental intacta y correctamente alineada así como una oclusión estable entre las arcadas.
- Proporcionar un aspecto facial agradable.
Tratamiento de labio leporino y paladar hendido
Cuando un bebé nace con labio leporino y/o paladar hendido se precisan los servicios de un equipo de especialistas desde la infancia hasta la edad adulta temprana. Durante ese tiempo, deben realizarse varios procedimientos quirúrgicos primarios y secundarios, cada uno precedido de un período de preparación prequirúrgica del niño. Resulta fundamental la planificación cuidadosa por parte de los miembros del equipo para confirmar que cual quier procedimiento propuesto es el apropiado y que la programación del procedimiento está de acuerdo con el desarrollo general del niño; el tratamiento de los niños con labio leporino y paladar hendido debe basarse en un criterio cronológico.
Tratamiento de las hendiduras en el período neonatal
Poco después del nacimiento se debe aconsejar a los padres sobre las implicaciones intermedias y a largo plazo del defecto de la hendidura así como de la cirugía necesaria (si ésta no se ha llevado a cabo después del diagnóstico prenatal).
Alimentación
La alimentación eficaz forma una parte muy importante del crecimiento y el desarrollo en la infancia ya que un bebé con una hendidura de cualquier tipo puede tener dificultades para alimentarse. Los bebés con paladar hendido o con labio leporino y paladar hendido combinados presentan, por lo general, más problemas que aquellos que presentan sólo labio leporino. Un paladar hendido impide el sellado de la cavidad oral del bebé y que se genere la presión negativa necesaria para una alimentación eficaz. Los bebés con hendiduras labiales y palatinas de gran tamaño pueden presentar también dificultades para generar la presión positiva (compresión) que se necesita para la alimentación. Se debe contar con la participación temprana de un nutricionista perteneciente al equipo de labio leporino y paladar hendido para ofrecer consejo en cuanto a las técnicas de alimentación apropiadas. Dar el pecho resulta la mejor opción para los bebés y se debe incentivar; sin embargo, puede fracasar cuando existe una hendidura palatina y en estos casos la solución más apropiada es el uso de botellas con boquilla (sobre todo con el uso de leche materna extraída). En la mayoría de los casos, la alimentación por tubo nasogástrico no es adecuada pero puede resultar necesaria en bebés con otros trastornos centrales.
Presentamos un protocolo simple y eficaz:
- Puede emplearse una botella comprimible con una tetina cortada de forma transversal para vencer la carencia de succión (y compresión) del bebé.
- Alimentación en una postura erguida para minimizar la regurgitación nasal.
- Restringir la duración de la alimentación a 30 minutos, de forma que el bebé no gaste más energía de la que consume.
- La tetina del biberón debe colocarse en el lado que no presenta hendidura labial.
- Se pueden recomendar platos de alimentación especializados en algunos centros, sobre todo para aquellos niños con amplias hendiduras bilaterales completas.
Una vez que el niño esté bien alimentado y vaya ganando peso, podrá considerarse preparado para enfrentarse a la cirugía primaria.
Ortopedia prequirúrgica
El uso de la ortopedia prequirúrgica resulta polémico y varía dependiendo del centro. Se debe tomar una impresión de la arcada maxilar tan pronto como sea posible dentro de las 24 horas después del nacimiento (fig. 12.4).
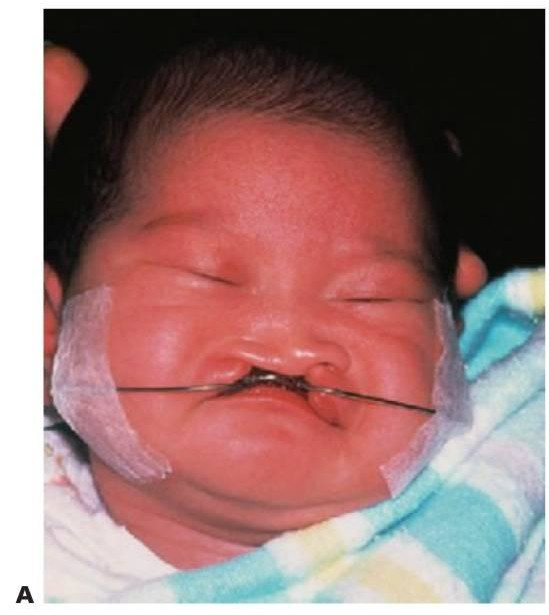
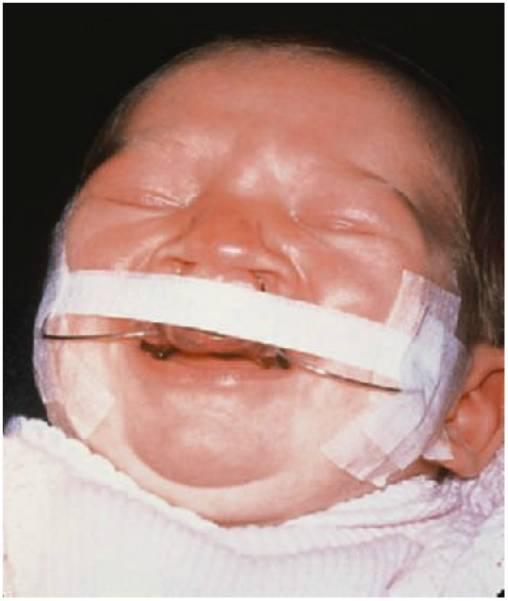
Toma de impresiones en neonatos y bebés
Cuando se toman impresiones en niños tan pequeños resulta mucho más efectivo el uso de un material elastomérico de fraguado rápido antes que el alginato. Para el registro de la mordida, los autores utilizan con éxito un material de poliéter. Los facultativos deben conocer el peligro de rotura del alginato al retirarlo de las zonas retentivas de las estructuras oronasales. Para tomar una impresión se deben seguir los siguientes pasos:
- Colocar al niño en una posición supina estabilizada.
- Inclinar la cabeza con los pies elevados.
- El niño debe poder succionar.
- La impresión no debería tomarse después de una comida.
- Siempre se debería disponer de ayuda.
Se construye un aparato acrílico pasivo como el de la figura 12.4 para cumplimentar las siguientes funciones:
- Normalización de la función oral respecto a la postura de la lengua.
- En realidad, el aparato ortopédico prequirúrgico no restaura la capacidad de generar presión intraoral negativa sino que proporciona una superficie en la que puede apoyar se la lengua durante la alimentación.
- Reaproximar los segmentos maxilares divergentes de gran tamaño para facilitar la reparación primaria.
Con los paladares hendidos bilaterales, las placas contribuyen a prevenir el colapso de los segmentos bucales del paladar si se planea el cierre retrasado del paladar duro. Debe ser una especialista quien fabrique estos aparatos y debe ajustarlos lo antes posible tras el nacimiento para asegurar su aceptación por parte del neonato.
Orientación y apoyo parental
En esta etapa tan temprana, los padres necesitan la orientación exhaustiva de un especialista que empatice con el niño (Young y cois., 2001) ya que con toda probabilidad sea la primera vez que los padres se enfrentan a una hendidura labial o palatina no corregida. Se debe recordar asimismo que los padres no han recibido una educación médica y son, por lo general, incapaces de entender la terminología anatómica y médica, si bien quieren conocer los problemas de su hijo y además suelen presentarse confundidos y nerviosos. Lo más importante es la asistencia a los padres por parte de miembros del equipo que se muestren colaboradores y capaces de proporcionar la información exacta de forma comprensiva y en términos que puedan entenderse. Esta orientación debe hacerse de manera comprensiva y también autoritativa (King, 1986). Los padres siempre aprecian y se benefi cian de la ayuda que les dispensan los miembros de un grupo de apoyo.
Programación de la cirugía
Se han descrito multitud de técnicas quirúrgicas para el cierre primario del paladar hendido y el labio leporino, pero por desgracia todavía existe controversia en cuanto a la programación concreta de la cirugía y a la técnica más fiable que asegure el crecimiento óptimo de la cara y el desarrollo del habla.
La reparación del labio se lleva a cabo por lo general a las 10-12 semanas y en todo caso antes de los 6 meses de edad, siempre y cuando el desarrollo del niño sea el adecuado.
La programación de la reparación de labio supone menos controversia que la reparación de paladar y se centra en restaurar la continuidad del músculo orbicular de los labios y así el aspecto del labio superior (fig. 12.5). Las técnicas empleadas recientemente incluyen la reinserción adicional de los músculos en la base de la nariz y han mejorado tanto el resultado estético como el potencial de crecimiento de la parte media de la cara.
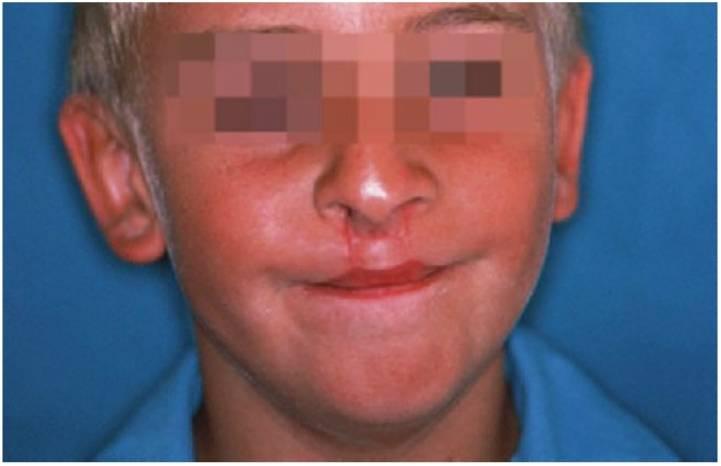
La reparación de paladar se centra en reconstruir la musculatura del paladar blando insertada de forma anómala para normalizar los movimientos del mismo y permitir el desarrollo de una dicción normal. La programación y duración de la cirugía palatina plantean una de las mayores y continuas controversias de entre las que existen en el tratamiento de la hendidura y se relaciona con el equilibrio percibido entre las ventajas del buen desarrollo del habla frente a los efectos deletéreos en el crecimiento del tercio medio de la cara debido al trauma quirúrgico y a la cicatriz asociada.
Dependiendo del centro, el cierre «temprano» se realiza antes del desarrollo del habla, entre los 6 y 18 meses de edad, lo que con probabilidad interrumpirá el crecimiento subsecuente del tercio medio facial.
La reparación «retrasada» minimiza la perturbación del crecimiento pero tiene una influencia negativa en el desarrollo del habla.
En consecuencia, se debe adoptar un compromiso de entre los que siguen:
- Reparar el paladar tarde, si bien antes de que se desarrollen los patrones del habla, más o menos a los 2 años de edad.
- Reparar el paladar blando sólo en el momento de la reparación del labio, dejar el paladar duro abierto para su posterior cierre y utilizar durante este tiempo una placa de acrílico.
Tratamiento de las hendiduras en la infancia
Problemas del habla y el lenguaje
Los niños con hendiduras y otras malformaciones craneofaciales presentan un riesgo mayor de padecer dificultades en el habla y el lenguaje, por lo que se requieren evaluaciones regulares que controlen el habla y el proceso de adquisición del lenguaje para poder tomar decisiones quirúrgicas y proporcionar intervenciones terapéuticas.
Durante la infancia, se debe emplear el tiempo y atención suficientes para asegurarse de que la audición es óptima para el desarrollo del lenguaje y el habla. La otitis media es bastante común entre los niños con paladar hendido y algunos pueden desarrollar también pérdidas neurosensoriales, por tanto, debe llevarse a cabo un diagnóstico diferencial con cualquier problema con respecto al habla y al lenguaje que permita aplicar el tratamiento más apropiado.
Las posibles causas de los problemas de comunicación en este grupo incluyen:
- Retraso en el desarrollo.
- Problemas de audición.
- Fístula oronasal.
- Maloclusión dental.
- Insuficiencia velofaríngea (IVF).
Faringoplastia
Los niños con hendiduras presentan un riesgo mayor de padecer hipernasalidad y escape de aire por la nariz durante el discurso, así, la valoración del logopeda para la producción del habla resulta crítica en la identificación y tratamiento de este problema. Esta valoración puede implicar pruebas clínicas simples, como la prueba de empañamiento del espejo o medidas más concretas de la función velofaríngea durante la conversación tales como la nasometría, la nasoendoscopia o la videofluoroscopia. Estos procedimientos instrumentales ayudan al equipo de paladar hendido a planificar la cirugía para mejorar el cierre velofaríngeo.
- Si se identifica una IVF considerable, se suele recurrir a la cirugía. Se puede conseguir el estrechamiento velofaríngeo mediante el uso de un colgajo faríngeo o una faringoplastia del esfínter. También se puede realizar alargando el paladar mediante la colocación de nuevo del velo con el uso de técnicas como la veloplastia intravelar o bien una zetaplastia de Furlow. Por otro lado, los defectos menores del esfínter velofaríngeo se pueden mejorar con el aumento del grosor de la pared faríngea posterior y/o del velo del paladar. La valoración y la corrección quirúrgica de la IVF deberían realizarse de manera ideal antes de los 6 años de edad y suele seguirse de un período de logopedia basada en varios principios establecidos. Aunque puede esperarse que la cirugía (estrechamiento velofaríngeo y cierre de las fístulas palatinas) mejore los obstáculos estructurales que dificultan el desarrollo normal del habla, se precisa asimismo un tratamiento de logopedia postoperatoria para corregir los malos hábitos de dicción que se han desarrollado a causa de la malformación estructural.
En ocasiones no se puede realizar la corrección quirúrgica de la IVF y lo indicado es colocar un obturador palatino o un bulbo del habla para poder reducir el espacio velofaríngeo lo suficiente para un desarrollo normal del habla.
Cuidado dental general
- Tanto el cuidado preventivo como el terapéutico resultan esenciales durante la infancia para minimizar la morbilidad debido a la pérdida de dientes.
- Instrucciones de higiene oral.
- Medidas profilácticas para prevenir el desarrollo de caries dental y enfermedad periodontal.
- Tratamiento restaurador para reparar dientes cariados o malformados.
Ortodoncia
En general, las hendiduras aisladas del labio y el paladar blando no suponen ninguna deformidad dental, si bien en el último caso se puede producir un retraso en el crecimiento del maxilar y una relación de clase III esquelética como consecuencia de la cicatriz posquirúrgica. Si existe una implicación del paladar duro, aumenta la probabilidad de retraso de crecimiento y constricción maxilar en los segmentos bucales que se asocian a una mordida cruzada bucal.
Las hendiduras labiales y palatinas completas pueden requerir un tratamiento ortodóncico extenso que se debe realizar, en algunos casos, poco después del nacimiento y hasta la madurez física.
Con frecuencia, la primera referencia al ortodoncista se hace a los 8 años de edad, a menos que se haya visto al niño en la etapa de bebé para la ortopedia prequirúrgica, en cuyo caso se le puede examinar tomando los datos dentales pediátricos como referencia. El paciente se remitirá más temprano al ortodoncista en ciertos casos en los que se presente mordida cruzada de un incisivo u otros problemas de relación entre los incisivos, alrededor de los 7 años de edad, para la corrección de dichos problemas; sin embargo, en la mayoría de los casos, el trata miento simple que se aplica se desarrolla en el ámbito del cuidado dental pediátrico normal (expansión palatina). El tratamiento ortodóncico en su caso puede dividirse en tres etapas.
El tratamiento en la dentición mixta
El tratamiento puede implicar (fig. 12.6):
- Tratamiento interceptivo, como la alineación mínima de los dientes para facilitar la alineación anterior.
- Expansión palatina previa al injerto óseo alveolar, que puede significar un tratamiento bastante corto con aparatología fija para obtener la forma óptima de la arcada o mejorar el acceso para la cirugía y que comienza unos 12 meses antes de cualquier injerto óseo alveolar. En general, el injerto se coloca cuando el lado de la hendidura del canino permanente muestra entre uno y dos tercios de desarrollo radicular (fig. 12.7). No obstante, el aparato se mantiene durante los 4-6 meses posteriores al injerto para proporcionar estabilidad y transcurrido este tiempo puede sustituirse por un retenedor pasivo.
- Aparatos ortopédicos dentofaciales para niños con un desarrollo mandibular ostensiblemente anómalo.
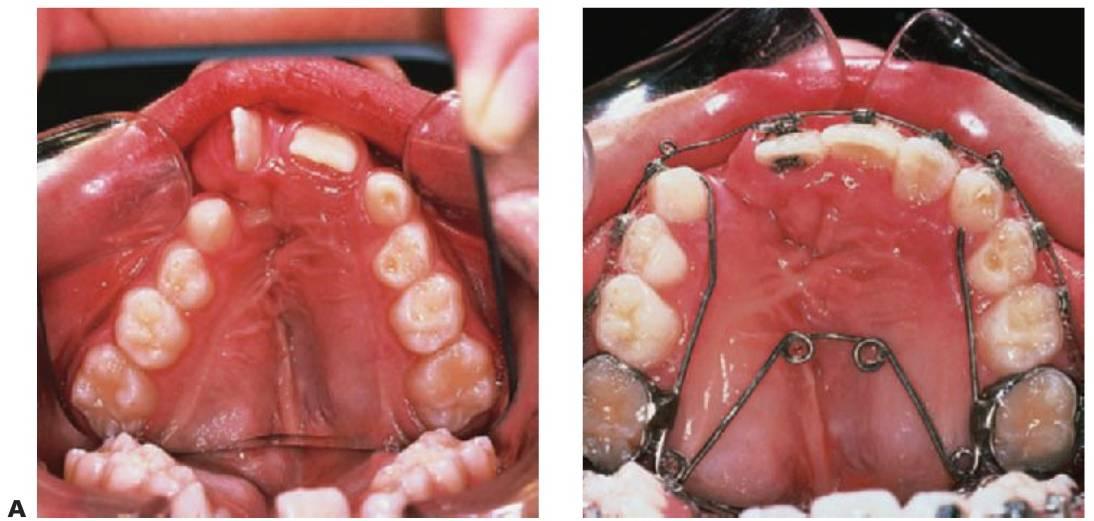

Injerto óseo alveolar secundario
El injerto óseo debería programarse de forma que preceda a la erupción del canino permanente en el lado de hendidura, lo que suele producirse aproximadamente a los 11 años de edad. El objetivo del injerto óseo es (fig. 12.7):
- Restaurar el contorno óseo alveolar.
- Estabilizar la expansión maxilar.
- Proporcionar una matriz a través de la cual puedan erupcionar los dientes, sobre todo los caninos.
- Permitir a los dientes tener un periodonto sano.
Aunque algunos centros aboguen por el injerto óseo del defecto alveolar maxilar en el momento de la reparación labial principal, la mayoría de los equipos lo realizan como un procedimiento secundario o «temprano», previo a la erupción del incisivo lateral permanente, o más adelante, previo a la erupción del canino permanente. Se pretende así que estos dientes erupcionen derechos y poder consolidar el injerto óseo.
Cirugía
- Expansión palatina prequirúrgica (en caso necesario) con aparatos fijos como un quad hélix (fig. 12.6B).
- La preparación del área receptora se realiza mediante la extracción de los dientes temporales retenidos varias semanas antes de la cirugía.
- En general, el injerto óseo suele ser hueso corticoesponjoso autólogo de cresta ilíaca pero se puede obtener de la sínfisis mandibular, de la tibia, de las costillas o de la bóveda craneal.
- El procedimiento, que puede incluir la revisión de labio y/o la reparación de paladar (en caso necesario) cerrará definitivamente cualquier fístula remanente.
La experiencia clínica ha demostrado que la programación de la operación, la salud gingival preoperatoria y el tratamiento exhaustivo del tejido y del injerto durante el procedimiento quirúrgico desempeñan un papel más importante en la determinación del éxito de la operación que la propia fuente anatómica del injerto óseo (Samman y cois., 1994).
Tratamiento de la hendidura en la adolescencia y la madurez temprana
Ortodoncia
Corrección de toda la dentición permanente
Una vez erupcionada toda la dentición permanente (excepto los terceros molares), tiene lugar la alineación y la interdigitación finales de los dientes. En la dentición mixta sólo se realiza lo mínimo del tratamiento ortodóncico activo y la mayor parte del mismo se llevará a cabo en el menor tiempo posible una vez haya erupcionado toda la dentición permanente.
- A los 12-16 años de edad, antes del comienzo del tratamiento con aparatología fija en toda la arcada, se valora si el estado dental es el adecuado y si existe motivación para cooperar con el tratamiento ortodóncico.
- En el momento óptimo se llevan a cabo la expansión palatina rápida y/o el tratamiento ortodóncico con aparato fijo. En ocasiones está indicada la extracción electiva de dientes por motivos ortodóncicos.
- Cuando existe una displasia esquelética considerable puede resultar necesario practicar una ortodoncia adicional junto con la cirugía ortognática.
- Tratamiento ortodóncico definitivo una vez finalizado el crecimiento esquelético activo.
- Ortodoncia prequirúrgica y posquirúrgica junto con cirugía ortognática.
Cirugía ortognática
Si se manifiesta una discrepancia esquelética maxilar/mandibular en el momento de la madurez física, puede requerirse una osteotomía y realizar al mismo tiempo, si fuera necesario, alguna otra revisión del tejido blando.
- Se puede realizar una osteotomía Le Fort con modificación para corregir la oclusión y el aspecto facial (Tideman y cois., 1980).
- Las deformidades esqueléticas más graves requieren un procedimiento en fases que engloba un Le Fort II y con posterioridad un Le Fort I. Asimismo, se suele emplear con frecuencia un procedimiento mandibular adicional.
Cuando se remite tarde a un paciente y no se ha beneficiado de la ventaja del injerto óseo en el momento óptimo, se pueden combinar las osteotomías con el injerto óseo alveolar como un procedimiento de una sola etapa. En los casos necesarios y como etapa quirúrgica final, se debería realizar una rinoplastia estética y una queiloplastia. En ciertos casos suele suceder que la revisión funcional del labio y la nariz se combina con un injerto óseo alveolar en una etapa más temprana para reducir el impacto de la deformidad estética en el niño en crecimiento y aprovechar el crecimiento potencial remanente del tercio medio facial.
Todos los procedimientos antes indicados son sólo algunos de los muchos que se precisan para un paciente con labio leporino y paladar hendido, y resulta determinante la adquisición de las cualidades clínicas pertinentes para tratar a los niños afectados y poder practicarlas con regularidad si se pretende proporcionar un cuidado de alta calidad.
Importancia del cuidado dental en el tratamiento general
Los niños que presentan hendiduras requieren un cuidado ¡nterdisciplinario extenso en la fase temprana de su vida, y se debe mantener el estándar más elevado posible en cuanto a salud oral ya que la presencia de una enfermedad dental compromete de forma grave tanto el éxito quirúrgico como el ortodóncico. Por tanto, en este campo se enfatiza el papel específico de los odontopediatras ya que son los coordinadores activos del cuidado multidisciplinario. Tanto él como sus colegas deben revisar al niño con labio leporino y paladar hendido al menos cada 6 meses.
Consulta inicial
Exploración del niño
Se explora al niño y se registran tanto el tipo de hendidura como otras deformidades que pueda presentar y su relación con las hendiduras labiales, alveolares y palatinas (es decir, forma de la arcada, etc.), con la anotación de cualquier colapso de segmentos, distorsión del premaxilar, etc. Se realiza una identificación de los dientes que hayan erupcionado, así como los dientes natales o neonatales que puedan aparecer en la hendidura o en otras zonas.
Entrevista con los padres
Si los padres no estuvieran presentes durante la exploración del niño, se debe mantener una conversación aparte con ellos. La entrevista con los padres supone uno de los aspectos básicos de la consulta inicial.
El tono de la conversación con los padres en esta consulta debería mostrar un carácter relajado e informativo, con el objetivo de «dar a conocer» al equipo odontológico a modo de preparativo para consultas posteriores. Siempre debe recordarse que el impacto emocional de la anomalía facial del pequeño en la madre, el padre y la familia en general puede mermar su receptividad en cuanto a los consejos en esta primera visita y puede que olviden mucha de la información que se les proporciona. Durante esta entrevista se les debe explicar:
- Los aspectos odontológicos del proceso de las hendiduras.
- El curso probable del tratamiento odontológico y la intervención de los diferentes especialistas, como odontólogos restauradores, radiólogos, ortodoncistas e incluso más adelante, cirujanos orofaciales.
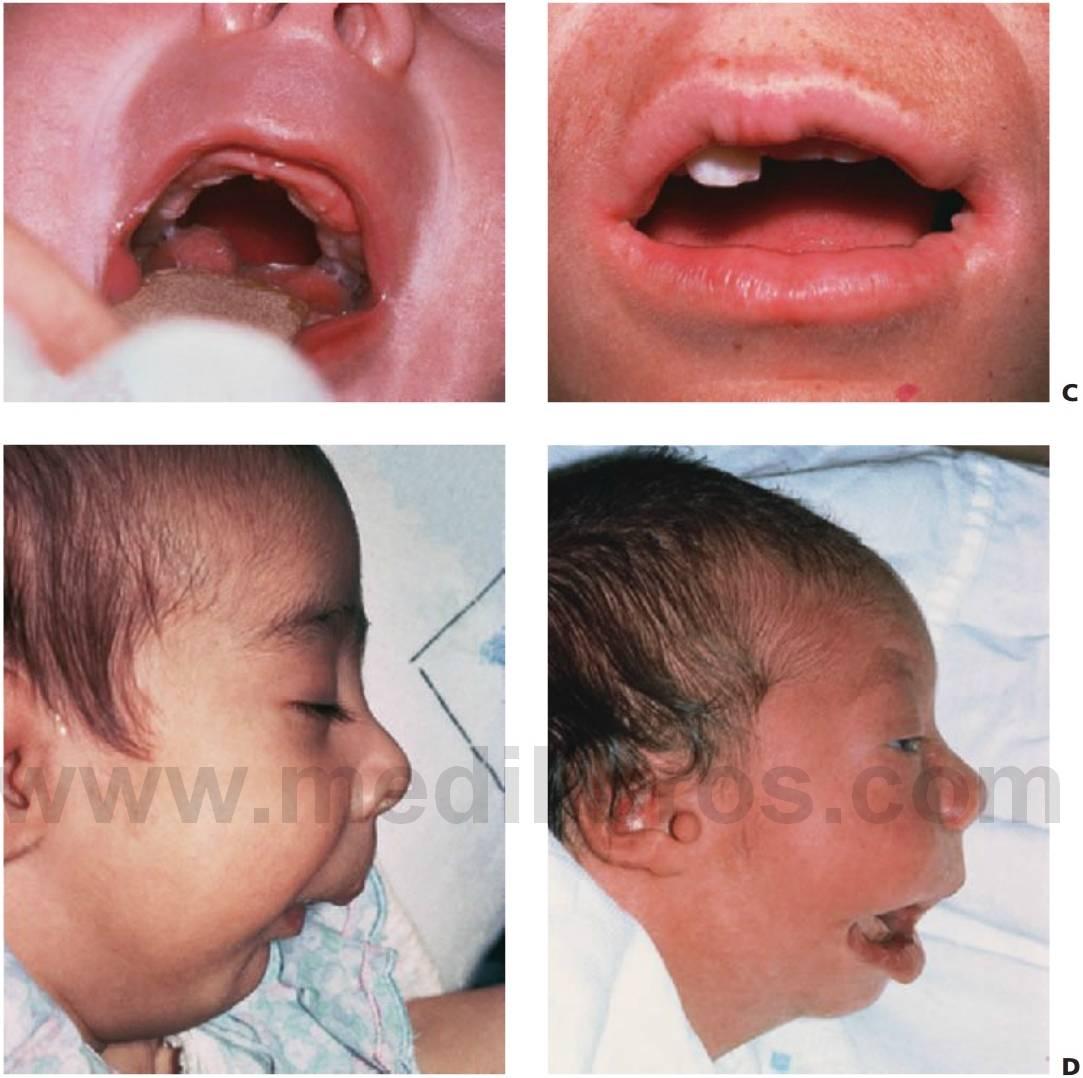
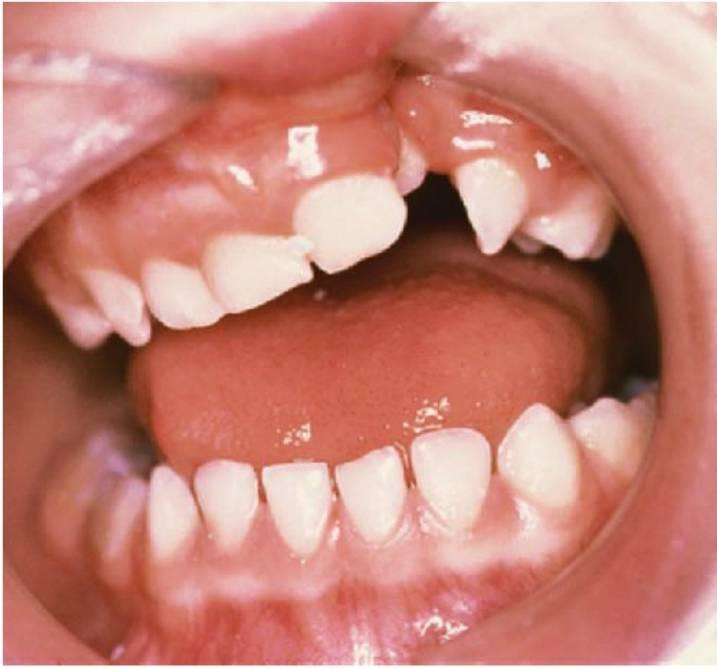
- La probabilidad de que falte el diente normal en la zona de la hendidura y de que existan en su lugar uno o más dientes supernumerarios en esa zona (fig. 12.8).
- La probabilidad de que se produzcan anomalías morfológicas de coronas y raíces e hipoplasia de esmalte en los incisivos y caninos adyacentes a la hendidura; se les debe tranquilizar y explicar que el tratamiento de estas anomalías resulta bastante sencillo si se emprende al poco tiempo de su aparición.
- La importancia esencial de una correcta asistencia preventiva y de las visitas periódicas al odontólogo.
Casi siempre deberán repetirse en muchas consultas posteriores (durante los años que dure el tratamiento) la información y los consejos iniciales. Muchas clínicas especializadas en este tipo de lesiones editan manuales específicos para los padres que resultan de bastante utilidad.
Historia médica
En estos casos se debe contar con una historia médica completa. Muchas hendiduras son sólo uno de los componente de entre más de 300 «síndromes de hendidura» (fig. 12.9) y suele suceder que se presenten otras malformaciones congénitas junto con la hendidura misma (ej. una cardiopatía congénita).
Registros odontológicos
- Se deben tomar fotografías en todas las revisiones importantes.
- Se deberían tomar impresiones dentales de forma periódica.
- Una radiografía panorámica inicial a los 5-6 años de edad (o antes, si existe o se sospecha una anomalía) resulta útil y también radiografías de aletas de mordida para comprobar las caries dentales.
- Se deben tomar modelos de estudio, radiografías panorámicas y radiografías cefalométricas laterales de todos los niños a los 8-9 años de edad.
Papel del odontopediatra
El odontopediatra tiene entre sus cometidos el de coordinador. Entre los 12 y 18 meses de edad, el niño debería ser observado por el odontopediatra a intervalos regulares que no superen los 12 meses. En Australia se lleva a cabo un procedimiento por el que el niño se apunta en el Programa de Paladar Hendido durante su primera visita; este programa establece la concesión de ayudas gubernamentales para costear el tratamiento ortodóncico, quirúrgico y parte del tratamiento dental general de estos niños. Asimismo, en varios países se han establecido grupos de ayuda a los padres y una de las tareas del facultativo es facilitar el contacto con estas organizaciones lo antes posible.
Primera visita de seguimiento
- Se efectúa una ficha dental que incluya un registro del momento de la erupción del primer diente.
- Se debe controlar el crecimiento corporal y registrar la estatura y el peso en una tabla de crecimiento. (Se pueden extraer los detalles del libro de registro sanitario del niño).
Estas visitas son fundamentales para un control general del crecimiento y el desarrollo así como para un seguimiento de la anomalía dental. En ellas también se deben actualizar las fotografías, los modelos de estudio y los controles radiográficos. Por lo general, el odontopediatra coordinará todos los aspectos de la asistencia odontológica con los de las otras especialidades.
Atención odontológica preventiva
La asistencia preventiva es primordial para esta clase de pacientes y debe incluir todos los medios conocidos, entre los que se destacan:
- Cepillado dental.
- Aplicación tópica de fluoruros en casa.
- Sellado de fisuras en dientes temporales y permanentes.
- Enseñanza de técnicas de higiene oral.
- Asesoramiento dietético al niño y a los padres por parte del odontopediatra (o por el dietista en caso necesario).
La prevención de la caries dental y la enfermedad periodontal facilitará el tratamiento ortodóncico definitivo, ya que reducirán el número de visitas desagradables para el tratamiento de la primera infancia. En estos pacientes, la motivación tiene una importancia determinante para el tratamiento ortodóncico posterior y debe valorarse desde el principio y potenciar en las visitas preventivas durante la infancia para asegurar el cumplimiento por parte del paciente.
Cuidado dental del odontólogo general
El odontólogo desempeña un papel preponderante. Los niños con anomalías craneofaciales presentan unos índices correlativamente mayores de enfermedades dentales, que pueden prevenirse y que influyen en el pronóstico y evolución del tratamiento posterior. En la medida de lo posible, el niño debe acudir a un odontólogo general cada 6 meses para someterse a un tratamiento preventivo, recibir consejos dietéticos y controlar sus técnicas de higiene oral, así como para recibir el tratamiento restaurador rutinario si fuera necesario.
Además, los padres deben «acordar» ir al dentista local con regularidad. Una de sus funciones primordiales consiste en establecer contacto de inmediato con el equipo o con el cirujano especialista en paladar hendido y mantener una relación fluida.
Extracciones dentales y cirugía oral menor
- Salvo en caso de urgencia, el odontólogo general no debería proceder a la extracción dental en estos niños sin consultar y ponerse de acuerdo con el odontopediatra o el ortodoncista.
- Se deben conservar los molares temporales mediante una pulpotomía o mantener el espacio tras la extracción si así lo recomienda el odontopediatra.
- Los dientes supernumerarios erupcionados se deben conservar hasta los 6-7 años de edad, salvo que no exista posibilidad de limpiarlos, sufran lesiones cariosas progresivas o produzcan inflamaciones mucosas o gingivales.
En caso de extracción, debería llevarse a cabo en un hospital mediante anestesia local o general. Si se utiliza anestesia general para el tratamiento restaurador u otros propósitos o bien para extraer los dientes supernumerarios superficiales u obstaculizantes que no hayan erupcionado, se debe discutir en cualquier caso antes con el odontopediatra coordinador. Si se ha planificado colocar un injerto óseo en la hendidura alveolar, puede requerirse conservar los dientes temporales adyacentes a la zona de injerto, operación que realizada 3-4 semanas antes del procedimiento de injerto, asegura no comprometer la cicatrización del colgajo mucoperióstico que pueda dejar un defecto en la zona en la que se ha extraído el diente. Si el comportamiento del niño dificulta la extracción del diente antes del injerto, el diente será extraído por el cirujano plástico o maxilofacial en el momento de colocar el injerto óseo.
Anomalías dentales
Las anomalías dentales se presentan con frecuencia en niños que tienen hendiduras orofaciales. El diente más afectado suele ser el incisivo lateral maxilar del lado de la hendidura y se debe en parte a la disrupción de la lámina dental. Las anomalías pueden incluir:
- Agenesia de dientes.
- Dientes supernumerarios.
- Agenesia y dientes supernumerarios concurrentes en el interior o adyacentes a la hendidura.
- Trastornos de morfogénesis (tamaño y forma).
- Los dientes supernumerarios pueden surgir en el segmento medial o distal y con mucha menor frecuencia en ambos segmentos (fig. 12.8).
La restauración estética de dientes anteriores malformados y la hendidura alveolar
El aspecto de los dientes debería mejorarse de forma temprana en estos niños que han desarrollado una baja autoestima.
- Pueden realizarse restauraciones de resina composite en los incisivos permanentes hipoplásicos o anómalos en el plano morfológico adyacentes a la/s hendidura/s poco después de su erupción. Sin embargo, las coronas o carillas unidas al esmalte deberían esperar hasta el final de la erupción pasiva y del establecimiento del margen gingival en la unión amelocementaria.
- Como medida provisional y en los casos adecuados, se puede colocar un puente de Maryland con grabado ácido, lo que supone una alternativa superior a una prótesis parcial removible. Un implante osteointegrado se considera la última opción de trata miento cuando el espacio no se puede cerrar de forma ortodóncica. También el habla se puede mejorar mediante el uso de prótesis fijas.