P28. Nutrición
Alimentación de un paciente dependiente
Puede requerirse a la enfermera para alimentar a un paciente dependiente con el fin de mantener la nutrición adecuada en:
- Una persona que no puede utilizar sus extremidades superiores a causa de parálisis o alguna enfermedad grave.
- Un paciente que ha perdido la coordinación de la extremidad superior a consecuencia de una enfermedad física o mental.
- Un paciente que ha perdido recientemente su capacidad visual.
- Un paciente con una lesión peribucal.
Equipo y material
- Utensilios para alimentación, como tenedor, cuchillo, cuchara, taza para beber o con una pajita angulada.
- Un paño, una servilleta desechable o papel desechable.
- Los alimentos que haya pedido el paciente.
- Carrito o bandeja para el equipo y material.
- Recipiente para los materiales desechables que se hayan utilizado.
Directrices y propósito de este procedimiento de enfermería
En el hospital o en el hogar este procedimiento lo llevan a cabo los familiares o cuidadores del paciente.
- Explicar el procedimiento de enfermería al paciente para obtener su consentimiento y cooperación.
- Reunir y prepararse el material para garantizar que todo el equipo esté disponible y listo para utilizarse.
- Ayudar al paciente a adoptar una posición cómoda para facilitar el acceso de la enfermera al paciente y también para que éste pueda mantener su posición durante el procedimiento.
- Observar al paciente durante toda esta actividad y advertir cualquier signo de ansiedad.
- Lavarse las manos y ponerse un delantal con fines de higiene general y para reducir el riesgo de infecciones cruzadas.
- Para la satisfacción y el disfrute del paciente, el alimento que no haya consumido se mantiene a una temperatura adecuada.
- Recordar al paciente el menú que ordenó como preparación psicológica para el consumo del alimento.
- Cuando es posible, la enfermera se sentará mientras alimenta al paciente con el fin de que ésta sea una ocasión social agradable.
- Preguntar al paciente qué alimento desea consumir primero, proporcionándole así cierto control sobre la actividad.
- Ofrecer el alimento a los pacientes con la rapidez que ellos determinen, ya que apurarlos mientras comen puede desencadenar náuseas o vómitos.
- Para evitar náuseas o atragantamiento, colocar la cuchara o el tenedor exactamente en la boca del paciente.
- Ofrecer sorbos de líquido durante la comida para facilitar la masticación y deglución de la comida.
- Suspender la alimentación cuando lo pida el paciente con el fin de evitar una sensación de distensión y de llenado excesivo.
- Ayudar al paciente en los cuidados bucales después de comer, ya que esto fomentará la higiene bucodental y reducirá la frecuencia de caries dental.
- Procurar que el paciente se sienta lo más cómodo posible y mantener así la calidad de este procedimiento de enfermería.
- Desechar con seguridad el equipo para reducir cualquier riesgo sanitario.
- Documentar de forma apropiada el procedimiento de enfermería, vigilar los efectos secundarios y comunicar de inmediato cualquier dato anormal, proporcionando así un registro escrito y ayudando a la implementación de alguna acción que sea necesaria en caso de que se observe alguna anomalía o una reacción adversa al procedimiento.
Al llevar a cabo este procedimiento, las enfermeras son responsables de sus acciones, de la calidad de la atención que brindan y del mantenimiento de los recursos de acuerdo con el Código de conducta profesional: normas de conducta, desempeño y ética y las Directrices para registros y mantenimiento de registros.
Educación del paciente
Se recomienda un aporte alimenticio saludable y la enfermera deberá explicar al paciente y sus cuidadores los beneficios de la dieta. La enfermera proporcionará información y formación sobre los componentes de cualquier dieta especial que necesite el paciente.
La enfermera también debe brindar información relacionada con el mantenimiento de una salud bucal adecuada.
Alimentación por sonda
Este apartado consta de dos secciones:
- Alimentación a través de una sonda nasogástrica mediante un bolo intermitente o alimentación enteral continua.
- Alimentación a través de una sonda de gastrostomía/yeyunostomía.
Indicaciones y fundamentos de la alimentación por sonda
La alimentación por sonda es la introducción del aporte nutricional diario, en forma de líquido, directamente en el estómago o el intestino delgado de un paciente por medio de una sonda. La sonda puede insertarse por la fosa nasal y dirigirse hacia el estómago, o bien introducirse directamente en el estómago o el intestino delgado a través de una incisión quirúrgica realizada en la pared abdominal.
La alimentación por sonda se lleva a cabo para mantener la nutrición adecuada en las siguientes circunstancias:
- Obstrucción del esófago; por ejemplo, a causa de una neoplasia.
- Pérdida del reflejo de deglución.
- Fístula esofágica.
- Preparación preoperatoria de pacientes desnutridos.
- Durante la radioterapia.
- En el período postoperatorio en pacientes que se han sometido a algunos tipos de cirugía maxilofacial o esofágica.
- Algunos pacientes con pérdida del conocimiento.
- Personas con quemaduras graves.
La alimentación por sonda se puede administrar de diversas maneras: a través de una sonda delgada con su propio equipo de administración y depósito para el alimento o canalizarse a través de una bomba de infusión. Los alimentos también pueden introducirse a través de una sonda de retención automática como una sonda de Foley o una sonda de gastrostomía endoscópica percutánea (PEG) a través de un orificio quirúrgico en la pared abdominal que comunica con el estómago, el duodeno o el yeyuno. El alimento líquido suele adquirirse ya preparado, lo cual reduce considerablemente la posibilidad de infecciones relacionadas con los cuidados.
Alimentación a través de una sonda nasogástrica mediante un bolo intermitente o alimentación enteral continua
Equipo y material
- Sonda para alimentación e introductor.
- Lubricante; por ejemplo, agua fría o gel.
- Cinta hipoalergénica.
- Recipiente con el alimento preparado.
- Equipo de administración para la alimentación por sonda.
- Soporte para la infusión intravenosa.
- Bomba a gravedad o volumétrica si es necesario.
- Agua.
- Jeringa (50 ml).
- Tarro farmacéutico, jeringa y tiras indicadoras de pH.
- Estetoscopio.
- Recipiente para materiales desechables que se hayan utilizado.
La segunda jeringa deberá ser de un tamaño de 10 ml si se está utilizando la sonda de calibre fino o una jeringa para la punta de la sonda de 50 ml en caso de usarse una sonda de tipo Ryles.
Directrices y propósito de este procedimiento de enfermería
- Explicar el procedimiento de enfermería al paciente para obtener su consentimiento y cooperación.
- Reunir y preparar el equipo para que el procedimiento sea eficiente.
- Ayudar al paciente a adoptar una posición cómoda, idealmente sentado y erguido pero, por lo demás, a un ángulo de 30 a 45°.
- Observar al paciente durante toda esa actividad para identificar cualquier signo de malestar o ansiedad.
- Insertar la sonda de alimentación según lo descrito en «Aspiración gástrica» y luego se retira el introductor o se ayuda al médico capacitado si lo necesita.
- Antes de iniciar la alimentación, es necesario hacer una radiografía para confirmar la posición correcta de la sonda, ya que su luz es muy estrecha y no permite que se lleven a cabo las pruebas habituales. Si se utilizó una sonda de tipo Ryles, se puede verificar la posición correcta de la sonda irrigándola con 20 ml de aire para comprobar que está despejada. Enseguida se aspira una pequeña cantidad de contenido gástrico y se coloca en el tarro farmacéutico. Después, la tira sensible al pH puede sumergirse en éste. Un pH de 3 o menos indica contenido gástrico.
- Adaptar la botella o la bolsa con el alimento preparado al soporte para el equipo de infusión.
- Adaptar el equipo de administración a la bolsa utilizando una técnica aséptica y dejar pasar el alimento al extremo del equipo de administración antes de conectar a la sonda de alimentación para introducir la mínima cantidad de aire posible en el estómago del paciente.
- Ajustar la velocidad de flujo según sea necesario o conectar a la bomba apropiada y confirmar la velocidad del flujo según lo indicado, de manera que el estómago del paciente no se distienda en exceso ni produzca sensación de náuseas.
- Cuando la alimentación con bolo intermitente es el método elegido, introducir un poco de agua desde el extremo del alimento para despejar la sonda.
- Confirmar que el paciente se sienta lo más cómodo posible manteniendo así la calidad de este procedimiento.
- Registrar apropiadamente el tiempo de inicio de alimentación y la cantidad y el tipo de alimento que se administró, vigilar los efectos secundarios y comunicar de inmediato cualquier dato fuera de lo normal, proporcionando un registro escrito y ayudando a que se implemente cualquier acción que sea necesaria en caso de que surja alguna anomalía o alguna reacción adversa al procedimiento.
Al llevar a cabo este procedimiento, las enfermeras son responsables de sus acciones, de la calidad de la atención que brindan y del mantenimiento de los registros de acuerdo con el Código de conducta profesional: normas de conducta, desempeño y ética y conforme a las Directrices para registros y mantenimiento de registros.
Las sondas de calibre reducido para la alimentación continua se fabrican con silicona o poliuretano y tienen un diámetro que fluctúa entre 1 y 3 mm. Son más cómodas para el paciente que la sonda de calibre ancho y tienen menos posibilidades de producir ulceración, inflamación, estenosis, hemorragia y erosión de la mucosa. Sin embargo, se obstruyen con más facilidad y es casi imposible despejarlas mediante aspiración.
Alimentación a través de una sonda de gastrostomía/yeyunostomía
Equipo y material
- Agua.
- Jeringa.
- Alimento preparado en su recipiente.
- Equipo para la administración de alimento por sonda.
- Bomba para la alimentación por sonda si es necesario.
- Soporte para el equipo de infusión intravenosa si es necesario.
- Recipiente para los materiales desechables que se hayan utilizado.
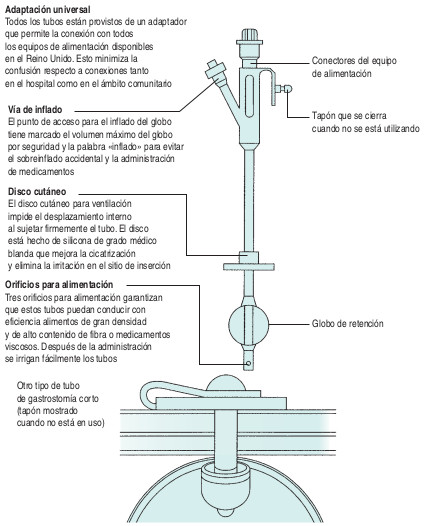
Directrices y propósito de este procedimiento de Enfermería
- Explicar el procedimiento de enfermería al paciente para obtener su consentimiento y cooperación. Alentar a los pacientes a que sean colaboradores activos en sus cuidados.
- Ayudar al paciente a adoptar una posición adecuada (ej. recostado), para facilitar el acceso al sitio de gastrostomía y disminuir el riesgo de una acodadura en la sonda. En condiciones ideales el paciente no debe tumbarse, ya que esto aumenta el riesgo de reflujo y aspiración.
- Observar al paciente durante toda esta actividad para detectar cualquier dato de malestar o ansiedad.
- Reunir y preparar el equipo para que el procedimiento sea eficiente.
- Insertar el equipo de administración en el frasco de alimentación de una manera aséptica para evitar la infección.
- Dejar pasar el alimento a través del equipo con el fin de expulsar todo el aire, ya que el aire excesivo que se introduce en el estómago puede ocasionar dolor y distensión.
- El tapón de plástico en el extremo del equipo de administración se mantendrá colocado este tiempo para prevenir infecciones.
- Irrigar la sonda con unos 10 a 50 ml de agua a través de una jeringa para asegurarse de que el tubo sea permeable.
- Insertar el equipo de administración en el tubo (a través de la bomba si se utiliza).
- Iniciar el flujo activando la bomba o ajustando el equipo de administración.
- Desconectar el equipo de infusión cuando se haya administrado todo el alimento.
- Irrigar el tubo con agua para despejar la sonda.
- Procurar que el paciente se sienta lo más cómodo posible, manteniendo así la calidad de este procedimiento.
- Desechar con seguridad el equipo para reducir cualquier riesgo sanitario.
- Registrar apropiadamente el tiempo, la cantidad y el tipo de alimento que se administre, vigilar los efectos secundarios y comunicar de inmediato cualquier dato anormal, proporcionando un registro por escrito y ayudando a la implementación de cualquier acción que sea necesaria en caso de que se advierta una anomalía o una reacción adversa al procedimiento.
Al llevar a cabo este procedimiento, las enfermeras son responsables de sus acciones, de la calidad de la asistencia que brindan y del mantenimiento de los registros de acuerdo con el Código de conducta profesional: normas de conducta, desempeño y ética y conforme a las Directrices para registros y mantenimiento de registros.
Educación del paciente/cuidador
Una explicación clara de la necesidad de este tipo de alimentación ayudará a lograr la cooperación del paciente. Si él mismo es quien se está administrando los alimentos, es necesario señalar la importancia de las medidas higiénicas. El tipo de alimentación también debe acordarse con el paciente.
Nutrición parenteral
La nutrición parenteral es la infusión intravenosa de nutrientes esenciales en pacientes que no pueden mantener una ingestión adecuada de nutrientes por vía oral o nasogástrica. Puede estar indicada en todo paciente que no pueda ingerir, digerir o absorber alimentos por vía oral o intestinal en cantidad suficiente, por ejemplo:
- Pacientes que se han sometido a una intervención quirúrgica que implica resección importante del intestino, ya que tendrán una menor capacidad para digerir alimentos.
- Pacientes que tienen enfermedad inflamatoria difusa del tubo digestivo, ya que la inflamación intestinal disminuye la eficiencia del proceso digestivo.
- Personas con problemas de absorción deficiente, ya que, pese a una ingesta razonable, absorben una cantidad inadecuada de nutrientes para disponibilidad de las células.
- Los individuos con náuseas y vómitos graves; por ejemplo, después de quimioterapia antineoplásica. En estos casos disminuye el apetito y el alimento no se mantendrá en el estómago durante el tiempo suficiente para que ocurra la digestión.
«Nutrición parenteral» es el término que se utiliza cuando los nutrientes necesarios se administran mediante un catéter venoso central. Sin embargo, se ha demostrado que es posible administrar mediante una infusión algunas soluciones de nutrición parenteral utilizando una vía de acceso a través de una vena periférica. La nutrición parenteral también se administra como un complemento a la nutrición nasogástrica y oral.
Descripción del procedimiento
En condiciones ideales, este procedimiento se realizará en el quirófano. Si se lleva a cabo en la planta, se realizará en la sala de tratamiento.
La inserción del catéter intravenoso para la infusión de nutrición parenteral suele llevarla a cabo un médico aplicando una técnica aséptica. Sin embargo, en la actualidad algunas enfermeras específicamente formadas y capacitadas están realizando este procedimiento en unidades especializadas. Se debe usar gorro y mascarilla quirúrgica. Después de lavarse las manos, el médico se coloca una bata quirúrgica y guantes y prepara el equipo estéril en una bandeja, manteniendo la asepsia. Una vez que el paciente se encuentra en la posición correcta, se colocan los paños estériles en el campo quirúrgico. Se puede administrar un anestésico local. Limpiar la zona de la piel del sitio de acceso antes de insertar un catéter intravenoso a través de la vena subclavia o la yugular interna para que la punta del catéter quede alojada en la vena cava superior. Establecer el flujo de líquido de infusión ordenado y fijar con puntos en su posición el extremo distal del catéter. Cubrir la zona de acceso con un apósito estéril.
La concentración de los nutrientes irrita los vasos periféricos y podría lesionar las venas periféricas. El líquido de infusión entra en la circulación a la altura de la vena cava superior, es diluido rápidamente por el volumen de sangre que entra en el corazón y rápidamente se distribuye por toda la circulación, lo que disminuye cualquier problema de irritación de los vasos afectados.
La posición del paciente es importante durante este procedimiento y depende del sitio de entrada que se elija para el cateterismo. Hay tres sitios principales de acceso.
Vena subclavia
El paciente se coloca en posición supina sin almohada, con el cuello extendido. La cabecera de la cama se desciende 10°.
Vena yugular interna
El paciente se coloca en posición supina sin almohada y se le extiende el cuello. Se le gira la cabeza en dirección opuesta al sitio de acceso y se sostiene bien en esta posición.
La cabecera de la cama se desciende 10°. Esta posición es importante para evitar que se produzca un émbolo gaseoso.
Vena cefálica mediana
El paciente se pone en posición supina. El brazo seleccionado se extiende con la palma hacia arriba y el codo sostenido. A medida que avanza la tecnología, cada vez se utilizan más catéteres centrales de inserción periférica, que se introducen a través de la vena cefálica o la basílica.
Equipo y material
El mismo que para la infusión intravenosa.
Equipo y material adicional
- Gorro quirúrgico y mascarilla.
- Bata estéril.
- Guantes estériles.
- Paquete estéril para intervenciones menores o paños estériles y compresas.
- Protección impermeable para la cama.
- Solución a base de alcohol para la limpieza de la piel.
- El líquido de infusión indicado para la nutrición parenteral.
- Un catéter estéril apropiado dependiendo del sitio de entrada que se utilice; por ejemplo, un catéter de Hickman o un catéter de doble o de triple luz.
- Agujas estériles y suturas de seda negras.
- Equipo de control electrocardiográfico si es necesario.
- Bomba de infusión volumétrica.
- Cartucho para purgar la bomba de infusión o un equipo de infusión especializado.
- Bolsa oscura para evitar que llegue la luz al líquido de infusión preparado.
Líquido de infusión para la nutrición parenteral
Lo pautará el médico para cada período de 24 h teniendo en cuenta las necesidades nutricionales del paciente y la química sanguínea relacionada. Se utilizará una combinación de nutrientes para lograr un aporte equilibrado y se incluirán en la receta vitaminas y oligoelementos.
Las bolsas de infusión se adquieren ya preparadas de empresas farmacéuticas o preparadas por un servicio de farmacia del hospital con el equipo necesario; por ejemplo, flujo laminar para garantizar la esterilidad de líquido de infusión. Puede añadirse de forma individual todo lo necesario para la nutrición parenteral, lo que incluye vitaminas y oligoelementos. Esto reduce el riesgo de infección que pudiera ocurrir cuando se receta una infusión de varios líquidos diferentes en bolsas separadas; por tanto, se requieren para la infusión una serie de llaves o conectores «en Y».
Se puede prescribir una combinación de los siguientes líquidos intravenosos. Todos suelen estar disponibles en bolsas de 500 ml (consúltese la literatura farmacéutica actual y el cuadro básico de medicamentos):
- Hidratos de carbono; por ejemplo, dextrosa.
- Grasas; por ejemplo, intralipid.
- Proteínas; por ejemplo, Aminoplex, Vamin.
Se dispone de muchos productos y la elección depende de las necesidades del paciente y de los contratos farmacéuticos con cada autoridad sanitaria. Es posible que un médico tenga preferencia por algunos productos específicos. Diversas empresas farmacéuticas comerciales proporcionan infusión parenteral combinada ya preparada en bolsas para un período de 24 h.
Se puede añadir lo siguiente:
- Vitaminas. Algunas vitaminas se destruyen con la luz solar, de manera que si se añaden éstas a la infusión parenteral de 24 h, debe cubrirse el recipiente con una bolsa oscura para evitar la luz.
- Electrólitos; por ejemplo, potasio y fosfatos.
- Oligoelementos; por ejemplo, cinc y magnesio.
Catéter de Hickman
Se puede escoger un catéter intravenoso de Hickman para la infusión parenteral que es necesaria durante un período de semanas. Este catéter de Silastic radiopaco tiene un manguito de dacrón pequeño en forma de esponja en su extremo distal. El catéter se introduce en un túnel subcutáneo; el manguito ayuda a retener el catéter en su posición a medida que alrededor se forma tejido fibroso. Los pacientes pueden darse de alta con este catéter colocado y se vuelven eficientes en los autocuidados bajo la supervisión del equipo de asistencia primaria. Los pacientes necesitarán una capacitación considerable en la asistencia y el mantenimiento de la nutrición parenteral; la British Association for Enteral and Parenteral Nutrition recomienda que ésta se proporcione únicamente en centros especializados donde se dispone de un servicio multidisciplinario coordinado.
El catéter de Hickman también se utiliza para infusiones de medicamentos citotóxicos intravenosos que se recetan durante un período prolongado y que no son adecuados para una infusión periférica debido a sus propiedades irritantes.
Bombas de infusión volumétrica
La nutrición parenteral se administrará utilizando una bomba de infusión volumétrica continua. Esto asegura que se administre un flujo constante de nutrientes prescritos a una velocidad adecuada para el metabolismo del paciente. Si no se dispone de una bomba, se utilizará un equipo de venoclisis con bureta. Las bombas de infusión se purgan con un cartucho especial y se introducen en el circuito de infusión entre el equipo de venoclisis del líquido de infusión y del catéter de infusión. Hay instrucciones claras del fabricante para todas las bombas de infusión, las cuales se deberán tener en cuenta al ajustar las infusiones.
Las bombas de infusión se suelen ajustar para administrar cada hora una tasa de flujo de entre 1 y 999 ml por hora. Todas las bombas están provistas de sistemas de alarma que vigilan la obstrucción de los catéteres, burbujas de aire y el consumo total del líquido disponible. Los nuevos equipos tienen una pantalla digital que ofrece los detalles de la infusión y el sistema de alarma. Continuamente se está desarrollando nuevo equipo para la administración controlada de la infusión intravenosa. Hay diferentes tipos de bomba de infusión y de equipo de infusión para alimentación por gravedad disponible en el mercado; la opción dependerá de la normativa establecida por la autoridad sanitaria.
Directrices y propósito de este procedimiento de enfermería
- Ayudar a explicar el procedimiento al paciente para obtener su consentimiento y cooperación y fomentar su participación en los cuidados.
- Procurar la privacidad del paciente respetando su individualidad y manteniendo su autoestima.
- Reunir y preparar el equipo y el material para un procedimiento eficiente.
- Comprobar el líquido intravenoso prescrito para la nutrición parenteral.
- Lavarse las manos para reducir las infecciones cruzadas.
- Purgar el equipo.
- Ayudar al paciente a adoptar la posición apropiada, lo que depende del sitio de entrada que se utilice para la inserción del catéter venoso central, de manera que se mantenga la seguridad óptima para el enfermo.
- Observar al paciente durante toda esta actividad para detectar cualquier efecto adverso. El catéter central entra en las venas grandes adyacentes al corazón y en ocasiones produce arritmias, de manera que es útil la vigilancia electrocardiográfica del paciente.
- Ajustar la inclinación de la cama para descender la cabeza del paciente si es necesario con el fin de minimizar el riesgo de un émbolo gaseoso.
- Permanecer con el paciente y ayudarle a mantener su posición. Se le tranquilizará si es necesario, ya que esta parte del procedimiento le puede resultar atemorizante.
- Ayudar al médico en lo que sea necesario para garantizar un resultado seguro de este procedimiento.
- Iniciar la infusión de nutrición parenteral a la velocidad prescrita una vez que el catéter está colocado correctamente y que se ha aplicado el apósito estéril en el sitio de acceso.
- Si es necesario, cubrir la infusión con una bolsa oscura para protegerla de la luz, que puede deteriorar algunas vitaminas.
- Confirmar que el paciente se sienta lo más cómodo posible. En condiciones ideales el paciente deberá tener un período de reposo después de este procedimiento de enfermería para disminuir la ansiedad y el estrés.
- Si se está utilizando una bomba de infusión, ajustarla conforme a las instrucciones del fabricante para mantener la infusión prescrita.
- Desechar con seguridad el equipo para mantener un entorno seguro.
- Documentar de forma apropiada el procedimiento de enfermería, vigilar los efectos secundarios y comunicar de inmediato cualquier dato anormal. Esto garantiza un procedimiento seguro y permite iniciar con rapidez las intervenciones médicas y de enfermería apropiadas.
Al llevar a cabo este procedimiento, las enfermeras son responsables de sus acciones, de la calidad de la atención que brindan y del mantenimiento de los registros de acuerdo con el Código de conducta profesional: normas de conducta, desempeño y ética y conforme a las Directrices para registros y mantenimiento de registros.
Educación del paciente/cuidador
En colaboración con el paciente y/o cuidador, confirmar que puedan llevar a cabo el procedimiento necesario. Proporcionar información respecto a quién dirigirse en caso de que surja alguna inquietud.
Las explicaciones preliminares, durante y después de la inserción del catéter, al igual que del procedimiento para continuar la nutrición parenteral, ayudarán al paciente a comprender e interpretar el trastorno y su tratamiento. La enfermera tendrá muy presente la oportunidad y la importancia de la información para cada etapa de este procedimiento.
El equipo de atención primaria ayudará a fomentar la independencia de la persona que recibe nutrición parenteral en el hogar. Esto incluirá las instrucciones sobre los aspectos relativos a:
- Técnica aséptica.
- Cuidados del catéter venoso central.
- Observación del sitio.
- Preparación de la alimentación intravenosa.
- Uso de la bomba de infusión volumétrica.
- Cuidados de la cavidad bucal.
Los pacientes que necesitan asistencia a largo plazo deberán comprender la importancia de comunicar si presentan enrojecimiento, edema o dolor en el sitio del catéter o sensación de malestar general. Su independencia será mayor si se les enseña los principios de la vigilancia de la glucemia.
La formación del paciente será parte de los planes para el alta y se iniciará mucho antes de que el paciente sea dado de alta a su hogar. Es útil contar con una enfermera que sirva de enlace entre el hogar y el establecimiento sanitario, así como con folletos didácticos que refuercen el conocimiento y la confianza tanto del paciente como de quien lo cuida.
Un número telefónico de contacto que se utilice como «línea de ayuda» aumentará la confianza y la independencia del paciente.