Atención a Pacientes con Traumatismos
Atención a pacientes con traumatismos: Conceptos generales.
Se considera traumatismo, en general, cualquier agresión que sufre el organismo a consecuencia de la acción de agentes físicos o mecánicos.
El manejo de los traumatismos es un tema “complejo”, en el que intervienen diversos aspectos con una importante repercusión en el pronóstico de esta patología, lo que hace que exista una “gran variabilidad” en la atención inicial a estos pacientes, tanto en la evolución inicial como en la existencia de protocolos específicos, la realización de pruebas diagnósticas o los criterios de observación e ingreso.
Es importante resaltar que las muertes debidas a traumatismo ocupan el cuarto lugar en cuanto a causa de muerte, tras las enfermedades cardiovasculares, el cáncer y la patología respiratoria. Es igualmente importante resaltar que dicha patología acontece sobre todo en pacientes por lo general jóvenes, en plena actividad laboral o de ocio, así como en niños pequeños.
Esto conlleva un importante impacto tanto social como económico. También consideramos importante indicar que por cada paciente fallecido víctima de un traumatismo, existen no menos de quinientos pacientes con traumatismo, sea éste de mayor o de menor cuantía. Sobre las estancias hospitalarias, la patología traumática ocupa del 10-15% de diagnósticos en varones y del 5-8% en mujeres.
Las principales causas de traumatismos la constituyen los accidentes de circulación, laborales, deportivos, domésticos, agresiones y malos tratos, así como intentos de autolisis.
Importantísimo parece el hecho, de que no menos de un 25% de pacientes fallecidos por traumatismo murieron a consecuencia de una inadecuada atención, siendo la mayoría de estas muertes evitables, consecuencia de un error producido en la fase pre-hospitalaria de la atención al paciente.
Se debe adecuar el tratamiento del paciente que ha sufrido un traumatismo desde el mismo momento en que se produce éste, desde el momento en que estamos “cara a cara” con el enfermo, logrando o intentando la estabilización de las funciones vitales del paciente hasta que éste llegue al centro de referencia donde será sometido a las pruebas diagnósticas y tratamiento definitivos.
Son las Instituciones sanitarias las encargadas de la protocolización de las actividades y la coordinación entre profesionales y servicios de los diferentes niveles implicados en la atención de este tipo de pacientes. Los gestores sanitarios pueden desarrollar planes de mejora e instrumentos que incidan en la calidad del servicio y la disminución del tiempo de hospitalización, creando las herramientas de uso (guías prácticas de atención, …) necesarias para ello.
Los traumatismos, según la zona afectada se clasifican en:
- Traumatismos articulares: que afectan a las articulaciones:
- Esguinces
- Luxaciones
- Traumatismos óseos: que afectan al hueso:
- Fracturas: completas, incompletas o fisuras, múltiples, polifracturas, abiertas, cerradas o conminuta.
Traumatismos articulares
Los traumatismos articulares son los traumatismos que provocan lesiones en las articulaciones óseas o en los elementos que las componen.
Esguinces. Se denomina esguince a la separación momentánea de las superficies articulares, que producen la distensión de los ligamentos. P. Ej.: cuando una persona fuerza una articulación en una posición incorrecta, los ligamentos que sujetan esa articulación se estiran y se produce un intenso dolor y una inflamación de la articulación. El esguince más frecuente es el de tobillo por torcedura del pie. Se caracterizan por:
- Dolor intenso.
- Inflamación de la zona.
- Impotencia funcional más o menos manifiesta; imposibilidad de realizar movimientos habituales de esa articulación.
La atención inicial al paciente traumatizado, en caso de esguince, recomienda, al menos, las siguientes acciones:
- Inmovilizar la articulación afectada mediante un vendaje compresivo.
- Elevar el miembro afectado y mantenerlo en reposo.
- Aplicar frío local.
- Valoración de la lesión por personal facultativo.
Luxaciones. Las luxaciones se producen cuando la separación de las superficies articulares es permanente. Por ejemplo, cuando una articulación se fuerza mucho y uno de los huesos que la forman se sale de su sitio, es decir se “desarticula”, se produce una luxación. Las luxaciones son muy frecuentes en dedos, codo y hombro.
Sus síntomas o características principales son:
- Dolor muy agudo.
- Deformidad (comparar con el miembro sano), debida a la pérdida de las relaciones normales de la articulación.
- Impotencia funcional muy manifiesta. Se produce un bloqueo articular.
La atención inicial de un paciente en el caso de luxación, recomienda tener en cuenta lo siguiente:
- Inmovilizar la articulación afectada tal y como se encuentre.
- NO reducir la luxación. Nunca desbloquee la articulación. No la mueva.
- La “reducción” y tratamiento definitivo, la realiza el personal facultativo.
Traumatismos óseos
Los traumatismos óseos son los traumatismos que llegan a provocar lesiones en la estructura ósea, es decir, que producen fractura, y, que, según el grado de afectación del hueso, se denominan: Completas; Incompletas o fisuras; Múltiples; Polifracturas; Abiertas; Cerradas; Conminuta.
Se llama fractura a la rotura de un hueso, o, mejor, concretamente, a la pérdida de continuidad en el hueso, generalmente producida por un traumatismo aunque, a veces, en personas mayores pueden ocurrir de manera espontánea.
Otra clasificación de las fracturas según se produzca o no herida, pueden ser:
- Fracturas abiertas (compuestas): Cuando el foco de fractura se comunica al exterior mediante una herida, pudiendo llegar a salir los huesos a través de la misma. Las fracturas abiertas siempre tienen peor pronóstico que las fracturas cerradas. Las fracturas abiertas se pueden producir de dos formas: de dentro a afuera, o de fuera hacia dentro.
- Cuando el hueso al romperse sale hacia afuera produciendo la herida, son fracturas abiertas de dentro afuera. Siempre que hay un desplazamiento de una fractura puede producirse una fractura abierta de dentro afuera.
- El agente que produce la fractura, produce, además, la herida, por ejemplo en aplastamientos. Estas serían fracturas abiertas de fuera hacia dentro.
- Fracturas cerradas (simples): El foco de fractura no se comunica con el exterior. La piel permanece intacta (no hay herida).
Cuando se produce una fractura, (rotura del hueso), los fragmentos del hueso pueden quedar o no alineados. De cara a su posterior inmovilización, este tipo de fracturas se clasifican en:
- Fracturas alineadas: Los fragmentos óseos no se han movido. El hueso se rompe pero los fragmentos quedan alineados.
- Fracturas desplazadas: Los fragmentos óseos se desvían por las tensiones musculares y se produce un desplazamiento de los mismos. Esto puede ocurrir por el propio traumatismo, pero, a veces, ocurre durante el traslado del paciente; Debemos ser muy rigurosos en la aplicación de las técnicas de inmovilización de las fracturas, y, en el traslado de los pacientes afectados, para evitar ser los causantes del desplazamiento óseo.
Los huesos largos, forman parte de las extremidades, las clavículas y las costillas. Constan de dos extremos macizos y el centro que vulgarmente se llama caña, es hueco. Son especialmente vulnerables por su estructura.
Los huesos cortos forman parte del carpo de la mano, el tarso de pie y la columna vertebral. Son más resistentes.
Los huesos planos como el cráneo, los huesos de la pelvis y la escápula. Son los más resistentes de todos.
Otros tipos de fracturas:
- Fractura completa: es aquella en la que el hueso está roto en dos pedazos. Estos pedazos posiblemente no estén separados o desplazados.
- Fractura incompleta: la línea de fractura no se extiende completamente de un lado a otro del hueso.
- Fracturas transversas, oblicuas y espirales. Estas fracturas reciben su nombre de la dirección de la línea de fractura.
- Fractura conminuta. Una fractura es conminuta cuando el hueso está roto en más de dos fragmentos.
- Fractura impactada. Una fractura es impactada cuando los fragmentos penetran unos en los otros, de modo que el hueso conserva cierto grado de estabilidad. Es frecuente en la extremidad superior del húmero cerca del hombro.
- Fractura doble o triple. Una fractura es doble o triple cuando hay dos o tres líneas de fracturas separadas que no entran en contacto una con la otra.
- Fractura por compresión. Se produce este tipo de fractura cuando el hueso está aplastado de tal modo que pierde su contorno normal. Las vértebras son los sitios más frecuentes de fracturas por compresión.
- Fractura en tallo verde. La fractura en tallo verde es una fractura incompleta en los huesos largos de los niños. Se llama así porque se parece a las roturas de los tallos verdes de las plantas.
- Fractura por arrancamiento. Una fractura por arrancamiento se produce cuando un ligamento desprende un trocito de hueso.
- Fractura con hundimiento. Es aquella en que hay depresión de un fragmento óseo. Se produce, sobre todo, en el cráneo y en la cara.
- Fractura patológica. La fractura patológica es aquella que se produce a consecuencia de una fuerza leve en un hueso enfermo (quiste óseo, tumor óseo, osteoporosis).
Se requiere especial atención en el caso de personas mayores y ancianos, que se suelen caer al suelo sin causa aparente. Siempre debe sospecharse de que, la existencia de una fractura de pelvis (cadera) ó del fémur, es la causante de la caída. Por lo tanto, antes de incorporarla inmediatamente, debemos asegurarnos de si existe o no dicha lesión. La fractura se detecta mediante dolor en la palpación profunda del glúteo, aunque, a veces, sus síntomas son difusos, pudiendo aparecer dolor en la rodilla, en la ingle, o, simplemente, no hay dolor inicial.
Los principales síntomas que manifiestan las fracturas son:
- Dolor que aumenta con la movilización de la zona.
- Deformidad, (según el grado de desviación de los fragmentos), conviene siempre comparar la extremidad que se sospecha que está lesionada con la que no lo está para buscar cualquier tipo de deformación (acortamiento, alargamiento, angulaciones, etc).
- Inflamación y amoratamiento.
- Impotencia funcional acusada. Cuando se produce una fractura la persona no puede realizar algunos movimientos que antes realizaba.
Algunas de las complicaciones, en general, que se pueden producir en los casos de pacientes afectados por traumatismos con fracturas:
- Posibilidad de lesión en las partes blandas adyacentes: vasos sanguíneos, nervios, etc.
- Hemorragia y shock hipovolémico, por la lesión de los vasos.
- Infección (fracturas abiertas) por la herida.
Atención inicial en caso de pacientes que presentan fracturas.
Se debe realizar teniendo en cuenta, al menos, las siguientes consideraciones:
- En estado de reposo, se debe observar ver si se conserva la movilidad, si no es así, se debe sospechar que existe una fractura y actuar como si lo fuera, aunque no haya ningún otro dato.
- NO movilizar al paciente, si no es absolutamente necesario, para evitar agravar la lesión.
- Retirar anillos, pulseras y relojes (en caso de afectar la extremidad superior).
- En la observación, siempre que exista una deformación que no existía previamente al traumatismo debemos sospechar que hay una fractura.
- Explorar la movilidad, la sensibilidad y el pulso distal. Sólo en los casos en los que no hay mucho dolor, no hay inflamación y no hay deformación, se podría explorar la movilidad sin someter a sobrecarga la extremidad.
- Inmovilizar el foco de la fractura (sin reducirla), incluyendo las articulaciones adyacentes, con férulas rígidas, evitando siempre movimientos bruscos de la zona afectada o moviéndola, de ser necesario, en bloque y bajo tracción.
- En la realización de los traslados, previamente se debe inmovilizar la zona y si se ha afectado alguna extremidad se mantendrán elevadas.
- Antes de la inmovilización, en el caso de fracturas abiertas, se debe cohibir la hemorragia, si procede, y cubrir la herida con apósitos estériles.
Principales inmovilizaciones
Para inmovilizar se deben utilizar vendas y férulas. Si no disponemos de esto podemos utilizar tablillas y pañuelos para sujetar la parte lesionada. Lo que se propone con la inmovilización es evitar las complicaciones de las fracturas, desplazamientos, desgarros nerviosos o vasculares y fracturas abiertas que a menudo se producen durante el traslado.
Para inmovilizar basta con alinear la extremidad fracturada (en caso de que no lo esté), sin forzar ni traccionar la misma, sólo sujetándola suavemente y poniendo la férula o la tablilla en la parte inferior de la extremidad -que es la que soporta el peso- y encima el vendaje sujetando la extremidad a la tablilla.
A veces puede ponerse alrededor de la piel, siempre que no haya herida, una capa de algodón para acolchar el vendaje. Si hay herida se pondrá primero una gasa que cubra la herida y después el vendaje.
No debe trasladarse a la persona sin haberle inmovilizado previamente la fractura.
En las extremidades superiores:
- En cabestrillo, con pañuelos triangulares o la ropa de la propia víctima.
- Con soportes rígidos.
- Con ambos sistemas.
En la tibia y peroné:
- Con férulas rígidas a ambos lados y acolchamiento de los laterales.
- Con la otra pierna y acolchamiento intermedio.
De rótula:
- Con una férula rígida situada en la parte posterior y acolchamiento.
De fémur:
- Con férulas rígidas a ambos lados y acolchamiento de los laterales. La férula externa ha de llegar más arriba de la cintura que permita atarla en la pelvis y en el abdomen.
Traumatismo de cráneo y cara
Son especialmente importantes, ya que dependiendo de su intensidad, pueden afectar al Sistema Nervioso Central localizado en la cavidad craneal.
La sintomatología que se debe tener en cuenta es la siguiente:
- Alteración del estado de consciencia: para ello se utiliza la regla mnemotécnica: A = Alerta. V = Respuesta a estímulos verbales. D = Respuesta a estímulos dolorosos. I = Inconsciente.
- Salida de sangre o líquido transparente (céfalo-raquídeo) por los orificios naturales (oídos, nariz).
- Aparición de hematomas peri-orbitarios o en apófisis mastoides.
- Alteraciones en el tamaño y simetría de las pupilas.
- Presencia de vómitos.
- Dolores de cabeza.
Atención específica a los pacientes traumatizados de cráneo
- Manipular con sumo cuidado a la víctima, manteniendo en bloque el eje cabezacuello-tronco.
- Mantener la permeabilidad de la vía aérea, con control de la columna cervical.
- Vigilar las constantes vitales con frecuencia.
- Colocarlo en la posición lateral de seguridad, si la víctima está inconsciente (esta maniobra requiere mucha destreza y hay que realizarla entre varias personas).
Fractura del cráneo
El herido con fractura del cráneo debe ser colocado horizontalmente y, si ha perdido el conocimiento, en posición lateral de seguridad; se debe vendar la herida, abrigar al herido y evacuarlo sin pérdida de tiempo hacia el hospital. Es importante tomar nota de la hora y tiempo que el herido permanece inconsciente.
Fractura múltiple de la cara
Hay que poner al herido en posición lateral de seguridad, con la cabeza inmovilizada con una almohadilla y flexionada suavemente hacia atrás, con la cara ligeramente vuelta hacia el suelo.
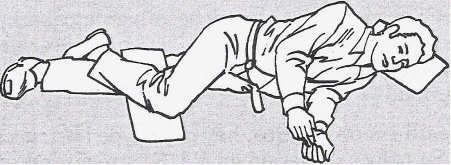
Fractura de la mandíbula
La fractura de la mandíbula es con frecuencia una fractura abierta. Se debe colocar un apósito estéril sobre la herida y sostener el maxilar con una fronda.
Traumatismos de la columna vertebral.
Son lesiones traumáticas que afectan a uno o varios de los huesos o articulaciones que componen la columna vertebral implicando a la médula espinal.
La columna vertebral está formada por un total de 32 a 35 vértebras. Cada vértebra consta de un cuerpo vertebral y un anillo vertebral con un orificio por donde pasa la médula espinal. La médula espinal forma parte del sistema nervioso y es la encargada de conducir las órdenes que manda el cerebro a las distintas partes del cuerpo.
Cuando se rompe una vértebra, sobre todo cuando la fractura afecta al anillo vertebral, hay riesgo de que se dañe la médula espinal. Si la médula llega a romperse la conducción nerviosa no puede hacerse a través de ella y no se ejecutan las órdenes enviadas por el cerebro. Las consecuencias de una sección de médula espinal es la parálisis de toda la zona que queda por debajo de dicha sección, de manera que si se produce a nivel del cuello la persona quedará tetrapléjica (parálisis de las cuatro extremidades). Las consecuencias de este tipo de lesiones son irreversibles.
Los mecanismos de producción más frecuentes de estas fracturas son:
- Accidentes de tráfico. En un accidente de coche, tras un choque frontal o posterior, se produce un “latigazo cervical” al ir la cabeza hacia delante y luego bruscamente hacia atrás. También pueden dañarse otras partes de la columna si la persona sale despedida del vehículo.
- Precipitaciones/caídas al vacío. A partir de 3 metros de altura, y a veces menos, pueden producirse fracturas en la columna vertebral a distintos niveles. Si la persona cae de cabeza y se golpea la frente, se produce una hiper-extensión del cuello y se afectan las vértebras cervicales. Cuando cae sentado se produce por la inercia una flexión forzada del tronco adelante y, a menudo, se fracturan las lumbares.
- Golpes directos sobre la columna. Cuando un objeto pesado cae sobre la espalda o la persona cae de espaldas sobre algo (una piedra, etc.) puede producirse una fractura de columna vertebral.
- Caídas sobre los pies desde gran altura.
- Movimientos violentos y/o forzados del cuello.
En cuanto a los síntomas que aparecen en una fractura de columna vertebral, son los siguientes:
- Dolor de nuca, hombros, espalda (según localización de la lesión).
- Deformidad. (Difícil de apreciar).
- Contractura muscular.
Si hay lesión medular:
- Imposibilidad de mover uno o varios miembros, (explorar).
- Falta (parcial o total) de sensibilidad en uno o varios miembros, (explorarlo).
- Hormigueos o picores en los dedos (manos y/o pies).
- Incontinencia de esfínteres (heces, orina).
- Falta de reflejos. Priapismo en el hombre.
Atención específica a los pacientes con traumatismos en la columna vertebral.
Ante la mínima sospecha de fractura de columna vertebral, el paciente sólo debe ser trasladado o movilizado por personal especializado para prevenir la lesión medular y sus secuelas.
La conducta a seguir con una persona que tenga la columna vertebral fracturada es la siguiente: no doblar la nuca, sobre todo hacia adelante; no sentarla, no transportarla cogiéndola por las axilas y las rodillas y no flexionar ni girar su cabeza. Con estos movimientos se podría seccionar la médula espinal aprisionada entre las vértebras fracturadas y provocar lesiones irreversibles.
Los cuidados que se deben prestar al herido dependerán de que éste se halle consciente o inconsciente.
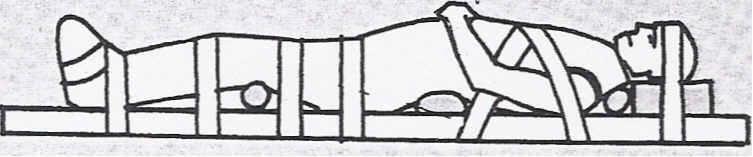
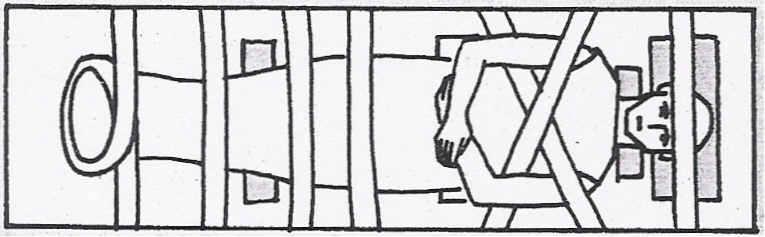
Si el herido está consciente, se le debe inmovilizar sobre un plano duro. Si sufre vómitos, no debe volver la cabeza hacia un lado (maniobra muy peligrosa); en este caso, hay que hacer bascular el aparato de inmovilización sobre un lado o colocar al herido en posición lateral de seguridad (PLS).
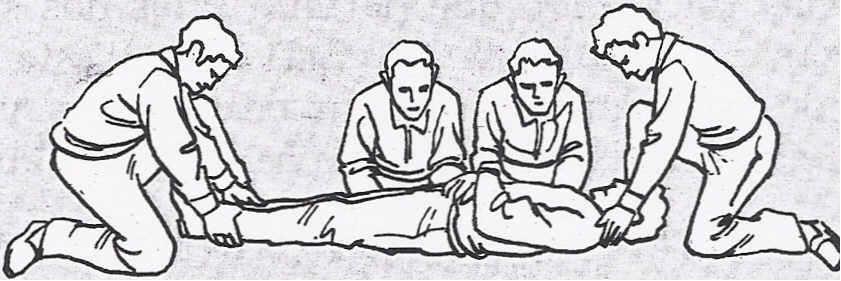
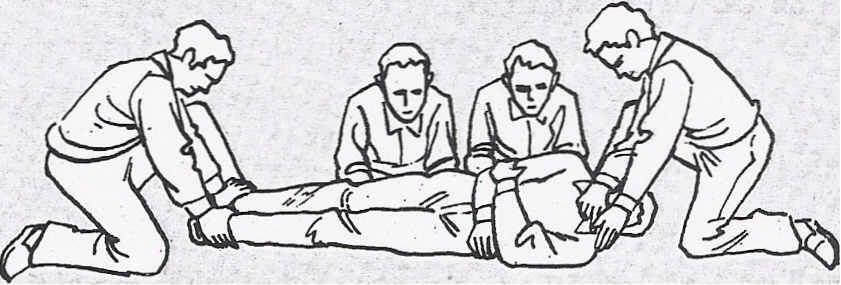
Si el herido está inconsciente, hay peligro de obstrucción de las vías respiratorias. Se coloca al herido en PLS, procurando respetar el eje cabeza-cuellotronco. Esta operación debe ser realizada por cuatro personas: dos se encargan de ejercer una tracción en la cabeza y en los miembros inferiores y otras dos ayudan en el giro.
Y, es muy importante vigilar las constantes vitales periódicamente.
En todos los casos anteriormente descritos debe mantenerse a la persona inmóvil y activar una ayuda sanitaria especializada urgentemente.
Politraumatismo
Se trata de un paciente que a consecuencia de un traumatismo, presenta lesiones en más de un órgano, aparato o sistema, que le pueden suponer un riesgo vital.
Las lesiones más frecuentes suelen afectar al cráneo, columna vertebral, tórax, abdomen y extremidades, predominando fundamentalmente las fracturas, hemorragias, heridas y quemaduras.
Atención inicial al paciente politraumatizado.
Es necesario efectuar de una manera rigurosa la evaluación inicial de la víctima (exploración primaria y secundaria) al objeto de:
- Determinar el alcance de las lesiones.
- Establecer las prioridades de actuación.
- Adoptar las medidas necesarias en cada caso.
- Asegurar el traslado de las víctimas a un centro sanitario, en condiciones adecuadas (superficie rígida y plana).
Las medidas de atención inmediata establecen seguir un orden de prioridades conocido como ABCDE: “Reglas de oro”.
A. Vía aérea; retirar cuerpos extraños de la boca, no permitir que la lengua obstruya vía aérea superior si hay bajo nivel de conciencia.
B. Ventilación; correcta ventilación-oxigenación.
C. Estado circulatorio; circulación, hemodinámica, tratamiento precoz del shock y compresión de puntos de sangrado profuso.
D. Estado neurológico; examen neurológico rápido y somero, escala de Glasgow, pupilas.
E. Exposición; Desvestir completamente al paciente y prevenir la hipotermia, seguido de reconocimiento secundario cabeza-pies, -reevaluar casi continuamente lo anterior, auscultación torácica y palpación abdominal cada poco tiempo, así como repetición cada poco tiempo del Glasgow-.
Todo esto se realiza con el objetivo de asegurar la existencia y el mantenimiento de las constantes vitales; Se debe mantener en bloque el eje cabeza-cuello-tronco, estabilizar las fracturas, tratar las heridas y quemaduras, evitar las pérdidas de calor y preparar el traslado.
Los pacientes politraumatizados precisan atención y vigilancia médica en todo momento, y, efectuar el traslado bajo atención y cuidados medicalizados.
El tratamiento del paciente politraumatizado es integral, desde que se producen las lesiones hasta la recuperación completa del paciente.
Todas las actuaciones que hemos visto hasta ahora en este tema se refieren fundamentalmente a la primera atención que recibe el paciente traumatizado, habitualmente, en la fase pre-hospitalaria.
Existe un número no despreciable de pacientes con lesiones traumáticas que son etiquetados inicialmente como leves, pero durante el curso evolutivo se evidencia su gravedad. El impacto clínico y económico de estos casos puede llegar a ser muy importante.
Si la primera asistencia es adecuada, si somos capaces de evaluar a los accidentados siguiendo unas pautas correctas sistematizadas, disminuirá la infravaloración del traumatismo y podremos contribuir a disminuir la incidencia de las muertes prevenibles.
Una correcta valoración y una actuación rápida y eficaz, son fundamentales para abordar esta problemática.
Es preciso considerar el hecho de que el diagnóstico y el tratamiento en el paciente con traumatismo es un proceso continuo y dinámico. El diagnóstico definitivo no suele realizarse en las primeras horas, pero, sí se pueden detectar los signos de sospecha de gravedad.
Tanto en la atención pre-hospitalaria como en la intrahospitalaria, cada vez que haya un cambio en la situación del paciente (traslado, movilización) y cada vez que por las características del caso o del paciente lo requieran se debe realizar una valoración del trauma, cuyo objetivo es detectar precozmente los traumatismos potencialmente graves.
Una vez, que el paciente se encuentra en dependencias hospitalarias se efectúa un examen completo para evaluar todos los sistemas en forma ordenada en un corto periodo de tiempo.
Durante la revisión secundaria se reevalúa el ABC, se completan la anamnesis, el examen físico y los estudios diagnósticos que estén indicados.
Anamnesis: se debe interrogar al paciente nuevamente, si su estado lo permite, o a sus familiares o al personal que prestó la atención prehospitalaria, para conocer los eventos relacionados con el mecanismo del trauma, el estado inicial luego de ocurrido el trauma y los antecedentes personales; se utiliza la nemotecnia AMPLIE sugerida por el Colegio Americano de Cirujanos: A alergia a medicamentos; M medicamentos que ha recibido y que toma en forma rutinaria; P patológicos (enfermedades concurrentes que pueden comprometer o complicar el estado del paciente); Li libaciones y última ingesta; y E eventos intervencionistas (operaciones anteriores al trauma, diálisis).
Examen de cabeza a pies: consiste en una valoración detallada y sistemática de todo el cuerpo, incluye auscultación, inspección, palpación y percusión.
En la evaluación secundaria existen otros aspectos que se deben analizar, los cuales pueden incidir en el tratamiento y posterior manejo del paciente: la edad, las enfermedades preexistentes (ciertas enfermedades pueden predisponer a lesiones o aumentar y agravar las complicaciones del trauma. Son de especial consideración los pacientes con diabetes mellitus, enfermedad cardiovascular, enfermedad vascular periférica) y la medicación (ciertos medicamentos predisponen a lesiones).
Al terminar la revisión secundaria, se deben realizar los exámenes complementarios que permitan determinar o descartar lesiones ocasionadas por el trauma: Radiografías, TAC, Ecografía abdominal,…
El esquema de actuación del auxiliar de enfermería en la atención al paciente con traumatismos se compone de las siguientes funciones:
- Exposición del paciente.
- Iniciar la monitorización: tensión arterial, frecuencia cardiaca, frecuencia respiratoria, pulsoximetría y temperatura.
- Actividades relacionadas con la prevención de la hipotermia.
- Recolección de muestras de laboratorio.
- Circular los procedimientos que se le realizan al paciente.
Siempre, en colaboración directa y bajo las órdenes del personal sanitario (facultativo y enfermera) responsables del paciente.