Cuidados de la Salud de la Mujer Gestante
Introducción.
El Servicio de Ginecología y Obstetricia se ocupa de pacientes mujeres en los aspectos relacionados con el aparato reproductor. En primer lugar, veamos la diferencia que existe entre Ginecología y Obstetricia.
La Ginecología se ocupa de las enfermedades del aparato reproductor femenino: alteraciones del ciclo sexual, tumores e infecciones (enfermedades de transmisión sexual).
La Obstetricia se ocupa de proporcionar a la mujer, todos los cuidados de salud relacionados con el embarazo, el parto y el puerperio. Ninguna de estas situaciones se considera una enfermedad, aunque, a veces surgen complicaciones como por ejemplo, un parto que requiere cesárea, de las que también se ocupa la obstetricia.
Como en todas las cosas relacionadas con la conservación de la salud no sólo hay que tratar las enfermedades cuando se presentan, sino que hay que intentar prevenirlas.
Para ello, la Ginecología ha desarrollado técnicas de exploración que permiten un diagnóstico precoz, especialmente los de mama y los de cuello uterino.
Cuando hablamos de cuidados ginecológicos y obstétricos hemos de destacar la importancia que tiene prestar un adecuado apoyo psicológico a las pacientes. Es frecuente que, cualquiera que sea su situación, aparezcan sentimientos de inseguridad, culpa, desilusión, pudor, etc. Por eso, es fundamental mantener una buena relación de ayuda para que disminuyan o desaparezcan estos sentimientos. De este modo no sólo mejoraremos la situación de la paciente, sino que, además, podrá colaborar con mayor eficacia.
Para estudiar todos estos aspectos vamos a desarrollar dos grandes bloques:
- Cuidados ginecológicos:
- Exploración mamaria y autoexploración.
- Cuidados de la paciente mastectomizada.
- Cuidados de la paciente histerectomizada.
- Cuidados obstétricos.
Cuidados ginecológicos
Para realizar una exploración ginecológica en buenas condiciones es necesario tener en cuenta una serie de aspectos básicos:
- Ciclo sexual. Es preferible que la exploración se lleve a cabo cuando la mujer no esté menstruando.
- Vejiga de la orina y ampolla rectal. Es conveniente que la vejiga y la ampolla rectal estén vacías. En una exploración ginecológica es habitual realizar un tacto vaginal.
- Posición. La posición idónea es la de litotomía dorsal o ginecológica.
Durante la exploración ginecológica nuestro cometido es colaborar con el médico y apoyar psicológicamente a la paciente. Cualquiera que sea la causa de la exploración, aunque se trate de una revisión, suele generar cierto grado de ansiedad en la mujer.
La exploración ginecológica se realiza en una camilla especial: la mesa ginecológica o potro, tiene un colchón de espuma fino, está articulada en la parte del cabezal y en la correspondiente a las extremidades inferiores, posee dos soportes para los pies: los estribos que son móviles en un plano horizontal. Normalmente, se acompaña de una pequeña escalera de 2-3 peldaños, para facilitar a la paciente el acceso a la mesa de exploración.
La exploración ginecológica consta de varias fases que ordenadas cronológicamente son:
- Palpación abdominal. El médico palpa el abdomen de la paciente.
- Exploración de la vagina con espéculo. Para poder observar el aspecto de la mucosa vaginal, del cuello uterino y de las secreciones, es necesario mantener separadas las paredes. Esto se consigue mediante un instrumento llamado espéculo vaginal.
- Tacto vaginal. El tacto vaginal combinado con la palpación del hipogastrio permite al médico explorar el cuello uterino, los ovarios, las trompas y los cambios de consistencia, forma y posición del útero.
- Exploración mamaria. Aunque las mamas no forman parte del aparato reproductor femenino, en las revisiones y consultas ginecológicas el médico las explora.
Exploración mamaria y autoexploración.
Debido a la gran importancia de este punto en la detección precoz del cáncer de mama, a continuación vamos a tratarlo con mayor amplitud.
En la mayoría de los países desarrollados el carcinoma de mama es el más frecuente de todos los tumores malignos de la mujer. La detección precoz es fundamental porque el índice de curación es del 90% cuando la enfermedad está localizada. Para ello se utilizan las siguientes técnicas:
- Exploración de las mamas.
- Autoexploración mamaria.
- Mamografía y/o ecografía mamaria.
La exploración mamaria la realiza el facultativo. Nuestra función es tranquilizar a la paciente, preservar su intimidad y colaborar con el médico, y, como agentes de salud, debemos insistir en la importancia y beneficios de las revisiones anuales.
La autoexploración es una observación y palpación de las mamas realizada por la propia mujer una vez al mes, debe hacerse unos días después de acabar la menstruación. Para ello nos pondremos de pie o sentadas delante de un espejo con el tórax descubierto. El aspecto de unas mamas sanas es el siguiente:
- El tamaño y relieve parecidos.
- El contorno circular, nítido y regular. La piel es lisa.
- Las mamas no presentan retracciones ni abultamientos. Una retracción es un encogimiento o contracción de una parte de la mama que da lugar a una deformidad.
- Los pezones no están retraídos ni segregan líquidos.
Observaremos todos estos aspectos en las siguientes posturas:
- Las extremidades superiores caen a ambos lados del cuerpo.
- Con las manos en las caderas presionamos hacia abajo y tiramos de los hombros hacia atrás. Girar lentamente el torso de un lado a otro.
- Elevar las extremidades superiores extendidas. Girar lentamente el torso de un lado a otro.
- Flexionar los codos y colocar las manos en la nuca.
- Flexionar el tronco ligeramente.
La palpación de las mamas se realiza en decúbito supino colocando una almohada debajo del hombro correspondiente a la mama que se va a palpar. La extremidad superior de este mismo lado debe flexionarse de tal modo que la mano quede debajo de la nuca.
Este dibujo corresponde a la posición que debemos adoptar para palpar la mama izquierda.
Una palpación normal es aquella en que la mama no presenta bultos ni protuberancias.
Para hacer una palpación correcta, nos imaginamos que la mama tiene cuatro cuadrantes y los palparemos con los dedos extendidos en el siguiente orden:
- Superior-interno: Comprimimos contra las costillas presionando desde el pezón hacia el esternón.
- Inferior-interno: Comprimimos contra las costillas presionando desde el pezón hacia el esternón.
- Inferior-externo: Desde el lateral comprimimos contra las costillas hacia el pezón.
- Superior-externo: Desde la axila comprimimos contra las costillas hasta llegar al pezón.
A continuación se realiza la palpación de la axila en busca de engrosamientos o bultos. Desde el centro de la axila y lentamente, se va haciendo un movimiento en espiral. Finalmente, palparemos el pezón exprimiéndolo suavemente entre los dedos índice y pulgar en busca de secreciones o bultos.
La mamografía y ecografía mamaría son dos técnicas diagnósticas que indicará el médico. La mamografía es una radiografía de la mama, que se hace con rayos X y la ecografía se obtiene la imagen con un ecógrafo que usa ultrasonidos.
Cuidados de la paciente mastectomizada.
“Ectomía” quiere decir quitar y, “mast”, se refiere a mama. Una mastectomía es realizada por el médico en el quirófano y consiste en la extirpación total o parcial de la glándula mamaria.
Tras la operación de la paciente hemos de tener en cuenta los siguientes aspectos característicos de este tipo de intervenciones:
- Posición. Mientras no se haya recuperado de la anestesia la posición ideal es el decúbito lateral sobre el lado no intervenido. Cuando ya esté consciente puede adoptar también la posición de Fowler.
- La extremidad superior del lado afecto. Siempre que se pueda no se utilizará para la administración de sueros, inyectables o para tomar la tensión.
- Movilización. Para evitar la acumulación de líquido (edema) es habitual que el médico indique gimnasia pasiva de la extremidad a las 24 horas de la operación, y, poco a poco, a medida que se recupera la paciente, se sustituye por ejercicios activos.
- Deambulación. Se iniciará por indicación médica y se debe tener en cuenta que la paciente lleve el antebrazo del lado intervenido en cabestrillo, para no favorecer la formación del edema.
- Apoyo psicológico. Como las mamas cumplen en nuestra cultura una función estética, social y sexual, la paciente mastectomizada suele sentirse despojada de su condición de mujer, se plantea el cambio de imagen corporal que sufre, cómo le afectará en sus relaciones sexuales, en sus actividades cotidianas … y un sinfín de interrogantes, dudas, miedos e inseguridades. La relación de ayuda con estas pacientes es tan importante que la mayoría de los servicios de Ginecología de las instituciones hospitalarias poseen un plan de ayuda psicológica específico para este tipo de pacientes.
- Recomendaciones. Cuando a la paciente se le da el alta hospitalaria debemos instruirla sobre algunas medidas que pueden disminuir la hinchazón de la extremidad superior.
Ejercicios para paciente mastectomizada en mama izquierda:
- Codos flexionados, entrelazar los dedos de las manos y con fuerza levantar y bajar. Repetir varias veces.
- Flexionar el antebrazo izquierdo, con la otra mano, coger la muñeca izq. Y tratar de poner el antebrazo recto. Oponer resistencia con la extremidad flexionada.
- Colocarse frente a una pared a 35 cm. de distancia. Con ambas manos simular que se “camina” hacia arriba y hacia abajo.
- Partiendo de la posición anterior, girar el cuerpo y desplazar la mano izquierda. Por la pared realizando un movimiento similar al de las agujas del reloj. Realizar lo mismo con la otra extremidad.
Para evitar infecciones, causadas por el edema de la extremidad recomendamos:
- Utilizar guantes gruesos si realiza trabajos manuales como jardinería, limpieza de muebles y cristales, etc.
- Usar dedal si cose.
- No cortar las cutículas de sus uñas.
- Si tienen que ponerle una vacuna o cualquier tipo de inyectable en la extremidad superior, que advierta a quien lo vaya a hacer que lo realice en la extremidad del lado no intervenido.
- Llevar el reloj o las pulseras en la extremidad del lado no intervenido.
- Colgarse el bolso en el lado no intervenido.
Cuidados de la paciente histerectomizada.
Una histerectomía es una intervención quirúrgica en la que se extirpa el útero, realizada en casos de tumores uterinos, desarreglos menstruales en mujeres de cierta edad, etc.
Debemos tener en cuenta en este tipo de intervenciones:
- El día previo a la intervención se realiza la limpieza de la vagina la irrigación o ducha vaginal, que es una técnica que consiste en introducir en el fondo de la vagina una solución antiséptica que puede contener medicamentos, con el fin de realizar una limpieza y tratamiento de la vagina y se aplica cuando hay una inflamación o infección, y también, puede utilizarse antes de una intervención quirúrgica.
La irrigación la indica el médico y puede realizarla el Auxiliar de Enfermería o el DUE, normalmente se aplica antes del aseo de genitales. La solución se coloca en un recipiente que llamamos irrigador, del que parte un tubo de caucho que en su extremo se une a la cánula vaginal. La cánula es un tubo corto de plástico duro. Una parte de ella está conectada al tubo de caucho, y, el otro extremo, que es un poco más ancho y redondeado, presenta múltiples orificios. En el tubo de caucho hay un regulador que permite disminuir o aumentar el flujo de la solución por el tubo. - Apoyo psicológico. Aquí se dan circunstancias parecidas a las de la mujer mastectomizada y hay que añadir en los motivos de preocupación, que si la paciente desea tener descendencia o ampliar la que tiene, sus expectativas quedan truncadas, además, del temor y la inseguridad por el miedo a la alteración de sus relaciones sexuales. Ya comentamos que existe un plan de apoyo psicológico específico para estas pacientes.
- Es conveniente hacer ejercicios repetidos de contracción y relajación de la musculatura del periné, para recuperar el tono muscular.
Cuidados de salud de la mujer gestante.
Cuidados obstétricos.
Los cuidados obstétricos pretenden que la madre se encuentre en un buen estado de salud durante el embarazo para favorecer un correcto desarrollo fetal. Para un buen control del embarazo es fundamental que la madre acuda lo antes posible a la consulta obstétrica y que realice consultas con cierta regularidad. Este control permite detectar precozmente anomalías en el desarrollo fetal y hacer un seguimiento de las condiciones en las que se encuentran la madre y el feto a lo largo del embarazo.
La detección precoz de alteraciones fetales es muy importante porque la legislación española contempla un supuesto de aborto cuando se diagnostica una anomalía grave.
Independientemente de lo que podamos pensar sobre el aborto, es un derecho de la madre conocer esta circunstancia para así poder tomar una decisión con conocimiento de causa.
En la primera visita el médico realiza una historia clínica, una exploración física y, en caso de que exista, confirma el embarazo mediante una ecografía. La ecografía permite un diagnóstico fiable a partir de la cuarta semana, aunque en algunas ocasiones puede confirmarse antes.
En la consulta prenatal el personal sanitario titulado y facultativo realizan una serie de recomendaciones encaminadas a ayudar a la “normalización” de los temores matemos y a promocionar una lactancia satisfactoria dentro de los protocolos de los programas de salud indicados por la institución, prestando una atención preferente en las visitas, a las alteraciones emocionales o a las incapacidades manifiestas de cuidar al hijo por parte de la madre, por las graves repercusiones sobre el desarrollo emocional y cognitivo del niño.
El profesional sanitario ha de contribuir a crear un clima de confianza que posibilite el recomendar la utilización de anticonceptivos (métodos de barrera), que a su vez presentan una ventaja adicional al evitar las enfermedades de transmisión sexual así como recomendar anticonceptivos orales, siempre asegurando un seguimiento.
Se recomienda asegurar la máxima cobertura anticonceptiva de todas las personas en edad fértil. Se presentará especial atención a los adolescentes y a las mujeres de más de 35 años.
La sintomatología más frecuente en la mujer gestante son:
- las náuseas y vómitos y se suelen presentar en el inicio de la gestación y tiende a disminuir conforme avanza. Para su tratamiento se recomiendan ingestas frecuentes de pequeñas cantidades de alimento y evitar grandes ingestas a primeras horas del día., así como evitar los alimentos de olor fuerte o penetrante.
- estreñimiento y hemorroides, más frecuente al final de la gestación y se producen por la disminución de la motilidad intestinal y por el aumento de la presión venosa secundaria al crecimiento uterino. Para su tratamiento se recomiendan medidas higiénico-dietéticas, evitar el uso de laxantes de contacto, y, para las hemorroides el uso de formulas tópicas y evitar los supositorios.
- Pirosis, es debido a la disminución del tono del esfínter esofágico inferior y al aumento de la presión intrabdominal. Se recomienda la disminución de la ingesta de chocolate, café, té, grasas, etc., no utilizar prendas ajustadas en el abdomen, elevar la cabecera de la cama y evitar ingerir alimentos en las 2-4 horas previas al descanso nocturno.
- La fatiga, se debe, normalmente al peso del bebé que produce en la mujer una sensación de ahogo que desencadena un incómodo estado en que parece que no llega bien el aire y que, normalmente, se combate con largos suspiros. Para evitar la fatiga, es recomendable dormir y descansar bien y seguir dietas ligeras que ayuden a hacer una buena digestión y a erradicar la sensación de pesadez.
- Dolor de espalda, ocasionado por el aumento de peso. Para que los dolores de espalda no se acentúen, lo más aconsejable es eliminar el uso de tacones altos y pasar a un calzado lo más cómodo posible, también, es aconsejable mantener la espalda recta y flexionar las rodillas a la hora de recoger algo del suelo y utilizar un colchón lo más firme posible.
- Las varices, aparecen por el aumento de la presión abdominal. Para que no se vuelvan demasiado pronunciadas e incluso para evitarlas, se recomienda mantener las piernas en alto y no permanecer mucho tiempo de pie para que la circulación sea lo más fluida posible.
- Los calambres surgen normalmente después del primer trimestre y se presentan después de permanecer estática mucho tiempo. Una forma de aliviarlos es mediante masajes o, la ingesta de los complejos vitamínicos que el médico recomiende en cada caso puntual.
- Las estrías, son los surcos de la piel que suelen aparecer en pecho, abdomen, caderas, muslos o nalgas, y, se deben al estiramiento de la piel por el aumento de volumen durante el embarazo que raramente desaparecen. Se suelen utilizar cremas hidratantes para evitar que salgan demasiadas.
- Leucorrea, o aumento en la cantidad de flujo. Se aconseja el lavado diario de los genitales, utilizar ropa interior de algodón y no realizar duchas vaginales ni tampones.
Las funciones del Auxiliar de Enfermería en la consulta prenatal son:
- Preparar el material necesario para el examen obstétrico, el mismo que se utiliza en la exploración ginecológica y añadiremos la cinta métrica, la pesa-tallímetro, el tensiómetro, el fonendoscopio, el estetoscopio de Pinard, el ecógrafo y el gel conductor de ultrasonidos.
- Pesar y tallar a la embarazada.
- Colaborar con el médico durante la exploración proporcionándole todo aquello que necesite.
- Colaborar en la educación sanitaria, e, insistir en que un buen apoyo psicológico requiere que estemos atentos a las necesidades de la embarazada.
Las salas de dilatación (periodo de dilatación) pueden ser habitaciones individuales o compartidas, se encuentran localizadas muy cerca del paritorio y poseen todo el material necesario para la atención en este periodo:
- Monitores feto-maternos, que permiten el registro continuo de los latidos fetales y del ritmo e intensidad de las contracciones uterinas.
- Amnioscopio.
- Guantes estériles.
- Estetoscopio de Pinard.
- Solución antiséptica.
- Compresas.
- Cuña.
- Lanceta para amniorresis. (es una técnica que consiste en romper la bolsa -el amnios- a través del orifico del cuello uterino dilatado). La lanceta es como un “palito” largo, plano y desechable.
- Maquinillas de rasurado.
- Jabón líquido.
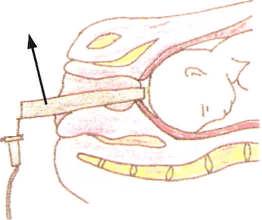

Las funciones del Auxiliar de Enfermería en la sala de dilatación, son:
- Preparar, limpiar y reponer el material.
- Administrar el enema de limpieza.
- Asear los genitales externos.
- Rasurar el vello pubiano, si está prescrito por el médico.
- Procurar que la parturienta esté cómoda y en una postura adecuada, (se aconseja el decúbito lateral izquierdo). No debemos darle agua ni alimentos, sólo podremos humedecer los labios y la mucosa bucal con una gasa impregnada en agua.
- Apoyar psicológicamente a la paciente. Crear un ambiente relajado, sin ruidos y animarla a que realice ejercicios respiratorios. Siempre que sea posible, promover la entrada del acompañante que ella ha designado.
- Colaborar con la matrona y el obstetra.
Un paritorio o sala de partos debe estar próximo no sólo a la sala de dilatación, sino también a un quirófano, serán amplios y deberán estar dotados, al menos, del siguiente material y dependencias:
Mesa de parto o potro: es parecida a la mesa de exploración ya descrita antes, a se le pueden acoplar unas barras o asideros para que se agarre la mujer cuando puja durante el parto.
Tomas de oxígeno y vacío.
Lámpara auxiliar.
Taburete.
Recipiente para material de desecho- normalmente es un cubo con tapa que se acciona con pedal.
Mesa de instrumental, con el equipo de instrumental estéril de parto que contiene:
- 2 pinzas de Kocher.
- 1 tijera de episitomía.
- 1 tijera normal.
- 1 pinza de disección.
- 1 portaagujas.
- Suturas.
- Pinza de Hollister o de Bar para el cordón (puede formar parte de este set o estar en la zona de atención al recién nacido).
- Compresas estériles.
- Guantes estériles.
- Antisépticos.
- Riñonera y bateas.
- Sonda vesical de evacuación momentánea.
- Anestésico local, jeringa y aguja.
- Batas y paños estériles.
Mesa auxiliar con gorros, calzas y mascarillas.
Lavabo equipado para un lavado quirúrgico de manos.
Zona de atención al recién nacido.- Se trata de un área especial dentro del paritorio en la que encontramos:
- Cuna térmica con lámpara de calor radiante- mantiene al niño caliente mientras se le prestan las primeras atenciones.
- Set para ligadura de cordón- Consta de: pinza de Hollister, tijera, hilos y gasas estériles. El cordón se liga y, luego, se coloca la pinza de Hollister a 2 cm del ombligo del niño. El cordón se corta cuando deja de latir.
- Sondas pediátricas de aspiración.
- Antiséptico.
- Cinta métrica.
- Brazaletes de identificación para el bebé.
- Pesa pediátrica.
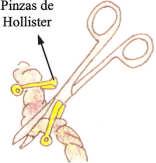 Fig. 16-3. Pinzas de Hollister.
Fig. 16-3. Pinzas de Hollister.
En algunos partos es necesario el uso de instrumentos de tracción que ayudan a la madre en el periodo expulsivo: la ventosa y el fórceps.
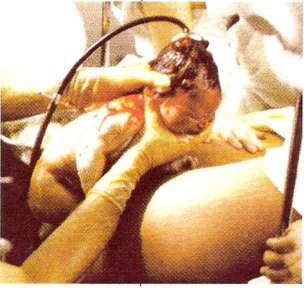
Ventosa. Es un instrumento que está formado por una estructura metálica en forma de ventosa y que se conecta a un sistema de vacío. Cuando la cabeza ya ha llegado al periné se aplica la ventosa sobre ella y se hace el vacío. De este modo “tenemos al niño agarrado por la cabeza” y el médico, tirando suavemente de la ventosa, lo extrae. Normalmente queda en la cabeza del niño un relieve de succión que desaparece pasados unos días.
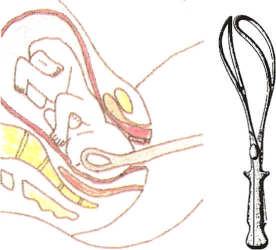
Fórceps. Es un instrumento metálico que está formado por dos palas independientes con mangos. Cuando la cabeza del feto está encajada pero no puede avanzar, el médico introduce primero una pala y luego la otra para sujetarla. Una vez introducidas las palas se entrecruzan y se traban una con la otra por fuera de la vagina. Entonces el médico tira suavemente por los mangos y guía la cabeza del feto hacia la salida.
Las funciones del Auxiliar de Enfermería en el paritorio son:
- Preparar y comprobar el material del paritorio.
- Ayudar a que la parturienta se instale en la mesa de parto y explicarle la misión de las barras o asideros.
- Ayudar a la matrona en la preparación para la evacuación de la vejiga de la parturienta y en la toma de constantes vitales.
- Recordarle todo lo referente a la respiración y procurar tranquilizarla.
- Instruir al familiar acompañante de la parturienta sobre el lugar donde situarse y sobre lo que debe hacer.
- Colaborar con la matrona y con el médico en todo aquello que soliciten.
- Apoyar psicológicamente a la parturienta y, si fuera necesario, a su familiar.
- Limpiar y recoger el material usado.
- Si durante el parto la mujer presenta calambres en los pies, podemos ayudarla haciendo una flexión dorsal de los pies y manteniéndola durante unos minutos. Lo mismo que hacen los futbolistas cuando le da un calambre a un compañero.
Cuidados de salud de la mujer en el puerperio.
El puerperio comienza una vez que ha finalizado el parto. Para tratar los cuidados del puerperio es conveniente distinguir dos situaciones distintas:
a) Los cuidados en el propio paritorio o cuidados en el postparto inmediato:
- Vigilar el estado general de la paciente: estado de consciencia, coloración, pulso, temperatura, tensión arterial, respiración y sangrado vaginal.
- Colaborar con la matrona en el cierre de la episiotomía.
- Asear los genitales minuciosamente con agua estéril y antiséptico y colocar una compresa.
- Instalar a la mujer en una cama hospitalaria en decúbito supino con las extremidades superiores a ambos lados del tronco. El decúbito supino favorece las contracciones uterinas, lo que interesa mucho para disminuir el riesgo de hemorragia. Es bastante frecuente que las puérperas sientan frío en el postparto inmediato, abrigarla con mantas.
- Trasladarla a la planta de hospitalización cuando el médico lo indique.
- Apoyarla psicológicamente, y, puesto que están exhaustas, el mejor apoyo suele ser el silencio y facilitar su reposo (cómodas, bien abrigadas, poca luz, sensación de estar atendidas, … ).
b) Los cuidados una vez que la madre está en la planta de hospitalización o cuidados del puerperio.
- Animar a la mujer a orinar en las 8 horas siguientes al parto para evitar retenciones de la vejiga urinaria que pudieran dificultar la involución uterina.
- Animar a la puérpera a que deambule cuanto antes, para ello le aconsejaremos que miccione en el cuarto de baño. Debemos de advertirla, para que nos avise cuando vaya a ir, para comprobar que no se marea cuando se levanta y ayudarla si fuera necesario.
- Vigilar las constantes vitales y el volumen de sangrado en las compresas.
- Orientar a la madre sobre los loquios, el calostro y la lactancia materna.
- Proporcionar estrategias para disminuir o evitar el estreñimiento. La mujer suele tener miedo a defecar porque teme que le duela toda la zona del periné y que los puntos le tiren.
- Aconsejar a la paciente que adopte una posición de decúbito lateral si tras el parto han aparecido hemorroides, y, si está indicado, aplicaremos frío en la zona.
- Vigilar el aspecto de los loquios, el estado del periné y de la episiotomía.
- El cuidado de la episiotomía pasa por un buen y delicado aseo genital (agua y jabón), tantas veces como sea necesario. En algunas instituciones hospitalarias se aplica antiséptico tras el aseo.
- Si los pezones presentan grietas le recomendaremos que, además del aseo adecuado, exponga las mamas al aire y al sol y que cada vez que termine de dar de mamar al niño derrame un poco de leche sobre los pezones.
- Apoyar psicológicamente a la paciente. La puérpera puede presentar un estado de ánimo variable, estará fatigada, se preguntará un sinfín de cosas aún cuando todo haya ido bien. Si, además, en el parto ha habido complicaciones o el recién nacido presenta alguna anomalía, la ansiedad y la preocupación aumentarán considerablemente.
Alimentación.
Durante el embarazo el organismo gasta más energía y, por tanto, necesita mayor aporte alimentario. La mujer embarazada tiene que comer para dos, pero no por dos. Es muy importante no aumentar excesivamente de peso. La embarazada debe seguir con mucho rigor los consejos que el obstetra le vaya dando durante el embarazo. Un peso excesivo puede dificultar un buen trabajo de parto.
El estado nutricional es un factor que condiciona, en muchos casos decisivamente, el curso de la gestación. Se han señalado como factores que pueden comprometer el estado nutricional materno, las siguientes situaciones:
- Edad menor a 16 años.
- Situación económica de privación.
- Tercer embarazo en menos de dos años.
- Haber hecho dieta terapéutica previa a los embarazos. Malos hábitos del apetito.
- Consumo de tabaco, alcohol u otras drogas.
- Bajo peso al inicio del embarazo.
- Hematocrito < 33% y hemoglobina < 11 g/dl.
- Enfermedades asociadas.
- Ganancia de peso menor de 1kg durante los tres primeros meses de embarazo.
Un buen estado nutricional se consigue y se mantiene haciendo una dieta adecuada en calidad y cantidad de alimentos.
Se deben evitar las situaciones de ayuno, ya que pueden provocar situaciones de cetosis (aumentos de cuerpos cetónicos en sangre) que son perjudiciales para el feto.
Se debe tener cuidado con la ingesta de medicamentos y suplementos vitamínicos. En ambos casos sólo se deben tomar las dosis recomendadas por el médico y bajo su control.
También, debemos evitar la ingesta de sustancias no nutritivas ya que pueden interferir en la absorción de sustancias nutritivas.
Es mejor no consumir alcohol, tabaco y otras drogas, debido a los efectos perniciosos de cualquiera de ellos sobre el feto: partos prematuros, bajo peso al nacer, farmacodependencias del neonato e incluso malformaciones.
Se aconseja evitar el consumo de hígado y de carnes crudas o poco cocinadas, que podrían contagiar la enfermedad de la Toxoplasmosis, de graves consecuencias para el desarrollo del feto.
Se debe restringir el consumo de sal.
Higiene.
Se considerara la higiene del embarazo como el conjunto de medidas encaminadas a promocionar y mejorar las condiciones de salud en la mujer gestante.
Durante el embarazo se deben extremar las normas generales de higiene personal, de los alimentos y del entorno que le rodea. Se evitarán riesgos de infecciones e intoxicaciones.
La mujer embarazada debe evitar el manejo de sustancias o productos tóxicos, tanto en las tareas domésticas como en el trabajo. También, debe evitar actividades que exijan un esfuerzo físico considerable, que la obliguen a permanecer en ambientes nocivos o que impliquen exposiciones a otros peligros o riesgos.
Se evitarán las radiaciones ionizantes de gran intensidad, (Rayos x), las altas temperaturas y especialmente el contacto con animales, (sobre todo gatos y sus escrementos), ya que éstos pueden ser transmisores de ciertas enfermedades que conllevan un riesgo durante el embarazo.
Las medidas particulares que hemos de tener en cuenta en estos casos:
- Higiene de la boca. Puesto que durante el embarazo aumenta la predisposición a padecer caries es recomendable visitar al dentista e insistir en una buena higiene bucal.
- Cuidados de las mamas. Es importante preparar los pezones porque así evitaremos que se agrieten. Las grietas son pequeñas fisuras que se forman en la superficie del pezón y dificultan la lactancia por dos razones:
- La succión se hace dolorosa
- Facilitan la entrada de gérmenes produciendo infecciones.
Por eso es recomendable poner en práctica los siguientes cuidados especiales, sobre todo en la segunda mitad del embarazo:- Siempre que sea posible la mujer debe mantener los pezones y las areolas al aire.
- Llevará puesto el sujetador algunas horas, pero no todo el día.
- Una o dos veces al día la embarazada cogerá sus pezones entre los dedos índice y pulgar y tirará firmemente de ellos, pero sin provocar dolor, durante 15 segundos. A continuación los hará girar entre sus dedos durante 1-2 minutos.
- Es conveniente que la pareja de la mujer realice estímulos manuales sobre los pezones y también estímulos orales que imiten la succión.
- Cuando la embarazada se duche aprovechará la situación para lavar los pezones y areolas frotándolos muy suavemente con una manopla yagua caliente.
- Los jabones deben ser suaves para que no resequen ni agrieten la zona.
- Las mamas deben secarse presionando suavemente con una toalla, sin frotar.
Es conveniente que se terminen de secar “al aire” exponiéndolas durante algunos minutos.
- Higiene sexual. Mientras el médico no indique lo contrario se pueden mantener relaciones sexuales a lo largo de todo el embarazo. Eso sí, han de tomarse algunas precauciones con respecto a las posiciones.
Se permiten relaciones sexuales en cualquier posición salvo en aquella en la que el hombre se sitúa por detrás porque en ésta el pene puede tomar contacto con el cuello del útero que estará congestionado y se propician hemorragias. Las posturas más recomendables son: con el hombre encima, pero sin cargar el peso sobre el abdomen de la mujer gestante; con la mujer encima y, sobre todo, de costado, porque la mujer se cansa menos y no sufre la presión del peso del hombre. - Higiene del vestido y del calzado. El vestido debe ser amplio, suelto y cómodo; Los sujetadores de la talla adecuada, que sostengan pero que no compriman. Los zapatos serán de tacón bajo y ancho porque evitan dolores de espalda, pérdidas de equilibrio y caídas. No debe usar medias, ni ropa interior ajustada, porque dificultan la circulación del retorno venoso.
- Higiene mental. Es conveniente que la mujer continúe con sus ocupaciones habituales y que todas sus dudas y miedos se resuelvan. Tener información sobre los cambios que ocurren normalmente durante el embarazo es de gran ayuda para disipar los miedos y las preocupaciones. En este sentido, existen libros y manuales para tratar de aliviar la ansiedad que produce lo desconocido.
Ejercicio y reposo.
La actividad física no está restringida, únicamente hay que evitar grandes esfuerzos. Se recomienda caminar y hacer ejercicios que fortalezcan la musculatura pélvica. El reposo nocturno debe ser, como mínimo, de ocho horas. Se aconseja que duerma con cojines bajo la cabeza y el tórax. Se aconseja que realice respiraciones profundas antes de dormir. Se recomienda que tome una postura correcta al estar de pié o sentada.
Ejercicios de preparación para el parto.
Es muy conveniente que la embarazada aprenda a relajarse y a controlar la respiración para que en el momento de parir lo pueda poner en práctica. Normalmente, se les recomienda ir a clases de educación maternal que suelen impartirse en los centros de salud de forma gratuita.
La educación maternal se entiende una serie de técnicas que no sólo tratan de aliviar el dolor de la parturienta, sino que trabajan las facetas psicológicas del embarazo y parto para enseñar y preparar a la mujer para una más feliz resolución de su parto. Es un elemento básico para humanizar la atención global a la unidad familiar. En la actualidad la Educación para la Maternidad incluye, no solamente la información, sino también motivación y mentalización sobre la gran importancia de ser madre.
La educación maternal está basada en:
- La disminución del dolor del parto mediante reducción de la afectividad.
- La disminución de la vivencia del dolor mediante restricción de la conciencia.
- Facilitar el parto mediante regulación del tono muscular.
Se imparten sesiones educativas, en las cuales se ofrece información sobre la anatomía y fisiología de la reproducción. Se realiza una preparación psicofísica, con entrenamiento muscular articular encaminado a reforzar la musculatura abdominal y la flexibilidad de ciertas articulaciones mediante ejercicios. Y, se completa, con el aprendizaje y práctica de técnicas de relajación mediante el entrenamiento respiratorio.
Se dota a la mujer gestante de los conocimientos necesarios: tranquilidad, relajación y respiración, para que pueda afrontar la vivencia de su parto positiva y conscientemente, y enseñarle cuando puede utilizarlos.
Algunos de los objetivos que debe cumplir la educación maternal son:
- Reducir las complicaciones obstétricas y la morbilidad materno-fetal por acortamiento de la duración del parto y mayor colaboración con la matrona y el tocólogo.
- Eliminar las ideas erróneas y distorsionadas referentes al embarazo, parto y puerperio.
- Promocionar hábitos de conducta que aumenten el nivel de salud y bienestar de las mujeres.
- Ofrecer a la mujer y la pareja la información y atención necesaria que facilite su protagonismo en el proceso de cambio que supone el nacimiento de un hijo.
- Lograr un parto subjetivamente indoloro.
- Incrementar la lactancia natural.
El nivel de ejercicio recomendado dependerá, en parte, de su estado físico antes del embarazo.
No hay duda de que el ejercicio es beneficioso tanto para la mujer como para su bebé (si no surgen complicaciones que limiten su capacidad de hacer ejercicio durante todo el embarazo).
El ejercicio puede ayudarla a:
- sentirse mejor.
- aliviar los dolores de espalda y mejorar su postura al fortalecer y tonificar los músculos de la espalda, los glúteos y los muslos.
- reducir la constipación al acelerar el movimiento intestinal.
- prevenir el deterioro de las articulaciones (que se vuelven laxas y tienden a aflojarse durante el embarazo a causa de los cambios hormonales) al activar el líquido sinovial que actúa como lubricante.
- ayudarla a dormir mejor al aliviar el estrés y la ansiedad que la hacen estar inquieta durante la noche.
- verse mejor. El ejercicio aumenta el flujo sanguíneo hacia la piel, otorgándole un aspecto más fresco y saludable.
- prepararse y preparar su cuerpo para el nacimiento del bebé. El parto será más fácil si sus músculos son fuertes y su corazón está en buen estado. El control de la respiración también puede ayudarla a enfrentar el dolor. Y en el caso de un parto prolongado, la capacidad de resistencia al dolor juega un papel muy importante.
- recuperar más rápido la apariencia física que su cuerpo tenía antes del embarazo. Acumulará menos grasa durante el embarazo si continúa haciendo ejercicio (en el caso de haber hecho ejercicio antes de quedar embarazada). Pero no trate de adelgazar haciendo ejercicio durante el embarazo. Para la mayoría de las mujeres, el objetivo es mantener su estado físico a lo largo del embarazo.
El tipo de ejercicio que se puede realizar depende del tipo de ejercicio que le guste a la gestante y, sobre todo, del consejo del médico. A muchas mujeres les gusta bailar, nadar, realizar ejercicios aeróbicos en el agua, hacer yoga, pilates o caminar. La natación es especialmente atractiva, ya que le otorga una sensación boyante (poder flotar y sentir que su cuerpo no pesa), pero evite todo movimiento que requiera saltar.
Es muy importante que, si el cuerpo le pide parar, ¡PARE! Su cuerpo le indicará a la embarazada, que tiene que parar si:
- se siente cansada
- está mareada
- tiene palpitaciones (fuertes latidos del corazón)
- le falta el aire
- siente dolor en la espalda o en la pelvis
Y si no puede hablar mientras hace ejercicio, quiere decir que lo está haciendo de una manera muy vigorosa. También debe mantener su pulso por debajo de las 160 pulsaciones por minuto.
La mayoría de los médicos recomiendan que las mujeres embarazadas no deben levantar pesas y hacer abdominales después del primer trimestre, especialmente aquellas que tienen un mayor riesgo de parto prematuro. Es mejor ejercitar los músculos abdominales colocándose en cuatro patas, relajando y contrayendo los músculos abdominales mientras exhala.
A menos que el médico le indique lo contrario, es una buena idea evitar las actividades que requieran lo siguiente:
- rebotar
- ejercicios de impacto (cualquier movimiento que requiera bajar y subir)
- saltar
- cambiar bruscamente de dirección
- arriesgarse a lesionarse la zona abdominal
Se suele aconsejar evitar deportes que tengan algún tipo de contacto físico, el esquí alpino, el buceo y la equitación, por las lesiones que pueden causar.
Siempre se debe consultar con el médico, si se presenta algunos de estos síntomas al practicar cualquier tipo de ejercicio:
- hemorragia vaginal
- dolor inusual
- mareos
- falta de aire inusual
- latidos acelerados del corazón o dolor de pecho
- pérdida de líquido por la vagina
- contracciones uterinas
Los ejercicios de Kegel
Si bien los efectos de los ejercicios de Kegel no se pueden percibir visualmente, algunas mujeres los utilizan para reducir la incontinencia urinaria (pérdidas de orina) que el bebé causa al apoyarse sobre la vejiga.
Los ejercicios de Kegel ayudan a fortalecer el “piso muscular de la pelvis” (los músculos que ayudan en el control de la orina).
Los ejercicios son fáciles y los puede hacer en cualquier momento que tenga unos pocos segundos libres: mientras está sentada en su auto, en el escritorio o al estar parada en una tienda. ¡Nadie se dará cuenta de que los está haciendo! Para ubicar los músculos que debe utilizar, haga cuenta de que quiere dejar de orinar.
Contraiga esos músculos por unos pocos segundos y luego aflójelos. Si está utilizando los músculos correctos, sentirá un tirón. O coloque un dedo en el interior de su vagina y sienta cómo se contraen. Su médico también la puede ayudar a identificar los músculos correctos.
Al hacer los ejercicios de Kegel, tenga en mente lo siguiente:
- No contraiga otros músculos (estómago o piernas, por ejemplo) al mismo tiempo. Tiene que concentrarse en los músculos que está ejercitando.
- No contenga la respiración mientras hace los ejercicios, ya que es importante que su cuerpo y los músculos continúen recibiendo oxígeno.
- No practique en forma regular los ejercicios de Kegel mientras orina, ya que su vejiga se puede vaciar parcialmente y aumentan las posibilidades de tener una infección urinaria.