Atención al Paciente con Oxigenoterapia
La Oxigenoterapia consiste en la administración de oxígeno gaseoso (mezcla de aire enriquecida con oxígeno) a un paciente, con la finalidad de establecer la tasa normal de oxígeno en sangre.
El aire atmosférico llega hasta los pulmones y es en los alveolos donde se produce el intercambio gaseoso entre este aire y la sangre. El oxígeno es transportado por la sangre hacia los tejidos del organismo y es utilizado a nivel celular con la consiguiente creación de dióxido de carbono, que a su vez pasa a la sangre y es transportado por ella hasta los alveolos, para expulsarse al exterior. El movimiento de gases que se produce a nivel alveolar se produce por el fenómeno físico de la difusión, debido a la diferencia de presiones de los gases.
El oxígeno (O2) es un gas incoloro, inodoro, explosivo y altamente inflamable, por lo que su manejo requiere importantes medidas de seguridad.
La administración de oxígeno puro mantenida por periodos prolongados, es peligrosa puesto que produce lesiones en el pulmón y cerebro además de ser un irritante de las mucosas.
Su uso en estado puro está desaconsejado y muy restringido.
Lo que se utiliza habitualmente es una mezcla gaseosa de aire enriquecido con oxígeno, es decir, con una concentración de O2 superior a la normal (cifras superiores al 21% de oxígeno).
La riqueza de O2 en la mezcla dependerá de la técnica de Oxigenoterapia empleada (catéter, mascarilla, gafas nasales, etc.).
La Oxigenoterapia está indicada en todas aquellas personas que sufren hipoxia, acompañada o no de hipercapnia (retención de anhídrido carbónico):
- Asfixia.
- Elevaciones a grandes alturas donde desciende la Pp de O2
- Intoxicaciones por gases que bloquean la hematosis normal.
- Insuficiencia respiratoria (bronquitis crónica, asma bronquial, EPOC, neumonía, etc.).
- Lesiones del Sistema Nervioso Central que afectan al centro regulador de la respiración (tumores, encefalitis, etc.).
- Alteraciones del transporte de oxígeno en sangre (grandes hemorragias, intoxicaciones por monóxido de carbono, etc.).
Equipos de Oxigenoterapia
La administración de oxígeno prehospitalario procede de las denominadas balas, o bombonas.
Las balas de oxígeno son cilindros de acero que contienen oxígeno a una presión superior a la atmosférica y a temperatura de 21 °C. Hay diferentes tamaños, las mayores contienen 6.000 L, mientras que las pequeñas son de 350, 175 y 150 L. Las unidades en que se expresa la capacidad de una bala puede ser: Litros (L), Atmósferas de Presión, mmHg o kg/cm3. Todas ellas estén provistas de un manómetro que mide la presión del oxígeno en el interior de la bala. Consta de un reloj con una circunferencia graduada expresada en L, mmHg, atmósferas, etc., y una aguja que expresa en cada momento la presión existente en la bala que ira disminuyendo a medida que se consume el oxígeno, llegando un momento en que se iguala a la presión atmosférica. En ese momento deja de salir oxígeno de la bala y habrá que recargarla.

Caudalímetro o flujómetro. Para poder aplicar oxígeno al paciente es necesario un caudalímetro, que no es otra cosa que una válvula para regular el flujo de salida, lo que nos permitirá controlar la cantidad de oxígeno que sale de la toma por minuto. Se expresa en litros/minuto.
Sistema de humidificación. Para administrar oxígeno a los pacientes hay que proveerlo del grado de humedad adecuado, pues de otra manera sería irritante para la mucosa y podría producir lesiones en pulmón y cerebro. Para ello, se hace pasar el gas por un frasco cerrado que contiene agua destilada.
El oxígeno pasa directamente por un tubo desde la bala hasta el interior del frasco, introduciéndose en el agua, donde se humidifica produciendo un burbujeo constante.
La tapa del frasco está perforada por un segundo tubo que está por encima del nivel del agua y recogerá el oxígeno humidificado para llevarlo por diferentes dispositivos, hasta el enfermo.
Es importante vigilar que el frasco humidificador contenga siempre agua destilada para que el oxígeno se administre con cierta humedad al enfermo evitando que las mucosas se sequen e irriten.
Métodos de administración de oxígeno
Existen diversos métodos para la administración de oxígeno, cada uno con sus características y aplicaciones propias.

Sonda o catéter nasal
Es un tubo de grosor variable, de goma o plástico flexible y transparente (sonda nasofaríngea). Su extremo o punta es roma y presenta uno o varios orificios en los 3 últimos centímetros.
Se introduce por la fosa nasal hasta la orofaringe y se fija exteriormente con esparadrapo hipoalérgico.
Hay que vigilar su correcta posición y debe cambiarse cada 48 horas. En cada cambio se alterna la fosa en que se coloca el catéter. Puede irritar la mucosa nasal y de la orofaringe y es poco usado en la atención prehospitalaria.
Gafas nasales
Son tubos parecidos a las sondas, pero se adaptan a las dos fosas nasales simultáneamente. El oxígeno se administra al interior de las dos fosas nasales y no a una sola.
Tienen el inconveniente de que no llevan dispositivo para regular la concentración de oxígeno y resecan mucho las mucosas. Su ventaja es que son cómodas para el enfermo ya que podrá hablar, comer, beber, etc. Este método se emplea cuando el paciente necesita una concentración de oxígeno baja.
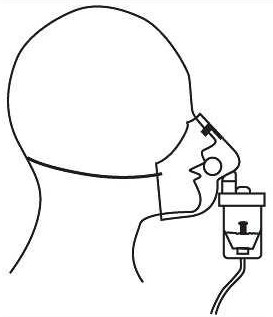
Mascarillas
Son dispositivos de plástico transparente que cubren nariz y boca. Pueden tener varios orificios laterales con la finalidad de que el oxígeno que fluye se mezcle con el aire ambiental que respira el paciente. Las hay de distintos tamaños adaptadas para niños y adultos.
Cada mascarilla está preparada para administrar una concentración de oxígeno determinada que puede modificarse y oscila entre el 24% y 50%. Para conseguir estas concentraciones y dependiendo de cada modelo, habrá que ajustar más o menos litros por minuto en el caudalímetro.
Las concentraciones de oxígeno que se alcanzan son superiores a las conseguidas con la sonda nasal pero, al igual que la anterior, se usan cuando se requiere administrar concentraciones bajas de oxígeno. Plantean dificultades al paciente para hablar, comer, beber, etc. Está contraindicada en pacientes con retención de dióxido de carbono.
Tienda de oxígeno
Se usa especialmente en niños/as, a los que resulta incómodo y difícil colocarles una mascarilla de oxígeno y cuando se requiere administrar concentraciones de oxígeno elevadas.
Son tiendas de plástico transparente tendido de un soporte metálico. El paciente respira dentro de un ambiente aislado. Es un sistema que hace circular aire filtrado y enfriado proporcionando una concentración moderada o baja de oxígeno.
Para montar la tienda:
- Conectar el tubo de salida a un recipiente.
- Disponer la cubierta de plástico.
- Instalar al enfermo en la posición deseada debajo de la instalación.
- Bajar la parte posterior de la tienda y pasarla por debajo del colchón, con lo que se logra una mayor impermeabilidad.
- Conectar los tubos al manómetro de regulación de salida de la botella.
- Recubrir y remeter todos los restos de la tienda y regular el débito.
Campana de oxígeno.
Se trata de una estructura de plástico o vidrio en la que se introduce la cabeza del paciente en el interior y se ajusta al cuello, por lo que permite un fácil acceso del enfermo.
También es más utilizado en niños pequeños.
Tubos endotraqueales
Son probablemente la forma más efectiva de administrar oxígeno al paciente, pero también la más traumática, pues tenemos que insertar un tubo dentro de la tráquea del paciente.
Este método se utiliza en situaciones extremas pues el enfermo debe estar inconsciente o sedado. El tubo endotraqueal, una vez fijado por neumotaponamiento a la tráquea, se puede conectar directamente al caudalímetro interponiendo un filtro o bien se puede ventilar manualmente con un balón de resucitación (ambú®) que a su vez se conecta al caudalímetro, o bien como ultima opción, se puede conectar a ventilación mecánica. El respirador mecánico sustituye en estos casos a las funciones que en condiciones normales realizaría la caja torácica (costillas, músculos respiratorios, etc.) y el diafragma.
Ventilación mecánica no invasiva (VMNI)
La intubación endotraqueal está siendo sustituida en gran medida por la ventilación mecánica no invasiva (VMNI) que se realiza mediante mascarillas herméticas que se ajustan a las vías respiratorias del enfermo.
Existen dos modalidades:
- La presión continua en la vía aérea (CPAP) que consigue con una válvula espiratoria en la mascarilla el mantenimiento de una presión al final de la espiración (PEEP).
- La ventilación con presión de soporte (NIPSV), que precisa del concurso de un respirador para insuflar aire hasta alcanzar un nivel de presión prefijado. Esta modalidad se denomina BIPAP cuando a la NIPSV se le añade una presión al final de la espiración (PEEP).
La VMNI, en cualquiera de sus variantes, se está demostrando como una alternativa valida sobre todo en el tratamiento de los edemas agudos de pulmón severo, que hasta ahora estaban abocados a la intubación orotraqueal y la conexión a ventilación mecánica, con todos los efectos secundarios que esto producía.
Precauciones en la oxigenoterapia
Hay peligros inherentes a la administración de oxígeno. Aunque el oxígeno en sí no es explosivo, si está sujeto a combustión. Esto quiere decir que ante una alta concentración de oxígeno, puede ocurrir una rápida combustión.
Por lo tanto, es esencial que se tomen medidas preventivas importantes con objeto de evitar chispas o fuego en un ambiente donde se esté usando el oxígeno.
Se enumeran a continuación algunas medidas de precaución:
- Comunicar al enfermo en qué consiste la técnica que se le va a aplicar.
- Si no está contraindicado por la patología del paciente, se le subirá para que adopte la posición de Fowler, ya que esta posición favorece la respiración.
- Informar a las personas que se encuentran en la habitación que el oxígeno es un gas inflamable, por lo que no se permitirá fumar en la habitación ni conectar nada a la red eléctrica próximo a la fuente de oxígeno.
- Poner agua estéril en el humedecedor del caudalímetro.
- Prohibir fumar, así como el manejo de llamas, cerca de la instalación y del paciente.
- Coloque un anuncio visible de no fumar en la puerta del cuarto del paciente, lo que alertará a todas las personas, incluyendo al paciente, a no fumar.
- Inspeccione todo el equipo electrónico que se encuentra en las cercanías de paciente, con el objeto de detectar tomas de corrientes defectuosas o alambres expuestos que puedan provocar chispas.
- No permitir que el paciente use rasuradora eléctrica.
- Evite el uso de cobertores de lana, pues suelen causar electricidad estática, que es otra fuente de chispas.
- Las botellas se colocan verticalmente y siempre sobre un portabotellas.
- Comprobar la presión de oxígeno en las balas y tomas de la habitación, etc.
- Comprobar que el frasco humidificador contiene agua destilada hasta la señal indicada.
- Comprobar que no existan fugas en las tomas de las habitaciones.
- Controlar la temperatura de la habitación. Las temperaturas elevadas pueden aumentar la presión.
- Al instalarlo verificar que la concentración de oxígeno, humedad y flujo son adecuados a lo prescrito.
- Vigilar la instalación a menudo.
- Comprobar el estado de la piel del paciente.
- Humedecer la cavidad oral del paciente para evitar resecaciones.
- Vigilar el estado de las fosas nasales.
- Administrar líquidos según prescripción médica.
- Especial vigilancia a los RN y prematuros. Comprobar frecuentemente el estado de las tiendas y campanas de oxígeno.
- Debido a las concentraciones de oxígeno que se presentan con el uso de tiendas de oxígeno, se tomarán precauciones especiales para chispas o fuego. No se peine el cabello ni permita el uso de timbres dentro de una tienda de oxigeno cerrada.
Métodos de limpieza del material
Este apartado se desarrolla de forma general en el siguiente tema, en el punto: “Métodos de limpieza y desinfección de material e instrumental sanitario”.
En la prestación de los cuidados sanitarios referidos en este tema, la mayoría del material utilizado es de un solo uso, por lo que procede su eliminación.
En cuanto, al material usado que no es desechable, debemos limpiarlo inmediatamente, para ello, nos protegeremos, como mínimo, con guantes y delantal, también, podemos añadir mascarilla y pantalla de protección ocular.
Hay que clasificar el material y desmontar todo aquél que lo permita, se realiza un aclarado con agua fría para eliminar la suciedad más evidente, y, luego, hay que usar el detergente adecuado y seguir paso a paso las indicaciones del protocolo correspondiente facilitado por cada institución, o, en su caso, las recomendadas por los fabricantes.
Haciendo una correcta limpieza se facilita enormemente la posterior desinfección y esterilización del material. La limpieza del material es tan importante como los procesos de esterilización, ya que la mayor parte de los problemas infecciosos relacionados con el material son debidos a deficiencias en el lavado y no a fallos de la esterilización.
A continuación, y, hablando de eliminación, vamos a exponer una serie de indicaciones en relación a la ayuda que debemos prestar al paciente con patología respiratoria, para facilitar la eliminación (expulsión) de las secreciones, cuando no es capaz de eliminarlas adecuadamente por sí solo, y, al final, unas mínimas indicaciones para la limpieza del instrumental.
Drenaje postural
El drenaje postural colabora en la eliminación de las secreciones al facilitar el paso de las mismas desde el lugar donde se encuentran acumuladas hacia los bronquios principales. Para ello, el paciente debe de adoptar la posición más adecuada en relación con el lugar en el que se encuentren acumuladas dichas secreciones. Se trata de un proceso totalmente pasivo.
Cuando el paciente adopte una posición de drenaje postural debe permanecer en esa postura durante al menos 10 minutos. El tiempo va a estar en función de la capacidad del paciente para tolerar una determinada posición y de la prescripción médica.
Material necesario:
- Material de almohadillado.
- Material de sujeción, para aquellas posiciones que así lo requieran por mayor seguridad del enfermo.
- Papel de celulosa.
- Recipiente para evacuar las secreciones.
Técnica:
- Informar al paciente de qué se trata y por qué se ha de hacer.
- Lavarse las manos.
- Colocar el material cerca del enfermo.
- Ayudar al enfermo a adoptar las posiciones prescritas.
- Cuando las secreciones se encuentren acumuladas en los lóbulos pulmonares superiores, la posición que ha de adoptar el paciente es la de sentado o de Fowler elevada (90°).
- Cuando las secreciones se encuentren acumuladas en los lóbulos pulmonares inferiores, la posición que ha de adoptar el paciente es la de Trendelenburg.
- Cuando las secreciones se encuentren acumuladas en zonas diferentes a las anteriores, se utilizarán variaciones de las posiciones conocidas, colocando almohadas a la altura de los hombros, en la región abdominal y en la zona pedia.
- Cuidar que el enfermo mantenga la posición prescrita durante el período de tiempo indicado.
- Observar las características de las secreciones. Si se encontrase alguna anomalía se pondrá en conocimiento del Diplomado en Enfermería o del médico.
- Una vez finalizado se recogerá el material, y se procederá al lavado de manos y la limpieza del material no desechable.
- Por último se registrará en la hoja de incidencias de Enfermería del enfermo o en la gráfica (si se pudiese), las posiciones de drenajes en las que ha permanecido el paciente, el tiempo empleado y la eficacia del drenaje.
Aspiración de secreciones
Consiste en la eliminación de las secreciones nasofaríngeas y bronquiales del enfermo mediante la introducción de una sonda de aspiración a través de la boca o de las fosas nasales en el aparato respiratorio.
Dicha sonda se encuentra conectada a un sistema de aspiración por vacío, que puede ser el central, que se encuentra ubicado en la pared, o uno móvil que recibe el nombre de «robot de aspiración de secreciones».
Siempre que vayamos a aspirar secreciones, se debe realizar con la mayor asepsia posible.
La aspiración puede ser ejercida de forma continua o intermitente. En la aspiración continua, la sonda de aspiración empleada va conectada directamente al sistema de vacío. En cambio, en la aspiración intermitente, entre la sonda y el sistema de vacío se coloca una conexión en «Y» o en «T». Dicha conexión nos va a permitir controlar el vacío, de forma que cuando la salida que queda libre de la conexión es tapada con nuestro dedo se crea el vacío en el interior de la sonda y cuando la dejamos libre se pierde dicho vacío.
Material necesario:
- Sonda de aspiración del tamaño adecuado.
- Sistema de aspiración (vacío).
- Bolsa de recolección de las secreciones. Debe ser transparente para poder observar y medir las secreciones.
- Conexión en ((Y)> o en «T».
- Guantes estériles.
- Recipiente con solución antiséptica, suero fisiológico de lavado o agua.
Técnica:
- Explicar al enfermo en qué consiste el procedimiento.
- Verificar la presión negativa y procurar que ésta sea la adecuada.
- Realizar lavado de manos.
- A continuación colocarse los guantes estériles correctamente.
- Una vez realizada esta operación, otra persona nos abrirá de forma estéril el envase que contiene la sonda. A continuación cogeremos la sonda y la conectaremos al sistema de aspiración.
- Después se introducirá la sonda a través de la boca o de las fosas nasales tan profundamente como sea posible sin llegar a aplicar aspiración.
- Para comenzar la aspiración, tapar la abertura de la conexión en «Y» o en «T» que se esté empleando.
- Cuando se comienza la aspiración, se empieza también a retirar la sonda girándola lentamente.
- La aspiración no debe durar más de 10 segundos.
- Repetir los pasos anteriores hasta que se aclaren las vías respiratorias.
- Enjuagar la sonda y el sistema de aspiración con la solución desinfectante o con el suero fisiológico de lavado entre una aspiración y la siguiente, si es necesario.
- Si durante la aspiración se detecta cualquier tipo de anomalía en las secreciones o en el paciente se avisará al médico.
- Una vez que se haya terminado de aspirar, tirar la sonda y los guantes.
- Se procederá al lavado de manos y a la limpieza del material no desechable,(aspirador, …) Anotar en la hoja de incidencias de Enfermería del enfermo el procedimiento ejecutado y cualquier otra circunstancia de interés que se haya producido.
La limpieza del instrumental debe hacerse lo antes posible, para evitar que las manchas biológicas (sangre, heces, pus, restos de tejidos, etc.) se sequen y adhieran al mismo.
Instrumentos son todos aquellos materiales de los que se vale el personal sanitario para realizar exploraciones, curas e intervenciones quirúrgicas. Normalmente es de acero inoxidable o bien una aleación de metales. Es resistente, no se oxida y el instrumental de corte tiene buen filo.
El instrumental debe desmontarse para hacer bien su limpieza y si es articulado debe abrirse bien su articulación para garantizar la eliminación de cualquier resto o mancha biológica.
Se sumergen en una solución antiséptica (que inhibirá o destruirá los microorganismos) con agua fría. No debe hacerse en agua caliente porque el calor coagula los restos orgánicos, haciéndose más gravosa la limpieza.
Se desmontan o desarticulan. Practicar un cuidadoso cepillado, con especial atención a las juntas y ranuras. Si existen orificios en el instrumental asegurarse de que están permeables y limpios.
Una vez que se ha comprobado que está bien limpio, hay que sacarlo del medio liquido y secarlo perfectamente para evitar posibles oxidaciones y la proliferación de microorganismos en las juntas o ranuras húmedas.
Además, existen algunos materiales especiales como sondas vesicales, nasogástricas, tubos de aspiración, trocares para punción, cánulas de traqueotomía, cuya limpieza es más difícil. La limpieza se hace igual que en el caso anterior, pero además hay que usar una solución jabonosa, que se inyecta con una jeringa a presión en la luz del tubo, para facilitar el arrastre de restos orgánicos.